Quanto mais baixo melhor e melhor cedo do que tarde – esta é a estratégia no tratamento LDL. Enquanto uma nova substância de esperança para a redução do LDL está em desenvolvimento com o anticorpo PCSK9, a hipótese do HDL foi abalada.
O tratamento da dislipidemia centra-se principalmente na redução do colesterol lipoproteico de baixa densidade (LDL). Dependendo do grupo de risco, as directrizes da Sociedade Europeia de Cardiologia (CES) e da Sociedade Europeia de Terosclerose (EAS) recomendam um LDL de <1,8 mmol/l (70 mg/dl) em doentes com um risco muito elevado, em doentes com valores de risco elevado de <100 mg/dl e, com risco moderado, valores LDL de <3,0 mmol/l 115 mg/dl (Tab.1).

Para além dos factores de alteração do estilo de vida, a terapia farmacológica com estatinas é de grande importância no tratamento da dislipidemia. Vários estudos demonstraram que as estatinas podem reduzir significativamente a morbilidade e mortalidade cardiovascular, tanto na prevenção primária como secundária. A questão de saber se existe um limiar acima do qual nenhum efeito positivo do tratamento LDL pode ser detectado permaneceu sem resposta durante muito tempo. Uma meta-análise CTT de 14 ensaios com estatinas (Fig. 1) [1] deu agora uma resposta.
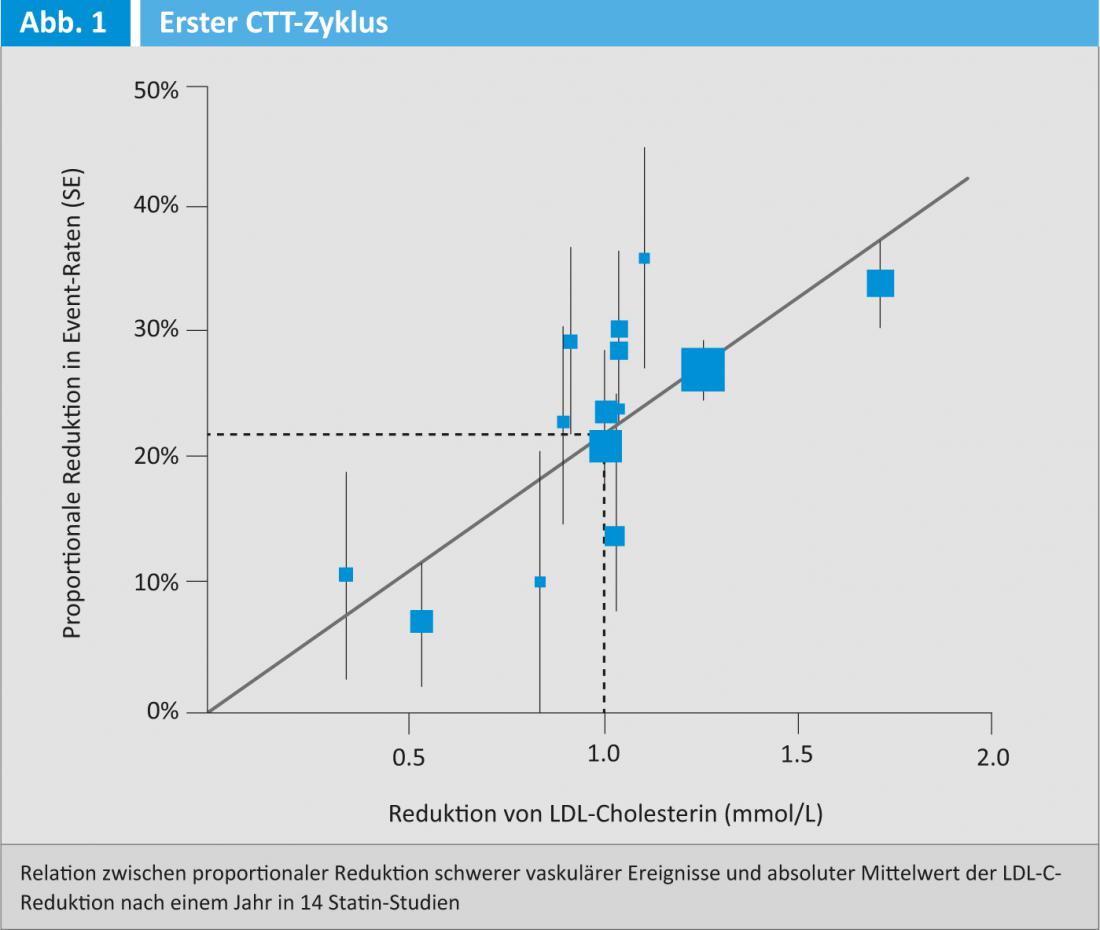
Isto mostrou que para cada unidade LDL reduzida em 1 mmol/l, o número de mortes totais diminuiu 12% anualmente e o número de mortes por CHD em até 19%. “Isto confirma a hipótese de uma relação linear entre a redução da LDL e a diminuição dos eventos cardiovasculares”, disse o Prof. John Chapman, MD, Hôpital de la Pitié, Paris, em Davos. “Portanto, quanto mais baixo o LDL, melhor!”
É necessária uma redução precoce do LDL
Uma idade avançada, bem como a presença de factores de risco durante muitos anos significam frequentemente que o risco residual permanece elevado, apesar das opções de tratamento existentes.
Para descobrir o impacto que os baixos níveis de LDL ao longo da vida têm no risco cardiovascular, Ference et al. lançaram um estudo sobre o impacto do LDL no risco cardiovascular. um estudo com pessoas que tinham diferentes variantes genéticas, cada uma associada a baixo LDL [2]. Os autores conseguiram demonstrar que o risco de doença coronária é três vezes menor quando o colesterol LDL é reduzido no início da vida. “Portanto, já não é só quanto mais baixo melhor, mas também melhor cedo do que tarde”, disse o Prof Chapman.
Relativamente à segurança do tratamento com estatina, o orador salientou que a rabdomiólise é uma complicação dependente da dose e bastante rara. Além disso, uma meta-análise que mostrou uma associação positiva entre a terapia com estatina e a diabetes mellitus new-onset tinha recentemente causado incerteza [3]. No entanto, o risco de diabetes é considerado baixo em comparação com os benefícios do tratamento com estatina.
A hipótese HDL continua por confirmar
A hipótese HDL (lipoproteína de alta densidade) tem a sua origem em estudos epidemiológicos que demonstraram uma relação inversa entre o nível de HDL e a incidência de doença coronária. Além disso, foi observado um efeito directo anti-aterogénico do colesterol HDL em estudos com sujeitos saudáveis. “Estes resultados levaram à questão de saber se se deve aumentar adicionalmente o colesterol HDL em pacientes com um risco cardiovascular aumentado”, disse o Prof. Ulf Landmesser, MD, da Clínica de Cardiologia do Hospital Universitário de Zurique.
Com o fim prematuro dos ensaios AIM-HIGH e HPS2-THRIVE com niacina, a hipótese HDL é agora abalada [4, 5]. “Embora o ensaio AIM-HIGH fosse demasiado pequeno para demonstrar um efeito da niacina, o aumento dos eventos cardiovasculares no ensaio HPS2-THRIVE pode dever-se às propriedades possivelmente pró-aterogénicas do laropiprante antagonista do receptor de prostaglandina “, disse o Prof. Esta substância foi utilizada para prevenir a ocorrência indesejável de “fluxos” sob niacina.
Outra estratégia para influenciar positivamente o colesterol HDL é inibir a proteína de transferência do colesterol (CETP). Isto causa uma inversão do transporte do colesterol da periferia para o fígado, levando a um aumento do colesterol HDL e a uma diminuição do LDL em circulação. Devido ao aumento dos eventos cardiovasculares, bem como da mortalidade por todas as causas, o estudo do torcetrapib inibidor da CETP teve de ser interrompido prematuramente [6]. “Há demasiados anos que acreditamos que podemos influenciar a ocorrência de eventos cardiovasculares simplesmente alterando o colesterol HDL”, diz o Prof. Um problema é que a hipótese do HDL se baseia principalmente em estudos com sujeitos saudáveis. Estudos recentes mostram agora que o papel do HDL depende fortemente do facto de uma pessoa ser saudável ou já ter doença coronária. Neste contexto, a questão do tratamento combinado de LDL e HDL irá provavelmente ocupar a comunidade científica durante algum tempo.
Miúdo novo no bloco: PCSK9
A descoberta acidental de que as pessoas com uma mutação do gene PCSK9 têm o colesterol LDL significativamente mais baixo no seu sangue levou ao desenvolvimento de um anticorpo monoclonal com o mesmo nome. A PCSK9 é uma glicoproteína que é secretada principalmente no fígado. Em ratos, a sobreexpressão do PCSK9 levou a uma diminuição dos receptores LDL no fígado, o que se reflectiu num aumento do colesterol LDL no sangue. Pelo contrário, a ausência do PCSK9 foi associada a um aumento dos receptores LDL, bem como a uma maior absorção de LDL do plasma. Como demonstrado no estudo ARI, o colesterol LDL médio foi reduzido em 28% e o risco de doença coronária em 88% em indivíduos afro-americanos com uma mutação PCSK9 (Fig. 2) [7].
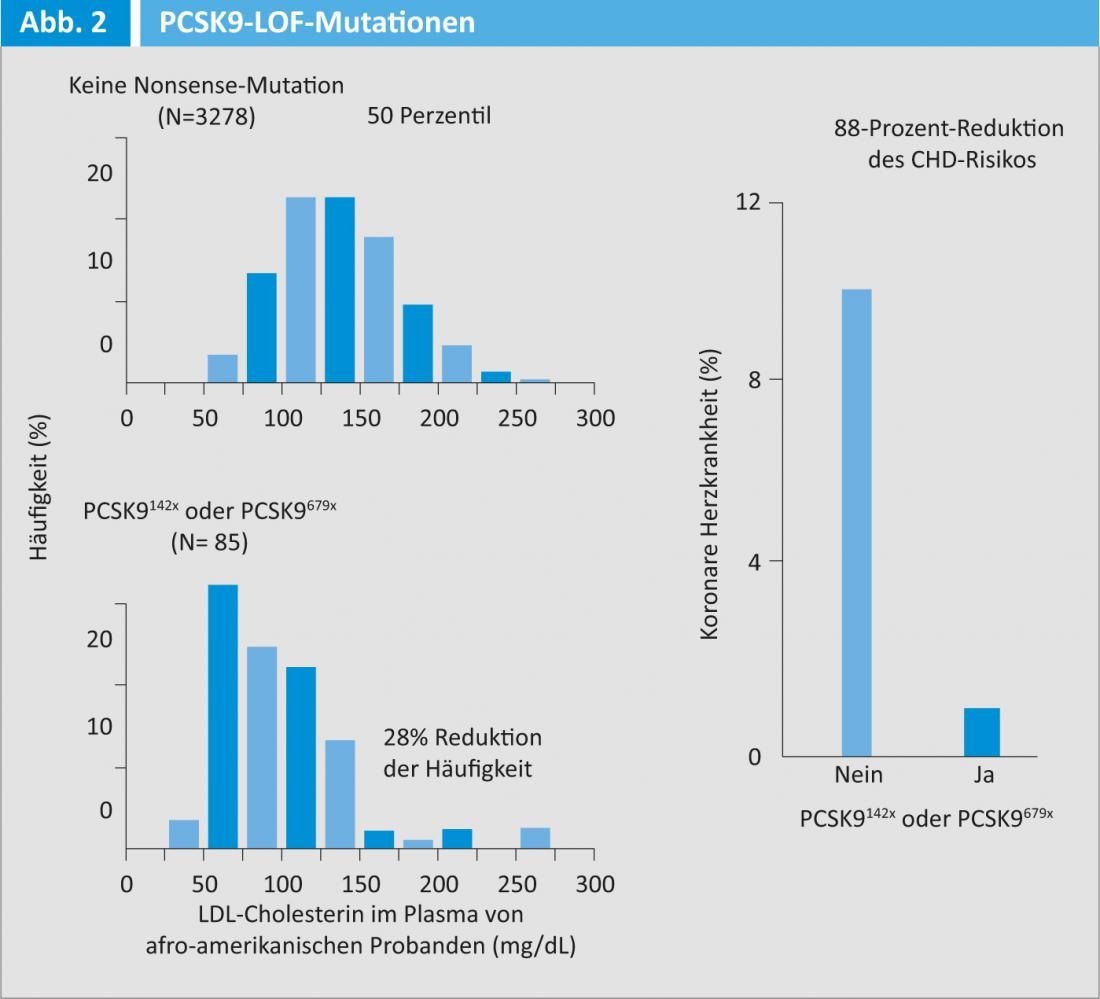
Os resultados recentemente publicados de um estudo de fase II que investiga o anticorpo monoclonal em diferentes doses (150, 200 e 300 mg) e intervalos de dosagem (duas ou quatro semanas) em doentes com hipercolesterolemia familiar em terapia com estatina, com ou sem ezetimibe, deram uma amostra da redução extrema do LDL que se pode esperar desta terapia [8]. Como disse o Prof. John Kastelein, MD, Amsterdão, Países Baixos, vários fabricantes estão actualmente a trabalhar no desenvolvimento de anticorpos contra o PCSK9.
Bibliografia da editora
Fonte: Cardiology Update 2013, 10-15 de Fevereiro, Davos











