Uma panorâmica condensada dos factores de risco para o desenvolvimento de úlceras de pressão no modelo bio-psico-social da classificação internacional e medidas de prevenção. Estado das feridas e recomendação de tratamento numa apresentação tabular clara.
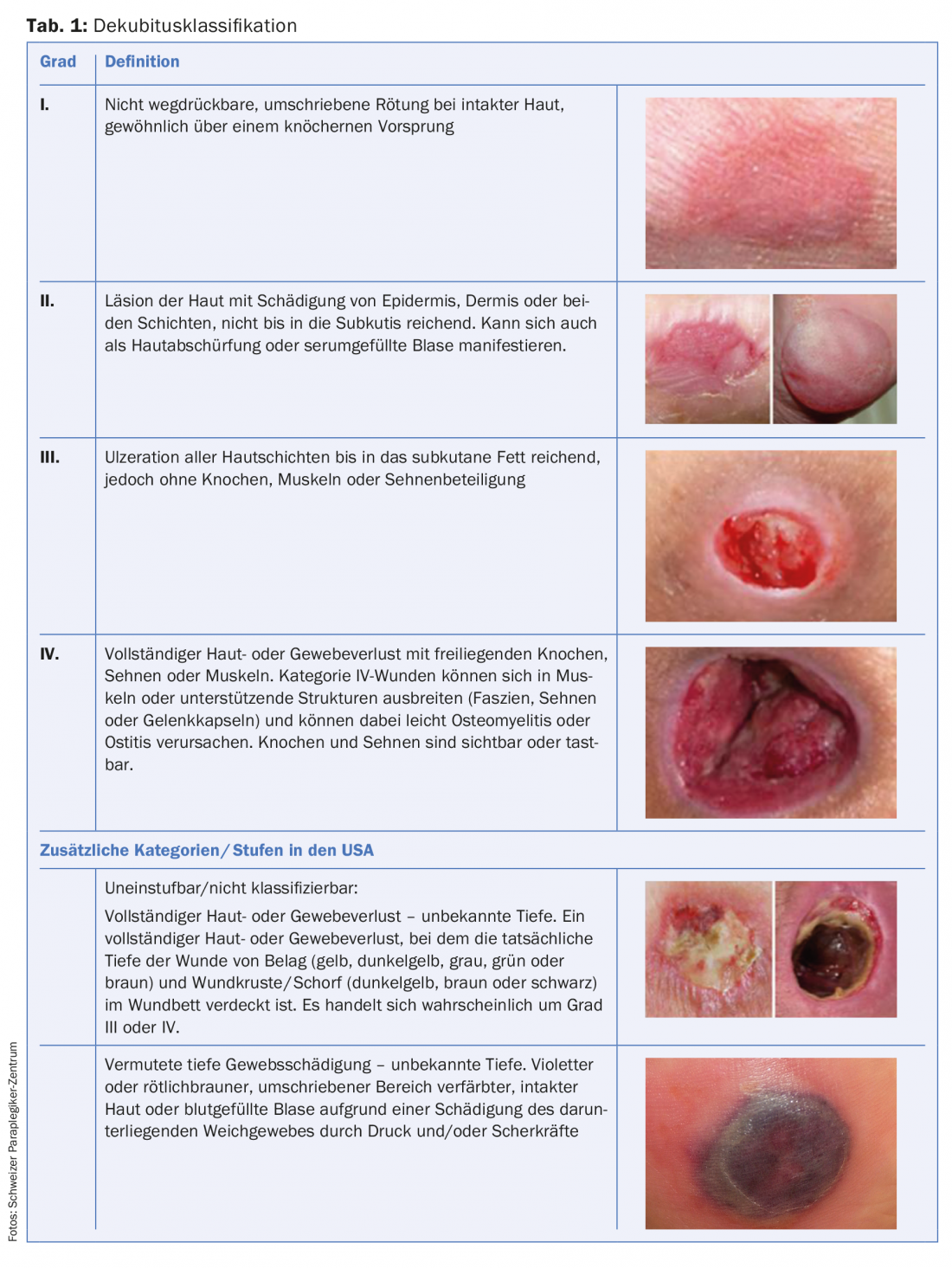
Uma úlcera de pressão é um dano localizado na pele e/ou tecido subjacente, normalmente sobre proeminências ósseas, como resultado de pressão ou pressão combinada com forças de cisalhamento. Há uma série de outros factores que estão de facto ou presumivelmente associados a úlceras de pressão, mas o seu significado permanece por esclarecer [1]. As úlceras de pressão são classificadas em quatro graus. Além disso, são descritas duas categorias para integrar danos profundos nos tecidos e feridas ocupadas no tópico da úlcera de pressão (Tab. 1).
Quanto maior for a pressão de contacto e maior o tempo de exposição a uma determinada área da pele, maior será o risco de úlceras de pressão. Devido a uma curva individual de tolerância à pressão, os tecidos reagem de forma diferente em cada pessoa [2].
A compressão dos vasos capilares leva à isquemia dos tecidos, acumulação de substâncias tóxicas e perda de tecidos. Outros factores, tais como forças de corte e fricção podem também contribuir para a danificação dos tecidos. O primeiro sinal de uma úlcera de pressão em desenvolvimento superficial é a vermelhidão fixa, que não se desvaneceu completamente após doze horas de alívio. Se não for dado alívio adequado a esta área, ocorrerão mais danos no tecido até ao osso. Algumas úlceras de pressão surgem da profundidade e são primeiro reconhecíveis por um endurecimento ou acumulação de fluido na profundidade [2].
Decubitus tornou-se o nome aceite na literatura em língua alemã, tal como as úlceras decubitais, feridas de pressão ou úlceras de pressão. Em inglês, foram discutidos os seguintes termos, que enfatizam diferentes aspectos e podem ser utilizados de forma equivalente: “pressure ulcer”, “decubitus ulcer”, “deep tissue injury”, “pressure sore”, etc.
Factores de risco e avaliação de risco
Os grupos de alto risco incluem pessoas com idade avançada, mobilidade reduzida, após operações, em cuidados intensivos ou com paraplegia. O risco de úlceras de pressão é influenciado por vários factores como o aumento da idade e as alterações cutâneas associadas (redução da regeneração cutânea, resistência cutânea). Os factores de risco resumidos no Quadro 2 devem ser considerados.

Avaliação de risco
A fim de implementar medidas preventivas adequadas e planear intervenções numa fase precoce, o risco de úlcera de pressão deve ser avaliado regularmente. No contexto geriátrico, as escalas de Braden e Norton são utilizadas como avaliações estruturadas e são complementadas pela perícia dos profissionais para a prevenção individualizada. A formação regular dos profissionais também é útil e contribui para uma melhoria da qualidade dos cuidados e uma redução da incidência.
A avaliação do risco utilizando uma escala de risco validada não é útil para pessoas com paralisia espinal, uma vez que a paralisia espinal já representa um risco elevado e demasiadas medidas preventivas prefeririam ser iniciadas [3]. Uma avaliação individualizada do risco resulta da observação regular e da perícia profissional no modelo bio-psico-social da Classificação Internacional do Funcionamento (ICF) [4]. Num contexto de tratamento hospitalar, a equipa interdisciplinar avalia o risco global a partir de uma avaliação de enfermagem e médica complementada pela perspectiva terapêutica. No contexto ambulatório, o próprio paciente, se necessário apoiado por familiares ou prestadores de cuidados ambulatórios, deve ser treinado para poder realizar a gestão global com prevenção, detecção precoce e início de outras medidas. Além disso, podem ser consultados serviços ambulatórios especializados, tais como ParaHelp ou clínicas ambulatórias de feridas. O risco de feridas de pressão aumenta a curto prazo:
- em caso de deterioração do estado geral
- para infecções e febre
- Após as operações
- durante a imobilização na cama.
Medidas de prevenção de úlceras de pressão
Os controlos regulares da pele incluem a inspecção e palpação da pele, especialmente das áreas de risco (Fig. 1) . Dependendo das capacidades funcionais e pessoais dos pacientes, a verificação cutânea pode ser realizada por eles próprios. Se necessário, o pessoal de enfermagem ou/e parentes que se ocupam desta tarefa, que deve ser especificamente esclarecida em cada caso. Na educação dos doentes, a competência do controlo da pele é um elemento essencial (Tab. 3) [5].

Os intervalos de controlo doméstico dependem da fase da vida ou da fase de tratamento agudo ou de reabilitação. No ambiente de ambulatório estável, a pele deve ser verificada em segurança de manhã após o sono e à noite após a mobilização. É necessário um maior intervalo de verificação cutânea em caso de infecções, estado geral deteriorado, imobilização induzida por sedação e anomalias cutâneas. Todas as observações que se desviem da situação normal da pele devem ser documentadas e devem ser iniciadas intervenções de enfermagem adequadas.
Medidas complementares de prevenção
Especialistas tais como nutricionistas, terapeutas ocupacionais, fisioterapeutas ou psicólogos podem estar envolvidos na implementação de medidas complementares [6,7]. Basicamente, são indicados o posicionamento adaptado e aliviado na cama e na cadeira de rodas, bem como o aliviado regular na cadeira de rodas. A imobilização na cama deve ser evitada. Os pacientes não devem sentar-se numa cadeira de rodas continuamente durante mais de seis horas e devem planear uma pausa para almoço, se possível. Se necessário, é necessário aliviar a pressão através de posicionamento suave com colchões apropriados (colchões estáticos ou dinâmicos anti-decúbito) e material de posicionamento adaptado (almofadas, cunhas de posicionamento, etc.). Almofada do assento, posição sentada, etc., devem ser adaptados individualmente ao paciente. Os intervalos de posicionamento devem também ser ajustados num sistema dinâmico, porque o alívio da pressão através da alteração do posicionamento é basicamente necessário.
Os cuidados de pele adaptados ao paciente evitam lesões cutâneas. A pele também deve ser protegida da humidade e irritação. É importante não deixar quaisquer objectos estranhos na cama ou na cadeira de rodas. Também se deve ter cuidado com o vestuário e calçado para evitar fricção (por exemplo, através de costuras e dobras), o calçado pode ser escolhido de um a dois tamanhos maiores.
A situação nutricional individual deve ser avaliada com uma avaliação estruturada e deve ser fornecido aconselhamento nutricional para assegurar uma ingestão adequada de proteínas, boa ingestão de vitaminas e nutrientes, calorias ajustadas e ingestão de líquidos [8].
Estas medidas são apoiadas por psicoterapia integrada, que visa modificações comportamentais para a prevenção de recaídas, trata comorbidades psiquiátricas e apoia a optimização do cumprimento de estratégias de sobrevivência. Finalmente, a participação dos doentes desempenha um papel central na prevenção de úlceras de pressão. É indicada a educação dos pacientes que gera compreensão.
Terapia para úlceras de pressão
Dependendo da classificação da úlcera de pressão, é possível um conceito conservador de terapia em regime ambulatório ou torna-se necessário um conceito de tratamento operatório em regime de internamento [9]. Devido à complexidade, o conceito de tratamento deve incluir os aspectos bio-psico-sociais de acordo com o modelo da ICF [2].
As medidas conservadoras para úlceras de pressão [10,11] incluem o alívio consistente da pressão usando colchões especiais e expondo as áreas afectadas. As causas devem ser avaliadas e eliminadas se possível, os factores de risco devem ser minimizados preventivamente. A gestão de feridas deve seguir o conceito TIME (T = remoção de tecidos, desbridamento; I = controlo de infecções; M = gestão da humidade, promoção da granulação; E = protecção das bordas, epitelização) (Quadro 4 ). Se necessário, os materiais de posicionamento e ajudas devem ser adaptados às circunstâncias individuais. O paciente como contribuinte está sempre no centro de uma prevenção eficaz, pelo que a reabilitação, tal como a aprendizagem de novas técnicas de autocuidado, transferência, novos padrões de movimento e cuidados psicológicos, pode ser recomendada juntamente com outras medidas.

Devido às elevadas taxas de recorrência, recomenda-se o tratamento cirúrgico num centro especializado com experiência adequada e equipas de tratamento interdisciplinares estabelecidas. O “conceito modificado de úlcera de pressão de Basileia” integra os seguintes princípios, tem provado cada vez mais o seu valor nos últimos anos e está continuamente a ser desenvolvido numa rede internacional [2,11]:
- Alívio de pressão
- Desbridamento de feridas
- Tratamento de feridas / condicionamento de feridas
- Tratamento de doenças gerais, factores de risco, optimização nutricional
- Cobertura de defeitos com cirurgia plástica
- Educação/Atendimento/Profilaxia.
Importante diagnóstico diferencial
A lesão cutânea relacionada com a humidade e a dermatite associada à incontinência (DAI) são definidas como dermatite de contacto irritante, a maioria das quais ocorre em doentes com incontinência fecal e urinária. Devido à função de barreira cutânea destruída, a inflamação é desencadeada com a pele a chorar e feridas superficiais. As infecções cutâneas secundárias são frequentemente o resultado (Tab. 5). Os termos relacionados são dermatite das fraldas, lesões húmidas, dermatite perineal ou erupção cutânea.

Os factores de risco incluem episódios frequentes de incontinência fecal e urinária, utilização de produtos de incontinência oclusiva, mau estado da pele (a defesa cutânea está prejudicada, pele de idade, influência de esteróides) e aumento da temperatura corporal.
Para o tratamento do DAI, a gestão da humidade é particularmente importante, para além dos princípios de tratamento das úlceras de pressão acima descritos.
Mensagens Take-Home
- As úlceras de pressão ocorrem em locais típicos sobre proeminências ósseas. Os idosos e as pessoas com paraplegia estão particularmente em risco.
- A profundidade da úlcera de pressão de acordo com a classificação internacional EPUAP leva a diferentes conceitos de tratamento (conservador ou cirúrgico).
- O alívio da pressão como a primeira medida mais importante requer um planeamento especial no ambiente ambulatorial.
- A cicatrização de feridas e os cuidados locais com feridas devem ser regularmente monitorizados por profissionais especializados, uma vez que se trata de um processo complicado de cicatrização de feridas.
- Os factores de risco num entendimento bio-psico-social devem ser analisados de uma forma estruturada e tratados de forma individualizada.
Literatura:
- Haesler E (ed.): Actualização 2014: Painel Consultivo Nacional sobre Úlceras de Pressão, Painel Consultivo Europeu sobre Úlceras de Pressão e Pan Pacific Pressure Injury Alliance. Prevenção e Tratamento de Úlceras de Pressão: Guia de Referência Rápida. Osborne Park, Oeste da Austrália: Cambridge Media 2014.
- Scheel-Sailer A, et al: úlcera de pressão – uma actualização. Schweiz Med Forum 2016; 16: 489-498.
- Mortenson WB, Miller WC: Uma revisão das escalas para avaliar o risco de desenvolver uma úlcera de pressão em indivíduos com SCI. Medula espinal 2008; 46: 168-175.
- Organização Mundial de Saúde (OMS), et al: International Classification of Functioning, Disability and Health (ICF). Genebra: OMS 2005.
- Kottner J, et al: Measuring the quality of pressure ulcer prevention: A systematic mapping review of quality indicators. International Wound Journal 2017. DOI: 10.1111/iwj.12854
- Atkinson RA, Cullum NA: Intervenções para úlceras de pressão: um resumo das provas para a prevenção e tratamento. Medula espinal 2018. DOI: 10.1038/s41393-017-0054-y [Epub ahead of print].
- Hellmann S, Rösslein R: Prática de enfermagem no tratamento de úlceras de pressão. Hanôver: Schlütersche 2007.
- Dietética. Spinal Cord Cordinal Injury Evidence-Based Nutrition Guideline 2014; Disponível em: http://andevidencelibrary.com/topic.cfm?cat=3486.
- Panfil E-M, Schröder G: Pflege von Menschen mit chronischen Wunden: Livro-texto para enfermeiros e peritos em feridas. Berna: Verlag Hans Huber 2015.
- Roche R: Úlcera de pressão por incidente. Reabilitação de Basileia: Roland de Roche 2012.
- Kreutzträger M, et al.: Análise dos resultados de uma abordagem de tratamento multimodal de úlceras de pressão profunda em lesões da medula espinal: um estudo de coorte retrospectivo. Medula espinal 2018. DOI: 10.1038/s41393-018-0065-3 [Epub ahead of print].
PRÁTICA DA DERMATOLOGIA EM 2018; 28(1): 4-10












