O herpes zoster é uma doença onerosa e potencialmente perigosa, mas agora é eficaz e facilmente evitável através da vacinação. A vacina zoster recombinante e adjuvante fornece uma profilaxia eficaz para os pacientes. Os cuidados de saúde preventivos para os doentes são, portanto, uma prioridade máxima para os médicos. para pacientes no topo da lista de prioridades.
Muitas vezes descartada como uma doença infantil inofensiva, a varicela é frequente e regularmente associada a infecções bacterianas secundárias. Também são conhecidas eflorescências hemorrágicas graves, por vezes com risco de vida, e o envolvimento de órgãos na imunodeficiência. Já na infância, existe um risco de reactivação endógena VZV (herpes zoster), tipicamente sempre que uma criança contrai varicela nos primeiros meses de vida. No entanto, a varicela não é exclusivamente uma doença infantil. Aqueles que não forem infectados na infância fá-lo-ão mais cedo ou mais tarde na idade adulta, com consequências desagradáveis. Isto porque uma doença na idade adulta é normalmente mais grave e é frequentemente acompanhada de complicações. Especialmente durante a gravidez, deve ser evitada a contracção de varicela, pois esta pode prejudicar o feto e, no pior dos casos, levar ao nado-morto.
Patogénese
A infecção inicial com o vírus da varicela-zoster conduz, por um lado, à imunidade à reinfecção através da exposição exógena e, por outro lado, à protecção contra a reactivação endógena. Presumivelmente, há algum reforço do sistema imunitário em caso de contacto renovado com o vírus ou no caso do próprio herpes zoster. No entanto, este impulso natural não é muito eficiente, razão pela qual se observam cada vez mais reactivações com o aumento da idade (Fig. 1) [1].

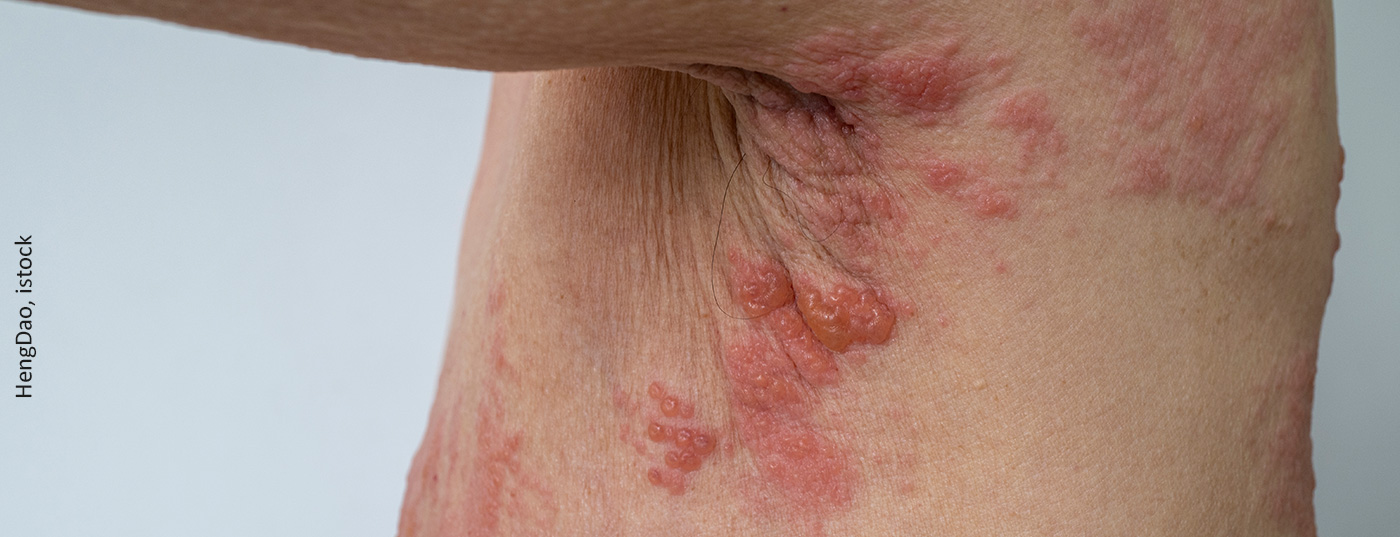
A razão para a ocorrência de herpes zoster é a persistência do vírus da varicela zoster. Assume-se que após as lesões da erupção cutânea original terem sarado, onde os vírus se propagam hematogenicamente e estão então presentes em centenas de eflorescências na pele, migram de volta ao longo dos nervos sensoriais para a medula espinal, onde habitam no corno posterior numa fase de latência e permanecem para toda a vida. Se a imunidade diminui, por exemplo devido à medicação, imunossupressão ou envelhecimento natural do sistema imunitário, o vírus regressa à pele ao longo destes nervos e leva à clássica imagem de meia face do herpes zoster.
Apresentação clínica do herpes zoster
O quadro clínico do herpes zoster manifesta-se em eflorescências dolorosas, agrupadas no respectivo dermatoma que experimenta uma reactivação. O herpes zoster também é temido pela sua neuralgia pós-herpética. A probabilidade de viver com dores fortes durante semanas ou meses após a superação da doença correlaciona-se com a idade. Se a doença for diagnosticada aos 30 anos, afecta 7% dos doentes, aos 50 anos afecta 12% e aos 70 anos afecta 18%. Também são temidas complicações oftalmológicas na face, especialmente na secção superior do trigémeo, onde o olho é afectado. Estes podem levar à cicatrização da córnea e danificar a visão [2].
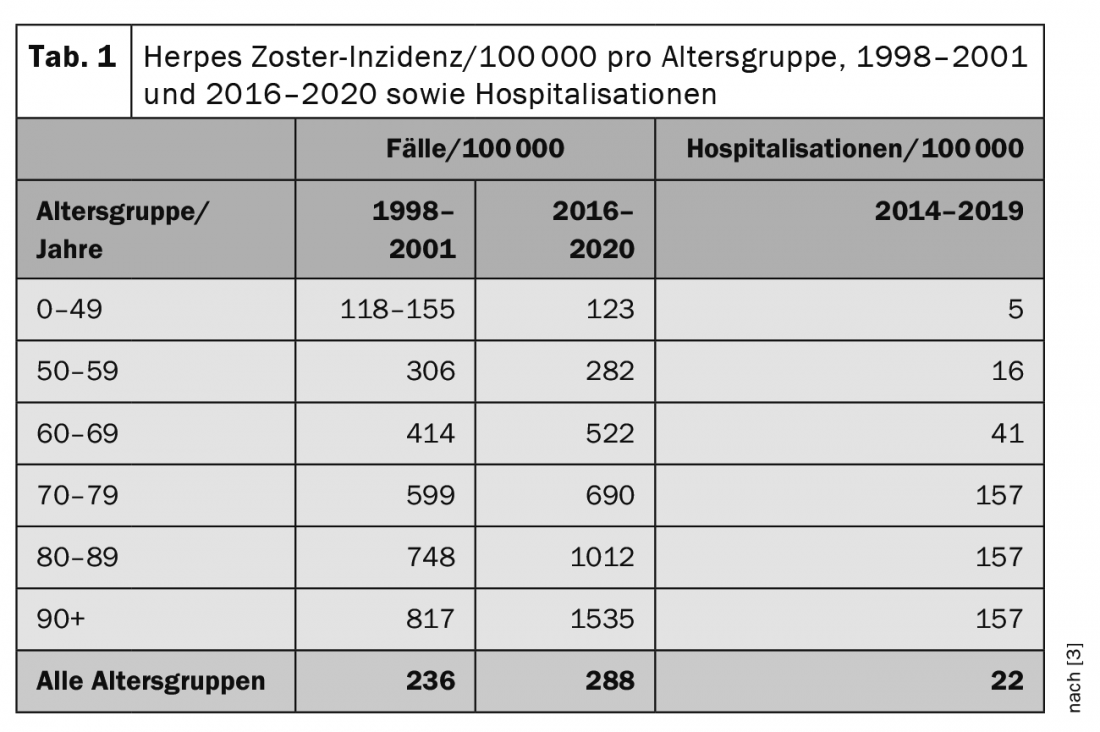
Epidemiologia
Na Suíça, o sistema de vigilância Sentinela Suíça estimou a incidência anual de visitas de GP devido ao herpes zoster nos quatro anos de 1998 a 2001. Os resultados mostraram uma média estável de cerca de 17 000 casos por ano. No grupo etário dos 60 aos 69 anos, foram comunicados cerca de 2700 casos por ano, no grupo etário dos 70 aos 79 anos cerca de 3000 casos por ano e no grupo etário dos 80 anos e mais velhos cerca de 2200 casos por ano. Desde 2016, o herpes zoster foi novamente reportado no sistema de vigilância Sentinella. (Tab. 1) [3] mostra as incidências anuais extrapoladas para os dois períodos de inquérito (valores médios) por grupo etário. Ao longo da vida, o risco de contrair herpes zoster é cumulativo. Estima-se que cerca de 10-20% de todas as pessoas adoecem pelo menos uma vez no decurso das suas vidas. Além disso, pode observar-se um aumento significativo do número de casos de herpes zoster nos últimos 10-20 anos, especialmente nas pessoas mais velhas. A razão para isto é provavelmente o facto de uma série de opções de tratamento de natureza medicinal (“biológicas”) terem sido introduzidas neste grupo etário nos últimos anos. Embora estes permitam um tratamento mais eficiente, por exemplo, do lúpus eritematoso sistémico (LES) ou da artrite reumatóide (AR), como efeito secundário podem levar a uma imunodeficiência parcial e assim aumentar o risco de herpes zoster. O risco de ter de ser hospitalizado devido a um curso severo de herpes zoster está, portanto, também correlacionado com a idade. Um total de aproximadamente 30.000 novos casos de herpes zoster são registados todos os anos na Suíça [3,4].
Prevenção da Vacinação – “A rainha da medicina
Já em 2018, o Gabinete Federal de Saúde Pública (FOPH) e a Comissão Federal de Questões de Imunização (EKIF) recomendaram a vacinação contra o herpes zoster pela primeira vez com uma nova vacina viva atenuada (Zostavax®) para os dois grupos de pessoas seguintes: Pessoas imunocompetentes com idades entre os 65 e 79 anos e pessoas imunocomprometidas com idades entre os 50 e 79 anos, desde que ainda não estejam imunocomprometidas ou apenas ligeiramente imunocomprometidas no momento da vacinação. A vacinação é dada independentemente de a pessoa já ter tido varicela e/ou herpes zoster. Esta vacina viva contém 14× mais vírus de varicela zoster do que Varivax® e é, portanto, tão altamente concentrada para aumentar a imunidade primária natural da pessoa vacinada. O programa de vacinação recomendado corresponde a uma dose (0,65 ml s.c.) e é indicado para a prevenção do herpes zoster e neuralgia pós-herpética (PHN) causada pelo herpes zoster [5].
Vacina viva Zostavax®
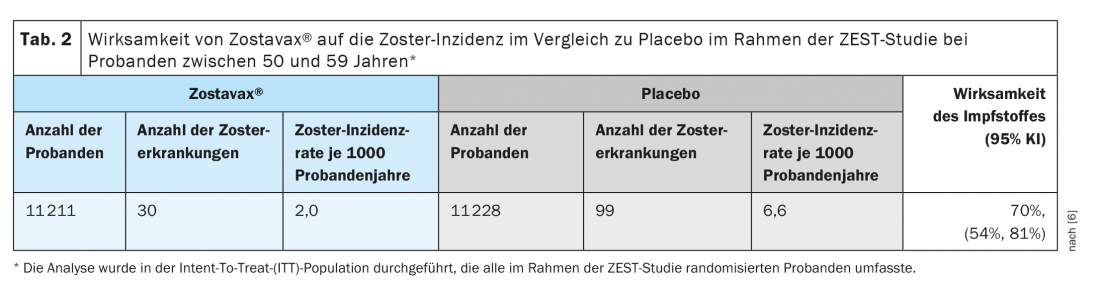
A eficácia clínica protectora da vacina viva foi demonstrada em dois grandes ensaios clínicos controlados por placebo aleatorizados, nos quais os sujeitos receberam a vacina subcutaneamente. O ensaio ZEST foi um ensaio clínico duplo-cego controlado por placebo, no qual 22.439 sujeitos de 50 a 59 anos foram aleatorizados para receber uma dose única da vacina ou placebo e foram seguidos por uma mediana de 1,3 anos (de 0 a 2 anos) para o desenvolvimento do zoster. A determinação final dos casos de zoster foi feita por reacção em cadeia da polimerase (PCR) (86%) ou por um painel de avaliação clínica (14%). Zostavax® causou uma diminuição significativa nos casos de zoster com uma eficácia de 70% em comparação com placebo (Tab. 2) [6].
O ensaio SP foi também um ensaio clínico duplo-cego controlado por placebo, no qual 38 546 sujeitos com 60 anos ou mais foram aleatorizados para receber uma dose única da vacina ou placebo e foram seguidos por uma mediana de 3,1 anos (de 31 dias a 4,9 anos) para o desenvolvimento do zoster. No estudo SP, embora o zoster tenha diminuído em quase todos os dermatomas, o mesmo aconteceu com a eficácia da vacina. Isto foi da ordem dos 50-60% para aqueles com 60-69 anos ou mesmo muito abaixo dos 50% a partir dos 70 anos (Quadro 3) [6].

Vacina morta Shingrix®
Recentemente, foi introduzido na Suíça um novo desenvolvimento da vacina contra o herpes zoster, que tem sido administrada internacionalmente há algum tempo. Esta é a vacina inactivada Shingrix®, que contém 50 µg de glicoproteína E (antigénio gE) + adjuvante AS01B do vírus varicella-zoster. O adjuvante AS01B consiste no extracto vegetal Quillaja saponaria Molina, fracção 21 (QS-21) (50 µg) e 3-O-desacyl-4′-monofosforyl lipid A (MPL) de Salmonella minnesota (50 µg). O calendário de vacinação recomendado corresponde a duas doses (0,5 ml i.m.) a intervalos de dois meses e é indicado para a prevenção do herpes zoster a partir dos 18 anos de idade.
Como acontece com todas as infecções virais, a imunidade humana é dirigida contra componentes na superfície do vírus da varicela-zoster que são apresentados pelas células imunodominantes após a infecção. A glicoproteína E é uma proteína espinhosa na superfície do vírus do varicella-zoster e é o principal alvo da resposta imunitária humoral bem como celular contra o vírus [7].
Num estudo de pesquisa de dose, os sujeitos receberam 25, 50 ou 100 µg adjuvantes de um candidato à vacina contra o herpes zoster contendo varicella zoster virus glicoproteína E (gE) com ou sem o sistema adjuvante AS01B. A frequência de células T CD4+ específicas de gE foi >3 vezes maior após duas doses de todas as formulações de gE/AS01B do que após uma dose de 100 µg gE/AS01B ou duas doses de 100 µg gE/salina. As frequências eram comparáveis após duas doses de 25, 50 ou 100 µg gE/AS01B. As concentrações séricas de anticorpos anti-GE eram comparáveis e superiores às dos outros grupos após duas doses de 50 ou 100 µg gE/AS01B. As respostas imunitárias duraram pelo menos 36 meses. A reactividade de todas as formulações de gE/AS01B foi semelhante mas superior à do gE/sal. Os resultados mostraram que as três formulações de gE/AS01B eram imunogénicas e bem toleradas por adultos de ≥60 anos. Além disso, duas vacinações com gE/AS01B induziram respostas imunitárias superiores a uma e a dose de gE afectou a resposta humoral mas não a resposta imunitária celular [8].
Eficácia e tolerabilidade
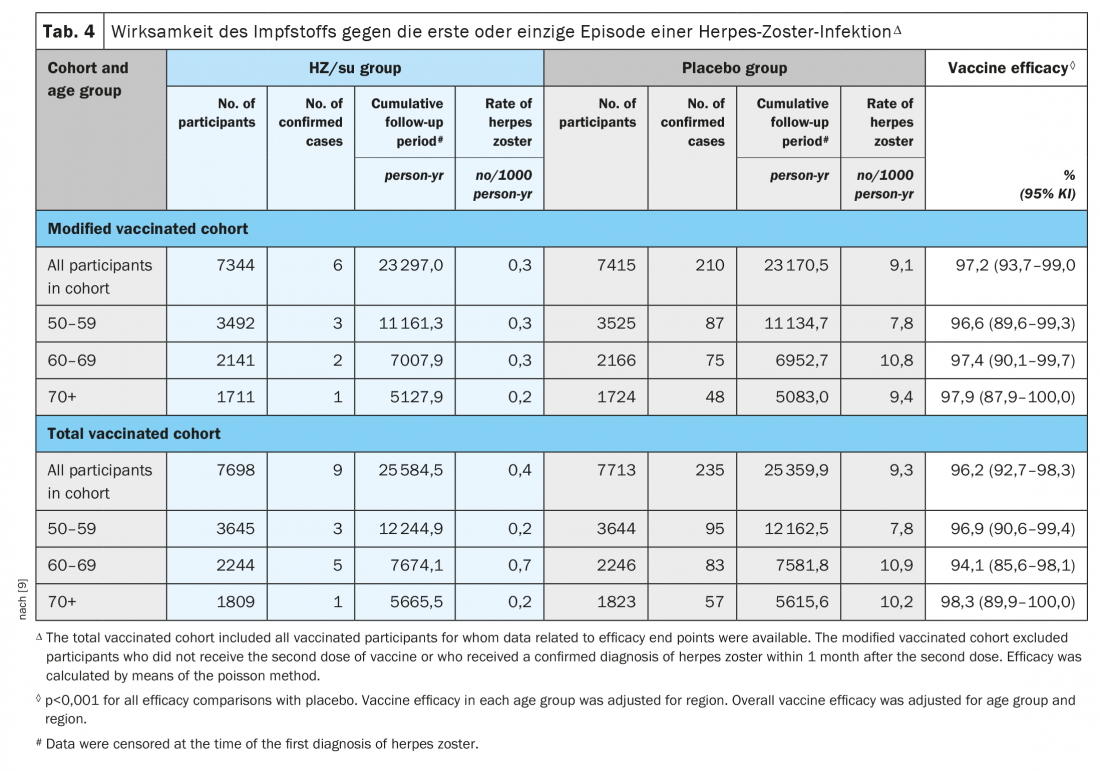
O estudo ZOE-50 de um total de 15 411 adultos com 50 anos ou mais mostrou que a vacina da subunidade herpes zoster (HZ/su) contendo a varicela recombinante do vírus zoster glicoproteína E e o sistema adjuvante AS01B estava associado a um risco 97,2% (intervalo de confiança de 95%, 93,7 a 99,0; p<0,001) menor risco de herpes zoster do que o placebo. A eficácia da vacina situou-se entre 96,6% e 97,9% para todos os grupos etários (Tab. 4) [9].
Um segundo estudo foi realizado simultaneamente nos mesmos locais e investigou a segurança e eficácia do HZ/su em adultos com 70 anos de idade ou mais (ZOE-70). No ZOE-70, 13 900 participantes avaliáveis (idade média de 75,6 anos) receberam HZ/su (6950 participantes) ou placebo (6950 participantes). Durante um acompanhamento mediano de 3,7 anos, o herpes zoster ocorreu em 23 receptores HZ/su e em 223 receptores placebo (0,9 vs. 9,2 por 1000 pessoas-ano). A eficácia da vacina contra o herpes zoster foi de 89,8% (intervalo de confiança de 95%, 84,2 a 93,7; p<0,001) e foi semelhante nos participantes com 70 a 79 anos (90,0%) e nos participantes com 80 anos ou mais (89,1%). Em análises agrupadas de dados de participantes com 70 anos ou mais em ZOE-50 e ZOE-70 (16 596 participantes), a eficácia da vacina contra o herpes zoster foi de 91,3% (95% CI, 86,8 a 94,5; p<0,001) e a eficácia da vacina contra a neuralgia pós-herpética 88,8% (95% CI, 68,7 a 97,1; p<0,001) (Fig. 2) [10].
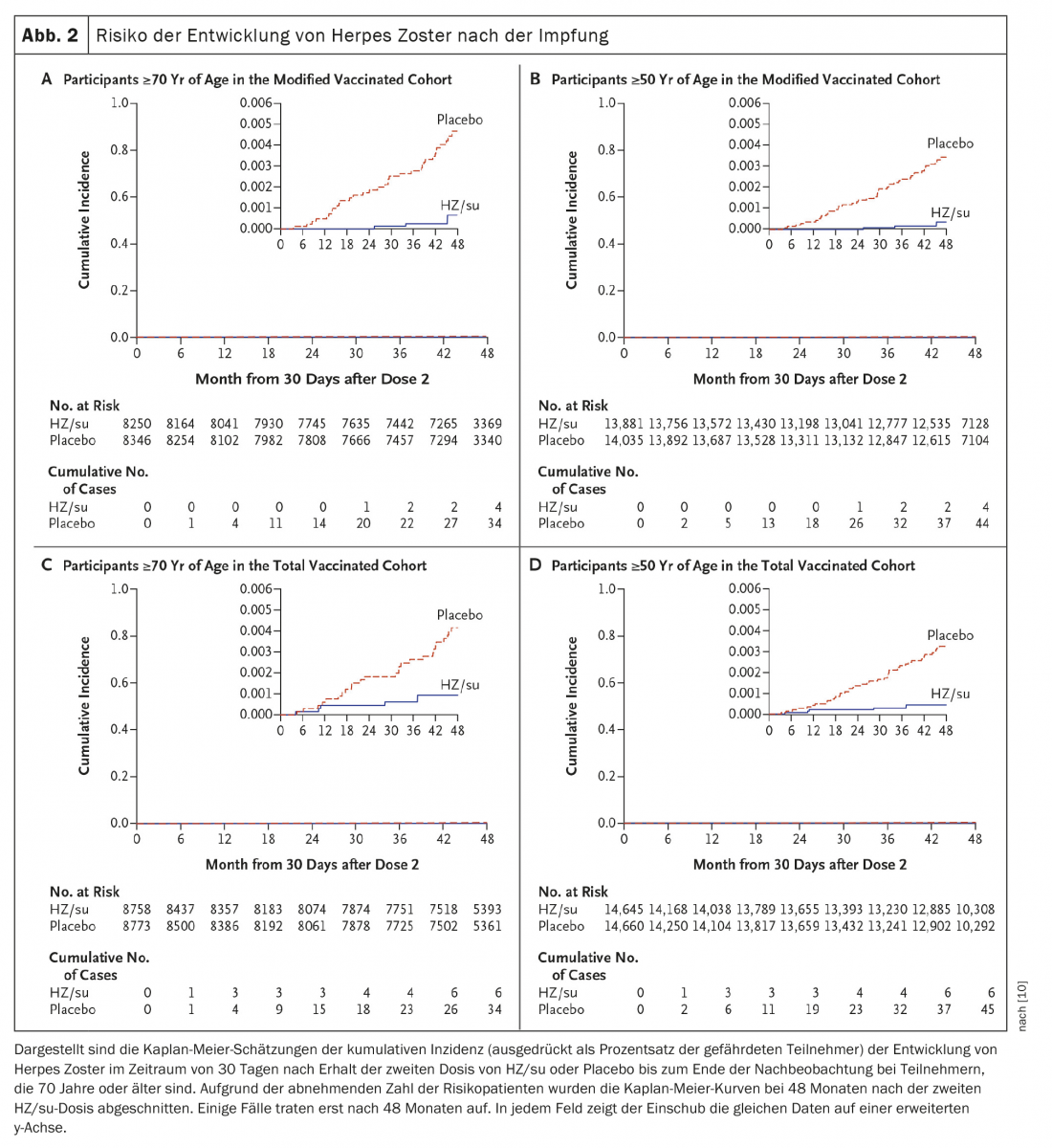
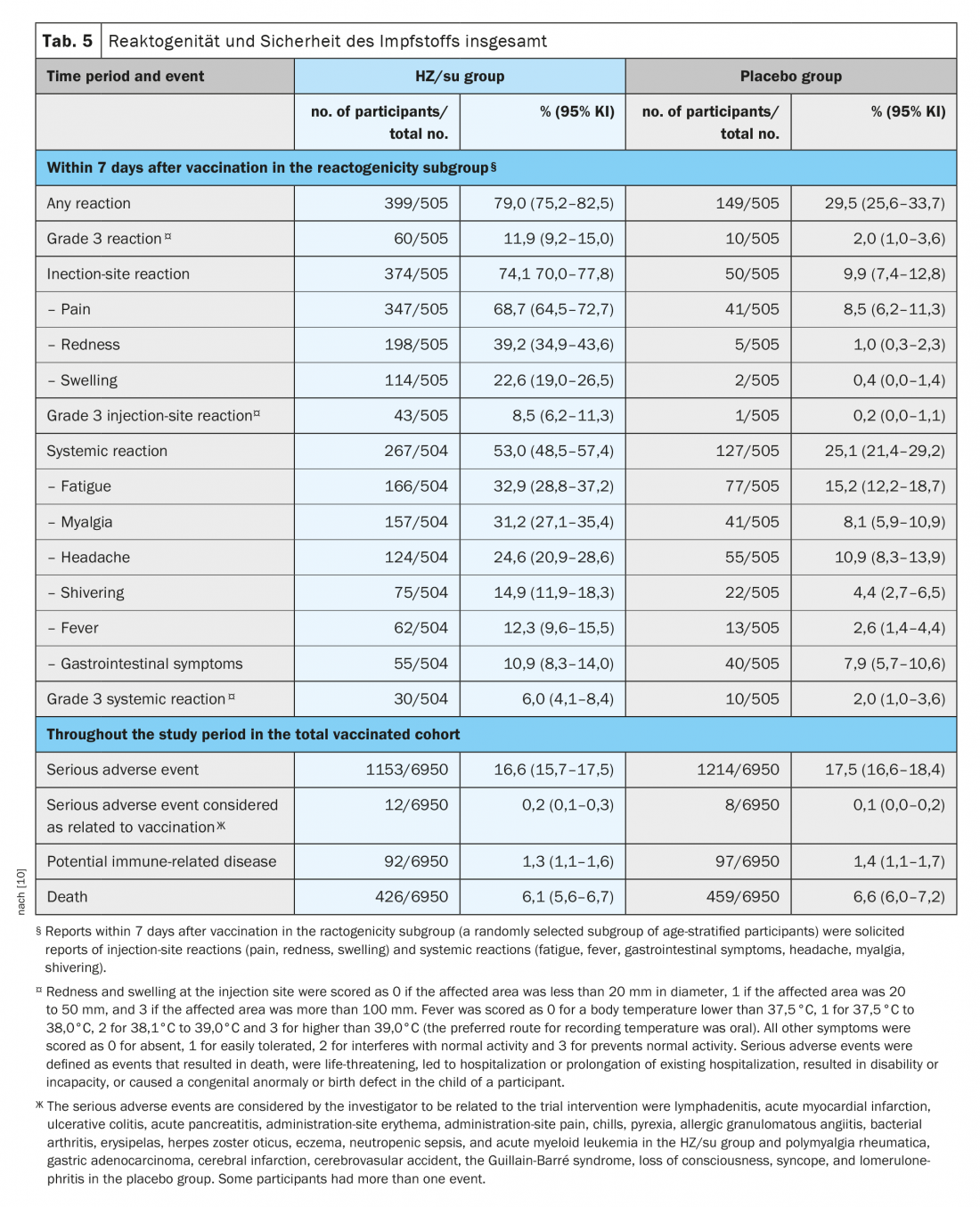
No estudo ZOE-70, um total de 1025 participantes (7,4%) foram aleatoriamente atribuídos ao subgrupo de reatogenicidade (512 receptores HZ/su e 513 receptores placebo). Neste subgrupo, os relatórios solicitados de reacções ocorreram no prazo de sete dias após cada vacinação em 79,0% dos receptores de HZ/su e em 29,5% dos receptores de placebo (Quadro 5) [10]. Enquanto as reacções no local de injecção ocorreram em 74,1% dos receptores de HZ/su e em 9,9% dos receptores de placebo; a maioria das reacções foram de intensidade ligeira a moderada. Foram relatadas reacções de grau 3 em 8,5% dos receptores de HZ/su e em 0,2% dos receptores de placebo. As reacções sistémicas ocorreram em 53,0% dos receptores de HZ/su e em 25,1% dos receptores de placebo (as reacções de grau 3 foram relatadas em 6,0% e 2,0%, respectivamente). No grupo HZ/su, a reacção mais comum no local de injecção foi a dor (em 68,7% dos receptores de HZ/su) e a reacção sistémica mais comum foi a fadiga (em 32,9%). As reacções foram transitórias, com uma duração média de dois a três dias para as reacções no local de injecção, um a dois dias para as reacções sistémicas e um a dois dias para as reacções de grau 3. A frequência global e a gravidade das reacções desencadeadas não aumentaram significativamente após a segunda dose [10].
Nova recomendação para a vacinação contra o herpes zoster
Com base nestes resultados, que são claramente positivos em comparação com a vacina viva, a FOPH e a EKIF recomendam a vacinação contra o herpes zoster com a vacina de subunidade adjuvante Shingrix® desde 2021. Isto aplica-se a pessoas saudáveis com 65 ou mais anos, bem como a doentes com imunodeficiência com 50 ou mais anos ou com imunodeficiência grave com 18 ou mais anos. As recomendações anteriores de Novembro de 2017 para a vacina viva Zostavax® aplicam-se agora apenas a pessoas entre os 65 e 79 anos sem imunodeficiência, que preferem Zostavax® ao Shingrix® [3].
Shingrix® é recomendada como vacinação suplementar para todos os indivíduos imunocompetentes com idades compreendidas entre ≥65 anos, independentemente da sua história individual de varicela e herpes zoster. Os médicos são obrigados a informar os seus pacientes sobre esta opção de vacinação. Além disso, Shingrix® é recomendado para todos os pacientes com ≥50 anos de idade com imunodeficiência actual ou futura (especialmente celular) associada a um risco aumentado de herpes zoster. Isto diz respeito, por exemplo, a pessoas seropositivas ou doentes antes, durante ou depois de uma terapia oncológica activa. Nestes pacientes, a primeira dose deve idealmente ser administrada ≥2 semanas antes do início da quimioterapia. A segunda dose com um intervalo mínimo de um a dois meses após a primeira dose ou logo que possível mais tarde durante ou após a quimioterapia. Também são afectados pacientes com doença renal em fase terminal ou em diálise, em biologia, azatioprina, terapia de manutenção de doses baixas de metotrexato ou corticosteróides, e pacientes com outras doenças subjacentes que prejudiquem a imunidade (especialmente a imunidade celular). Isto inclui também, por exemplo, pacientes com artrite reumatóide, asma grave/COPD, diabetes mellitus tipo 1 inadequadamente controlada e outras doenças auto-imunes. Nestes indivíduos, são recomendadas duas doses de Shingrix® com um intervalo mínimo de dois meses.
Além disso, Shingrix® é recomendado para pacientes com idades compreendidas entre ≥18 anos que sofrem actualmente de imunodeficiência grave ou que estão actualmente a receber tratamento imunossupressor ou que estarão num futuro previsível. Neste caso, a primeira dose deve idealmente ser administrada ≥4 semanas antes de um início presumido, esperado ou planeado de imunossupressão severa. A segunda dose com um intervalo mínimo de um a dois meses após a primeira dose ou o mais cedo possível num momento medicamente favorável posterior durante ou após a terapia. Estes incluem, por exemplo, pacientes com malignidades hematológicas, receptores de células estaminais hematopoiéticas e transplantes de órgãos, pessoas que estão a ser tratadas com inibidores JAK ou imunossupressão intensiva (por exemplo, combinações de imunossupressores, altas doses de corticosteróides) devido a uma doença imuno-mediada, como artrite reumatóide ou doença inflamatória intestinal, e pessoas seropositivas com <200 CD4 + células T/l ou <5% de percentagem de linfócitos.
Em mulheres grávidas ou a amamentar, deve ser feita uma cuidadosa avaliação individual de risco-benefício. A serologia VZV (teste de anticorpos) não é recomendada antes da vacinação com Shingrix®. Nem Shingrix® nem Zostavax® devem ser utilizados para prevenir a infecção inicial com VZV (varicela = varicela).
Recomendações para a vacina viva Zostavax®.
A vacina viva actualmente disponível Zostavax® está contra-indicada em pessoas com imunodeficiência e não deve continuar a ser utilizada em pessoas que recebem terapias imunossupressoras num futuro próximo. Zostavax® continua a ser uma opção para indivíduos imunocompetentes com idades entre os 65 e 79 anos que preferem Zostavax® em vez de Shingrix®. O Zostavax® não é reembolsado pelo OKP.
Mensagens Take-Home
- O herpes zoster é uma doença onerosa e potencialmente perigosa, mas agora é eficaz e facilmente evitável através da vacinação.
- A vacina zoster recombinante adjuvante fornece uma profilaxia eficaz para os pacientes.
- Uma das tarefas dos profissionais médicos é, portanto, colocar os cuidados preventivos de saúde dos pacientes no topo da lista de prioridades.
Literatura:
- Arvin A: Imunidade, e o Vírus Varicella-Zoster. N Engl J Med 2005; doi: 10.1056/NEJMp058091.
- Eidgenössische Kommission für Impffragen (EKIF): Avaliação de vacinas e vacinação contra o herpes zoster (ZOSTAVAX® e SHINGRIX®), 2021.
- Gabinete Federal de Saúde Pública FOPH: Boletim FOPH 47/2021, edição de 27 de Novembro de 2021.
- Bundesamt für Gesundheit = Office fédéral de la santé publique. Vacinação contra o herpes zoster: não incluída no calendário de vacinação suíço. Boletim BAG – OFSP 2010(6): 97.
- Gabinete Federal de Saúde Pública, Comissão Federal para Questões de Imunização (EKIF): Schweizerischer Impfplan 2018. Directrizes e recomendações. Berna: Gabinete Federal de Saúde Pública, 2018.
- Informação especializada Zostavax®, disponível em: www.ema.europa.eu/en/documents/product-information/zostavax-epar-product-information_de.pdf.
- Zerboni L, et al: Mecanismos moleculares da patogénese do vírus da varicela zoster. Nat Rev Microbiol 2014; doi: 10.1038/nrmicro3215.
- Chlibek R, et al: Segurança e imunogenicidade de três formulações diferentes de uma subunidade candidata a vacina adjuvante contra o vírus da varicela-zoster em adultos mais velhos: Um estudo fase II, aleatório, controlado. Vacina 2014; doi: 10.1016/j.vaccine.2014.01.019.
- Lal H, et al: Eficácia de uma Vacina Adjuvante da Subunidade Herpes Zoster em Adultos Idosos. N Engl J Med 2015; doi: 10.1056/NEJMoa1501184.
- Cunningham AL, et al: Efficacy of the Herpes Zoster Subunit Vaccine in Adults 70 Years of Age or Older. N Engl J Med 2016; doi: 10.1056/NEJMoa1603800.
PRÁTICA DO GP 2022; 17(10): 6-12