Os antidepressivos são prescritos com demasiada frequência – contrariamente aos estudos, que atestam apenas uma baixa eficácia dos agentes activos comuns para episódios depressivos ligeiros, e contrariamente às recomendações das linhas de orientação. Quando é que faz sentido utilizá-lo?
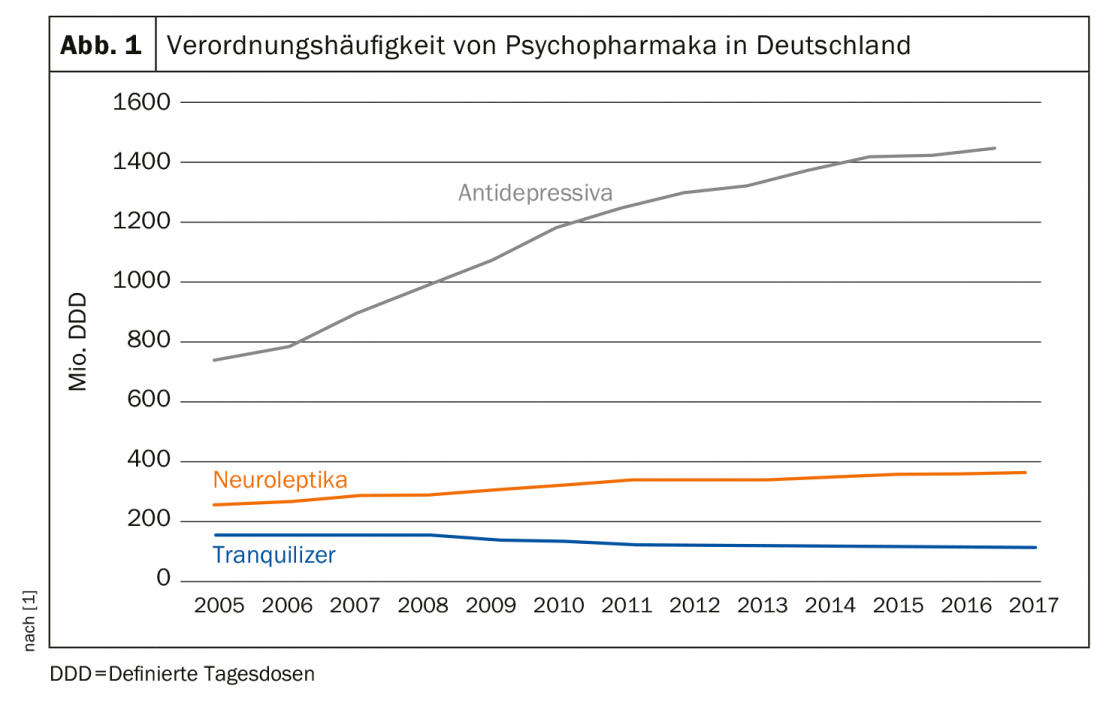
A frequência de prescrição de antidepressivos duplicou na Alemanha desde 2005. Este é o resultado do Prescription Drug Report 2018 (Fig. 1) [1]. Esta tendência é também evidente noutros países industrializados ocidentais, incluindo a Suíça. Cerca de 40% dos que procuram tratamento para problemas de saúde mental tomam antidepressivos, as mulheres duas vezes mais do que os homens [2]. Nos EUA, os números são quase assustadores: 12% de todos os americanos com mais de doze anos de idade tomam permanentemente um medicamento psicotrópico, na sua maioria do grupo dos antidepressivos. Em 125. No 5º Congresso da Sociedade Alemã de Medicina Interna, o Prof. Dr. Gerhard Gründer do Instituto Central de Saúde Mental em Mannheim advertiu, portanto, contra o uso não reflectido. Isto porque os não raros fenómenos de descontinuação, que ainda não são levados suficientemente a sério e que podem involuntariamente conduzir a uma terapia a longo prazo, são também problemáticos.
Triplicação dos casos de doença
Os antidepressivos são as drogas psicotrópicas mais comummente prescritas. Uma razão para tal pode ser o número crescente de pacientes – e o facto de cada vez mais pessoas estarem a falar da sua doença mental. O Relatório de Saúde do DAK de 2019 afirma que o número de dias e casos de baixa por doença triplicou nos últimos vinte anos. A parte de leão das doenças mentais é o episódio depressivo (64,9%) ou a perturbação depressiva recorrente (28,4%), seguido de reacções a perturbações graves de stress e ajustamento (51,4%). Existem diferenças específicas de género: as mulheres são mais frequentemente afectadas do que os homens. Para as mulheres, a lista de queixas é encabeçada por problemas do sistema músculo-esquelético, seguido de perto por doenças mentais. Os homens também adoecem principalmente no sistema músculo-esquelético, com queixas psicológicas apenas em terceiro lugar. No entanto, o número de casos de doença mental não notificados é provavelmente mais elevado, especialmente porque estes podem por vezes “esconder-se” atrás de sintomas somáticos. Se se relacionar os casos de licença por doença com os dias de licença por doença, então não só se pode observar um aumento da frequência das licenças por doença com maior idade, mas também uma maior duração das licenças por doença [3]. A inibição de prescrever um medicamento psicotrópico é baixa entre alguns especialistas e prestadores de cuidados primários, tendo em conta estes números. A esperança: ajuda rápida para o doente. Mas o que dizem os estudos sobre a eficácia dos antidepressivos?
A eficácia é sobrestimada
Na maior análise da rede até à data, Cipriani e colegas compararam 21 antidepressivos com base em 522 ensaios controlados por placebo e ensaios frente a frente com um total de 116 477 participantes [4]. A meta-análise mostrou: Todas as substâncias activas testadas têm uma eficácia significativamente melhor do que o placebo. No entanto, o tamanho do efeito é relativamente pequeno. “Os psiquiatras também tendem a sobrestimar um pouco a eficácia dos antidepressivos”, comenta o Prof. Gründer. Outra observação da meta-análise foi que as novas substâncias sempre tiveram um desempenho melhor do que as já um pouco mais antigas e serviram como substâncias de referência. Na comparação cabeça a cabeça, o escitalopram, mirtazapina, paroxetina, agomelatina e sertralina em particular destacaram-se com uma resposta relativamente elevada e uma baixa taxa de desistência. Em contraste, a reboxetina, a trazodona e a fluvoxamina tiveram perfis de eficácia e aceitabilidade inferiores.
Os dados mencionados referem-se aos antidepressivos para o tratamento de adultos que sofrem de depressão. Mas e quanto à eficácia dos antidepressivos em crianças e adolescentes? “Aqui, a eficácia é normalmente ainda mais modesta”, diz o Prof. Gründer. “Nenhum antidepressivo é significativamente melhor do que placebo”. Com uma excepção: fluoxetina. O ingrediente activo é portanto o único aprovado para o tratamento da depressão em crianças e adolescentes. No entanto, outras substâncias são também utilizadas terapeuticamente neste grupo de doentes.
Severidade e probabilidade de placebo
O poder do chamado “efeito placebo” foi demonstrado, entre outras coisas, num estudo duplo-cego que examinou a eficácia da sertralina e da mirtazapina em pacientes com demência depressiva, numa comparação com placebo. Após 39 semanas, verificou-se que a administração de comprimidos de placebo levou a uma redução tão boa dos sintomas depressivos como a administração de uma das duas substâncias activas [5]. Contudo, esta descoberta não deve de forma alguma ser entendida como um apelo a tratar os doentes apenas com placebo no futuro. Em vez disso, sugere que placebo é “não apenas a pílula de açúcar, mas o contexto do tratamento”.
De facto, a eficácia das substâncias parece ter algo a ver com as expectativas do paciente. Por exemplo, um estudo recentemente publicado descobriu que a eficácia de um antidepressivo era influenciada pelo facto de o doente esperar receber o verum – ou um placebo. Quanto menor for a probabilidade de receber um placebo, maior será a eficácia do antidepressivo testado e menor será a taxa de abandono. Por outras palavras, a eficácia do antidepressivo depende crucialmente do contexto [6].
Embora todos concordem com isto, a questão da influência da gravidade da doença mantém-se. Num meta-estudo de 2008, Kirsch e colegas apontam para uma correlação positiva entre a gravidade da depressão e a eficácia do antidepressivo. Para a depressão ligeira, não houve eficácia significativa em comparação com o placebo, mas para a depressão grave houve [7]. No entanto, o Prof. Gründer coloca esta descoberta em perspectiva, referindo-se a metanálises maiores em que não foi encontrada qualquer dependência da severidade: “A descoberta mantém-se assim”.
O que dizem as directrizes?
O que resta é um olhar sobre as recomendações de tratamento [8]. Também aí, o contexto é importante, por exemplo sob a forma de confiança entre paciente e profissional. A directriz S3 da DGPPN afirma também que a farmacoterapia deve ser incorporada numa oferta de diálogo desde o início. Também se sublinha que a utilização de antidepressivos no tratamento inicial de episódios depressivos leves não é indicada devido à relação risco-benefício desfavorável, especialmente porque os antidepressivos não mostram uma superioridade significativa em comparação com placebo. Acima de tudo, se o paciente com sintomas depressivos ligeiros não desejar receber terapia medicamentosa ou se o alívio puder ser alcançado sem antidepressivos, a directriz recomenda “apoio de espera activa” com uma nova revisão dentro das duas semanas seguintes. A intervenção de medicamentos mesmo para episódios depressivos ligeiros justifica-se se os sintomas persistirem após outras formas de terapia, se os episódios depressivos anteriores tiverem uma gravidade pelo menos moderada, ou se o paciente solicitar explicitamente a intervenção. O uso de antidepressivos é indicado para episódios depressivos moderados a graves. Também para o Prof. Gründer, é em última análise a gravidade da depressão que determina se um antidepressivo deve ser usado.
Fonte: DGIM 2019, Wiesbaden (D)
Literatura:
- Schwabe U, et al.: Arzneiverordnungs-Report 2018. Dados actuais, custos, tendências e comentários. Berlim: Springer, 2018.
- Schuler D, et al.: Saúde Mental na Suíça. Monitoring 2016. Relatório Obsan 72. Observatório de Saúde Suíço, 2016.
- Storm A, ed.: Health Report 2019. Análise de dados sobre incapacidade de trabalho. Velhos e novos vícios no local de trabalho. Heidelberg: medhochzwei, 2019.
- Cipriani A, et al: Eficácia comparativa e aceitabilidade de 21 medicamentos antidepressivos para o tratamento agudo de adultos com doença depressiva grave: uma revisão sistemática e meta-análise de rede. Lancet 2018; 391(10128): 1357-1366.
- Banerjee S, et al: Sertralina ou mirtazapina para depressão em demência (HTA-SADD): um ensaio aleatório, multicêntrico, duplo-cego, controlado por placebo. Lancet 2011; 378(9789): 403-411.
- Salanti G, et al: Impact of placebo arms on outcomes in antidepressive trials: systematic review and meta-regression analysis. Int J Epidemiol 2018; 47(5): 1454-1464.
- Kirsch I, et al: Initial Severity and Antidepressant Benefits: A Meta-Analysis of Data Submitted to the Food and Drug Administration. PLoS Med 2008; 5(2): e45.
- DGPPN, ed.: S3-Leitlinie Unipolare Depression. Versão longa. 1ª edição, versão 5.
- Kelly CM, et al: Selective serotonin reuptake inhibitors and breast cancer mortality in women receiving tamoxifen: a population based cohort study. BMJ 2010; 340: c693.
InFo NEUROLOGIA & PSYCHIATRY 2019; 17(4): 29-30 (publicado 6/20/19; antes da impressão).