A gestão da dor é um dos grandes desafios nos cuidados paliativos, mas muitas vezes também um desafio com sucesso terapêutico mensurável. Em fases avançadas, todas as opções de gestão da dor devem ser esgotadas para melhorar a qualidade de vida. Se a terapia falhar, é necessário contactar um especialista em dor. Aproximadamente 90% dos pacientes com tumores avançados podem ser tratados desta forma com pouca dor.
Quase todos os pacientes afectados por uma doença grave, frequentemente maligna, têm medo de dores que não podem ser tratadas. Muitos deles conhecem situações de familiares ou amigos que sofreram de dores inadequadamente tratadas no decurso da sua doença e tiveram de experimentar a fase de fim de vida em agonia. Com as possibilidades actuais de terapia da dor, estes cursos não devem continuar a ocorrer. Contudo, há situações em que o tratamento da dor pode atingir os seus limites devido à sua complexidade.
O tratamento da dor sintomática é muito bem adaptado como exemplo de bom controlo dos sintomas nos cuidados paliativos, especialmente porque a dor é um problema frequente no decurso de doenças com risco de vida. A analgesia eficiente é uma das principais tarefas dos cuidados paliativos. Muitas vezes, devido ao curso destrutivo da doença, encontramos uma situação de dor progressiva que requer um ajustamento contínuo da terapia. É importante para o conceito de tratamento analisar o tipo de dor e as possíveis patologias etiológicas subjacentes, a fim de aplicar também abordagens de terapia causal, tais como a radiação da dor, sempre que possível. Devido à inactividade, há frequentemente um aumento da dor e a terapia pode ser complicada pelo aumento das disfunções orgânicas. Especialmente no curso tardio da doença, factores não somáticos para a experiência da dor vêm cada vez mais à tona. Por outro lado, compreensivelmente, os pacientes raramente exigem um controlo dos sintomas tão veementemente como exigem a ausência de dor.
Noções básicas de dor
A definição de dor válida hoje vem de 1986 da Associação Internacional para o Controlo da Dor (IASP) e lê-se: A dor é uma experiência sensorial e emocional desagradável que é acompanhada por danos reais ou iminentes nos tecidos – ou é descrita em termos de tais danos – frequentemente acompanhada por manifestações vegetativas tais como palidez, suor e um aumento da pressão arterial.
A dor aguda tem normalmente uma função de aviso útil e é significativa, protectora e sustentadora da vida. No entanto, no caso de dor crónica no decurso de uma doença maligna, a dor perdeu esta útil função de aviso. A dor pode ser classificada de acordo com o seu curso temporal como aguda ou crónica, mas também de acordo com a sua patogénese como dor nociceptiva, neuropática e mista, e também conhecemos a chamada desordem da dor somatoforme. Na situação paliativa, estamos geralmente a lidar com situações de dor crónica progressiva, muitas vezes mista, no entanto, a dor aguda ocorre novamente no decurso da doença, que deve ser sujeita a uma avaliação diferenciada a fim de não falhar as opções de terapia causal.
Patogénese da dor
A análise diferenciada da dor em relação à patogénese é indispensável, uma vez que uma terapia da dor significativa só é possível após uma classificação bem sucedida. Distinguimos a dor nociceptiva da dor neuropática. Dor nociceptiva é a dor que normalmente resulta de danos locais no local da lesão. Uma excepção aqui é a dor visceral, que pode dificultar a afectação local através das zonas da Head.
Um bom exemplo de um evento nociceptivo é a dor causada pelo aparecimento de metástases ósseas. Aqui, a destruição local por irritação dos receptores correspondentes desencadeia uma dor básica constante, que ocasionalmente é acentuada por um ataque de dor mais intenso.
Em contraste, a dor neuropática tem a sua origem no sistema nervoso central ou periférico. O início da dor não está muitas vezes em relação temporal imediata com uma certa latência de dias ou semanas após a lesão real, os ataques de dor são frequentes e muito intensos, imprevisíveis e descritos como ardentes, cortantes, electrificantes e pulsantes. Além disso, pode ocorrer hiperalgesia, hipalgesia e alodinia. Exemplos de dor neuropática são a nevralgia pós-herpética, dor de membro fantasma, dor radicular ou dor desencadeada centralmente (dor talâmica).
Dores cancerígenas
No contexto de uma doença tumoral, pode ocorrer dor que é directamente desencadeada pelo tumor, seja através do crescimento destrutivo do tecido, através de pressão ou infiltração de nervos, através de estiramento ou pressão em órgãos ocos. As dores tumorais indirectas resultam de inflamação edematosa perilesional, fracturas patológicas ou obstruções de órgãos ocos. Finalmente, a dor também surge como resultado de terapias tumorais no pós-operatório, pós operatório ou devido a inflamação e consequências da quimioterapia. Sempre que possível, após esclarecer a causa da dor, é dada prioridade à opção da terapia causal se o ónus associado parecer justificável no contexto geral. Infelizmente, estas opções são limitadas, pelo que a terapia sintomática é muitas vezes a única opção.
Terapia da dor
Por volta da mesma altura em que a dor foi definida pela IASP, a OMS desenvolveu um esquema de classificação para o tratamento da dor em doentes com cancro. O objectivo deste regime era aliviar ou eliminar a dor e prevenir a recorrência da exacerbação da dor. A classificação permite um tratamento da dor eficiente, relativamente de baixo risco e rapidamente eficaz. Actualmente, o esquema de encenação da OMS é também utilizado de uma forma modificada no tratamento de dores não malignas.
Os três níveis incluem, no nível 1, os clássicos analgésicos nociceptivos não opióides com os quais todos estamos bem familiarizados. Exemplos são o paracetamol, metamizol, aspirina, diclofenaco, mefenamina, etc. Para além do seu efeito analgésico, estas substâncias têm também propriedades antiflogísticas e antipiréticas em diferentes graus. Com excepção do paracetamol, actuam exclusivamente de forma periférica sobre o nociceptor. Só o paracetamol tem também um efeito central. Em Na fase 2 encontramos os opiáceos fracos. Os representantes desta categoria são o tramadol, a codeína, a dihidrocodeína ou a tilidina. Têm uma relação risco-benefício favorável, têm cerca de 1/6-1/10 da eficácia da morfina da substância de referência (por isso chamada opiáceos fracos) e são fáceis de dosear. Os problemas surgem em 10% dos doentes que, por exemplo, não conseguem metabolizar a codeína e apenas sofrem dos efeitos secundários induzidos por opiáceos, bem como dos diferentes metabolizadores em que o tramadol apenas conduz a sintomas serotoninérgicos e antiadrenérgicos de ortostatismo.
O nível 3 inclui os opiáceos clássicos com a substância de referência morfina (mais mg para a mesma analgesia – opiáceos fracos; menos mg para a mesma analgesia – opiáceos fortes). O quadro 1 mostra uma visão geral das doses equivalentes de opiáceos. Os opiáceos inibem a transmissão nas sinapses do sistema nociceptivo, activam os sistemas inibidores no SNC e na medula espinal, alteram a percepção da dor pelo seu ataque ao tálamo, o sistema límbico e assim também conduzem à ansiólise. Perifericamente no nociceptor, os opiáceos actuam principalmente nos tecidos inflamados.
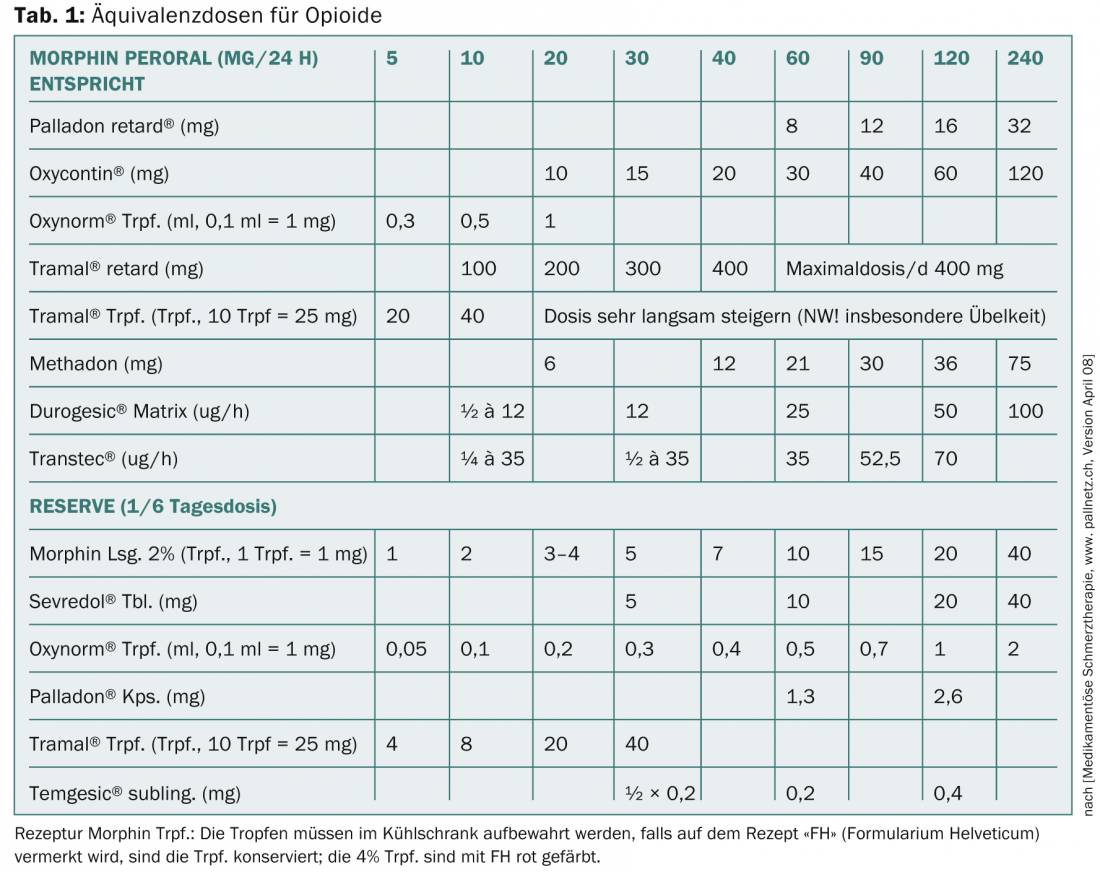
Os principais problemas são náuseas induzidas por opiáceos, geralmente passivas, e obstipação permanente, que requer medicação concomitante obrigatória. As substâncias individuais diferem principalmente nos seus diferentes efeitos sobre os receptores mü, kappa e delta.
Os princípios básicos da terapia da dor baseiam-se na administração oral (pela boca) com a escolha de galénicos apropriados, a uma hora fixa (pelo relógio) no sentido da administração profiláctica em vez de reactiva, de preferência na forma de libertação sustentada e com uma extensão gradual da terapia (pela escada). Alguns anos mais tarde, a individualização dos regimes terapêuticos e a consideração das necessidades dos doentes em relação a medidas não-farmacológicas foram acrescentadas. A recomendação original de se construir ao longo das três fases já não é seguida hoje em dia, especialmente no caso de dores tumorais e da probabilidade de um aumento rápido da dor, a fim de contrariar uma cronificação da dor através de uma perda de tempo desnecessária.
Em princípio, as preparações da fase 1 podem ser bem combinadas com as da fase 2 ou 3, na medida em que o efeito terapêutico nociceptivo do medicamento da fase 1 pode levar a um efeito de poupança dos opiáceos. A combinação dos medicamentos da fase 1 entre si é controversa; há indicações de sinergias para o uso de paracetamol e metamizol em conjunto. Não é aconselhável combinar opioides de fase 2 e 3, uma vez que a competição pelo receptor pode resultar em que a substância mais fraca tenha um efeito.
Opiáceos
Os opiáceos são medicamentos centrais nos cuidados paliativos e são muitas vezes indispensáveis para o controlo bem sucedido dos sintomas. Por conseguinte, vale a pena analisar mais de perto alguns aspectos do tratamento com estas substâncias.
Ainda existem muitos mitos em torno da administração de opiáceos – não só entre os pacientes, mas também entre os médicos. O uso de morfina é frequentemente equiparado ao início do fim, porque a substância é vista como uma reserva de ferro para morrer. Por conseguinte, é necessário discutir com o doente a indicação da administração de opiáceos, o que se justifica claramente no controlo dos sintomas, principalmente da dor ou também da falta de ar. Através de uma explicação detalhada do modo de acção e dos objectivos da terapia, mesmo os pacientes bastante cépticos podem ser motivados a submeter-se ao tratamento. Isto inclui a informação de que com uma dose estável de opiáceos, por exemplo através de um sistema transdérmico, mesmo conduzir um carro não é proibido – se não houver outros impedimentos devido à doença.
Dependência: O segundo medo lida com a dependência. Evidentemente, a dependência física desenvolve-se sob tratamento opióide, ou seja, se a necessidade de analgésicos diminuir devido à terapia causal, uma preparação opióide deve ser gradualmente eliminada, caso contrário, os sintomas clássicos de abstinência física ocorrerão. A dependência psicológica não se desenvolve normalmente, especialmente se a terapia for realizada com preparações retardadoras ou aplicação transdérmica. Uma excepção é a petidina, aqui é descrita a dependência, especialmente quando a substância é administrada por via intravenosa. Por conseguinte, é recomendado evitar a administração desta substância. Em alguns casos, uma certa habituação ocorre no sentido da taquifilaxia. Em termos de diagnóstico diferencial, uma progressão tumoral deve ser sempre considerada em caso de perda de efeito e a possibilidade de controlo da dor causal deve ser reavaliada, mesmo no contexto paliativo.
Dosagem e efeitos secundários: Especialmente os médicos inexperientes em lidar com as doses por vezes elevadas de opiáceos temem o perigo de depressão respiratória. Quando utilizado correctamente, este perigo não existe, uma vez que o efeito da morfina pode ser muito bem avaliado clinicamente. Um início exemplar da terapia com morfina pode ser visto no quadro 2.

Na fase de titulação, os efeitos secundários indesejáveis ocorrem primeiro, ou seja, os pacientes queixam-se de náuseas e obstipação sem qualquer efeito analgésico. Este é frequentemente o momento em que a terapia é interrompida devido à intolerância e ineficácia. Após o aumento da dose, a sedação ocorre em maior ou menor grau antes da analgesia se instalar. Esta dose analgesicamente eficaz é chamada “janela terapêutica” e é a dose alvo. Infelizmente, a janela terapêutica nem sempre está igualmente aberta, pelo que, uma vez determinada uma dose, esta deve ser sempre corrigida para cima ou para baixo. Antes de se atingir a dose crítica em relação à depressão respiratória, ocorrem estados de confusão e sintomas neurológicos, especialmente contracções musculares, de modo que a dose deve ser reduzida se estes sintomas ocorrerem.
A escolha do opioide em termos da sua eliminação, renal ou hepática, também desempenha um papel. Neste caso, as possíveis complicações orgânicas também devem ser tidas em conta na escolha da preparação. Oxicodona e hidromorfone são frequentemente superiores a outros opiáceos a este respeito. Em princípio, não há limite máximo para a dose máxima da maioria dos opiáceos, mas o controlo da dor determina a quantidade. No entanto, especialmente com agonistas parciais, pode ocorrer um efeito de limite máximo, ou seja, um aumento adicional na dose não causa um aumento no efeito. Depois recomenda-se uma rotação para outra substância. Boca seca, retenção urinária, obstipação e ortostatismo não devem ser dose-limitantes.
Medicação concomitante: A questão da medicação concomitante é frequentemente controversa. Iniciamos sempre o tratamento antiemético com metoclopramida, a substância mais potente para as náuseas induzidas por opiáceos, para além do opiáceo. É possível que alguns dos pacientes sejam tratados de forma exagerada. Contudo, para os pacientes que experimentam este sintoma desagradável, existe frequentemente uma tal aversão aos opiáceos que tentar de novo requer frequentemente um longo tempo de espera, durante o qual a dor é suportada em vez de ser tratada adequadamente. Em regra, a náusea é apenas passiva e a medicação concomitante pode ser interrompida após alguns dias. No entanto, em alguns casos persiste, pelo que o antiemético deve ser mantido. Por vezes, a rotação opióide, isto é, a mudança para outra substância, também é necessária para controlar este efeito secundário.
Infelizmente, a perturbadora obstipação é permanente e requer normalmente uma terapia permanente com laxantes, possivelmente com mais do que uma preparação. Aqui, a preparação combinada Oxycontin com naloxona pode facilitar parcialmente a terapia.
Em resumo, deve ser declarado que numa situação de dor progressiva, o uso de opiáceos muitas vezes não pode ser evitado e que uma combinação de analgésicos de nível 1 com analgésicos cómicos não é uma alternativa para o tratamento de opiáceos necessário. Uma alergia à morfina é muito rara. Em circunstância alguma deve a comichão, que é um efeito de opiáceos devido à irritação dos receptores correspondentes, ser mal interpretada como uma alergia. Como explicado acima, a ocorrência de náuseas não é uma alergia.
Um bom conhecimento das substâncias utilizadas é importante para uma terapia de sucesso. A duração da acção, o início da acção, qualquer efeito de limite máximo, interacções e efeitos secundários devem ser conhecidos. Por vezes o efeito secundário também pode ser usado para terapia, por exemplo, para diarreia. Uma prescrição correcta no hospital ou em casa inclui a dose unitária, a dose máxima diária, a preparação, o horário e a dose de reserva para dores de ruptura, que é normalmente 1⁄6-1⁄10 da dose diária e pode ser administrada até cada hora, dependendo da situação. O objectivo é conseguir uma dor baixa com uma intensidade de dor na escala VA inferior a quatro; se houver mais de cinco doses de reserva por dia, é indicado um aumento da medicação básica.
Dependendo do carácter da dor, a adição de co-analgésicos faz sentido, por exemplo, a utilização de antiepilépticos ou antidepressivos para componentes da dor neuropática. Se o edema for considerado como um factor contribuinte, a administração de glicocorticóides deve ser considerada, e também podem ser utilizados neurolépticos ou relaxantes musculares. Contudo, a utilização destas preparações é parcialmente limitada pela intensificação da fadiga já existente relacionada com o cancro.
As razões para o fracasso da terapia analgésica podem ser um diagnóstico de dor incorrecto ou subestimação da intensidade da dor, terapia inadequada de sintomas concomitantes (por exemplo, ansiedade ou depressão), dose errada, intervalos demasiado longos, ou evitar medicamentos potentes. No entanto, mesmo com o tratamento da dor realizado lege-artis, há falhas de tratamento que justificam o envolvimento de um anestesista experimentado na terapia da dor. Os procedimentos invasivos podem ter de ser utilizados aqui.
Sempre, a afirmação de Dame Cicley Saunders, “A dor é, aquilo que o paciente diz ser” deve ser primordial.
Christel Nigg, MD
Nic Zerkiebel, MD
Literatura:
- Neuenschwander H, et al: Palliativmedizin, Krebsliga Schweiz, 2ª edição revista, 2006.
- Beubler E: Kompendium der medikamentösen Schmerztherapie, 4ª edição revista, Springer WienNew York, 2008.
- Gallacchi G, et al: Schmerzkompendium, 2ª edição, Thieme-Verlag, 2005.
- Recommendations Breakthrough Pain, ed.: Swiss Society for Palliative Medicine, Care and Support, palliative ch palliative.ch 2006.
- Eychmüller St: Sense makes sense, Therapeutische Umschau 2012; 69(2): 87-90.
- Büche D.: Assessment and assessment tool in palliative care, Therapeutische Umschau 2012; 69(2): 81-86.
- Estratégia Nacional para Cuidados Paliativos 2010-2012, Gabinete Federal de Saúde Pública (FOPH) 2009. www.admin.ch/palliativecare
- Critérios de indicação para cuidados paliativos especializados www.bundespublikationen.admin.ch
- Antonovsky A: Salutogénese. Sobre a desmistificação da saúde. Edição alemã de Alexa Franke. dgvt-Verlag, Tübingen 1997.
- Hidratação no fim da vida, recomendações de Bigorio: Ed.: Sociedade Suíça de Medicina Paliativa, Cuidados e Apoio, ch paliativo, 2011.
- Kunz R: Palliative care a comprehensive approach to care, not a new speciality, Schweizerische Ärztezeitung, 2006 (87): 1106.
- Academia Suíça de Ciências Médicas SAMS: Cuidados Paliativos. Medical Ethical Guidelines and Recommendations, 2006.
- Bruera E, et al: The Edmonton Symptom Assessment System (ESAS): um método simples para a avaliação de doentes com cuidados paliativos. J de Palliative Care 1991 (7): 6-9.
- Saunders C: Cicley Saunders Morrer e Viver: Espiritualidade nos Cuidados Paliativos. Traduzido do Engl. por Martina Holder-Franz.
InFo Oncologia & Hematologia 2014; 2(3): 10-14











