O termo “Síndrome Benigna da Próstata” (BPS) descreve os problemas de micturição associados à próstata. O termo “hiperplasia benigna da próstata” (BPH), anteriormente utilizado para descrever sintomas de micção, descreve apenas um quadro histológico e foi substituído pelo termo LUTS (sintomas do tracto urinário inferior). Os diagnósticos básicos incluem história, exame físico incluindo a palpação da próstata, questionário (IPSS), sonografia e estado da urina. Os diagnósticos avançados incluem a cistoscopia e a cistomanometria. A escolha de um medicamento adequado ou de uma terapia cirúrgica depende, entre outras coisas, dos sintomas e do tamanho da próstata.
Os sintomas das vias urinárias inferiores (LUTS) dividem-se em sintomas de micção obstrutiva e irritante. Estes são sintomas de esvaziamento ou armazenamento da bexiga (tab. 1) [1].

Na prática clínica diária, os pacientes não raro apresentam-se com uma combinação destas queixas. A obstrução infravesical devida ao aumento da próstata é frequentemente a causa de sintomas de micturição nos homens, mas existem numerosos diagnósticos diferenciais a considerar (tab. 2). A utilização do termo descritivo LUTS tem em conta este facto. O termo BPH (hiperplasia benigna da próstata), que costumava ser usado frequentemente em relação a problemas de micturição nos homens, descreve apenas um quadro histológico e já não deve ser usado para descrever problemas de micturição.

Se o aumento da próstata é a causa de problemas de micturição e não há suspeita de carcinoma da próstata, podemos falar de síndrome benigna da próstata (BPS). Este termo considera as relações fisiopatológicas do aumento da próstata e qualquer obstrução da saída da bexiga que daí resulte. O objectivo deste artigo é analisar mais de perto os sintomas de micturição obstrutiva neste contexto e dar uma visão geral dos diagnósticos e da terapia.
Diagnósticos básicos
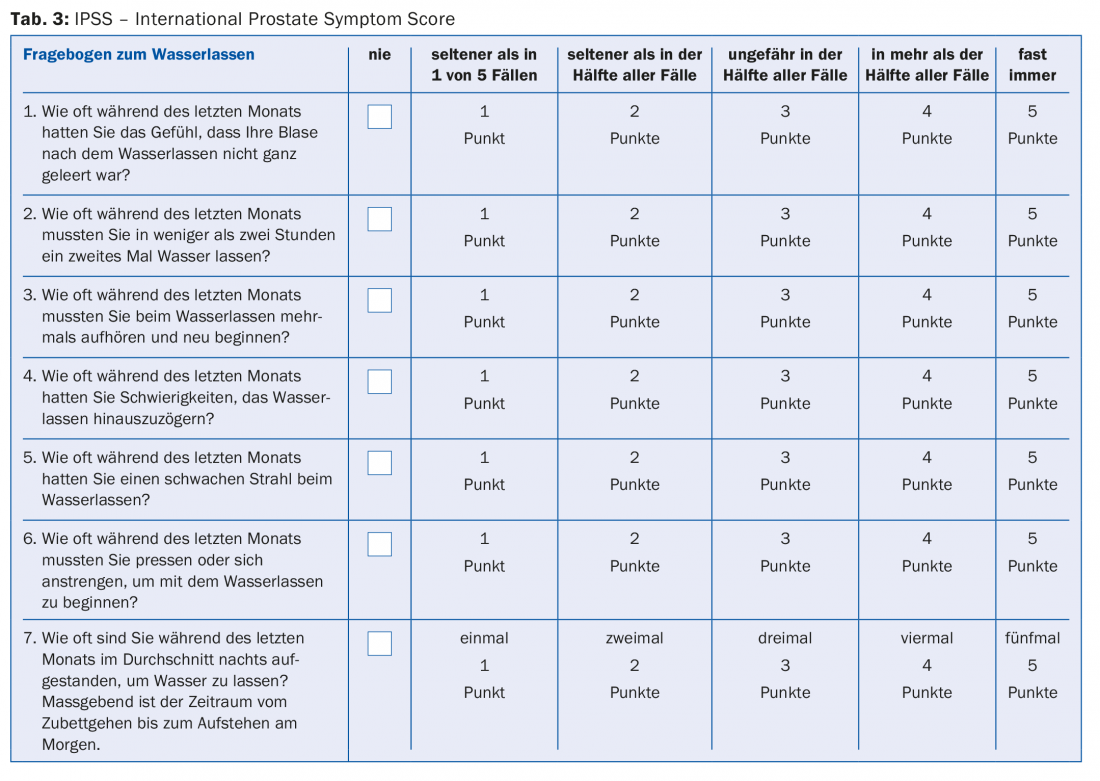
A base do diagnóstico é a história médica. Isto inclui perguntas sobre o tipo e início das queixas, medicação, doenças concomitantes e quaisquer operações. Parte útil e portanto importante da anamnese deve ser a utilização de um questionário normalizado e validado. O questionário IPSS (“International Prostate Symptom Score”) ajuda a objectivar os sintomas e é também uma forma de avaliar qualquer sucesso terapêutico no decurso do tratamento (tab. 3) . Especialmente no caso de sintomas de micturição irritante, deve também ser mantido um diário de micturição. Isto inclui sempre os hábitos de bebida do paciente e pode, entre outras coisas, ajudar a distinguir a noctúria da poliúria nocturna.
O exame físico inclui um exame da genitália externa (exclusão de fimose, estenose de meato, epididimite, etc.) bem como um exame digital-rectal para avaliar o tamanho, consistência, dolência de pressão e delineamento da próstata. Urinálise (teste em tiras ou, idealmente, sedimento urinário) detecta uma possível infecção do tracto urinário ou microhaematuria. A determinação do antigénio específico da próstata (PSA) é recomendada se o resultado influenciar a decisão terapêutica do LUTS ou se o diagnóstico de um carcinoma da próstata tiver uma consequência terapêutica no paciente.
A uroflowmetria é um método de diagnóstico adicional que normalmente só está disponível para os urologistas. Isto permite avaliar o fluxo de urina e muitas vezes já pode dar indicações de possíveis diagnósticos diferenciais. A sonografia transabdominal é utilizada para determinar a quantidade de urina residual após micturição e também para avaliar o tracto urinário superior para detectar qualquer distúrbio do transporte urinário. O tamanho da próstata pode ter consequências terapêuticas e deve, portanto, ser rotineiramente determinado. A sonografia transabdominal é particularmente adequada para este fim, embora também seja possível uma avaliação orientadora por meio de sonografia transabdominal. O conhecimento do tamanho da próstata ajuda na escolha de um medicamento ou método cirúrgico adequado.
Diagnósticos adicionais
A uroflowmetria ajuda o urologista a fazer um diagnóstico provisório em muitos casos. Um chamado “fluxo planáltico”, por exemplo, é compatível com uma restrição uretral, uma curva atenuada em forma de arco com uma desordem prostatogénica de vazio. A uretrocistoscopia é utilizada para excluir patologias na bexiga e uretra. Este exame deve ser efectuado especialmente na presença de micro ou macrohaematúria e também no caso de queixas de micturição irritativa pouco claras ou resistentes à terapia. Por exemplo, é possível diagnosticar estrangulamentos uretrais ou esclerose do colo vesical, bem como avaliar a uretra prostática. O diagnóstico de um tumor na bexiga ou pedras na bexiga é também facilmente feito por cistoscopia. Embora a obstrução infravesical não possa ser provada pela uretrocoscopia, certas alterações podem ser detectadas como prova indirecta, por exemplo, trabecularização e septicula da parede da bexiga urinária.
Apenas um exame urodinâmico (cistomanometria) permite a detecção de obstrução através da avaliação do perfil de micturição (obstrutivo vs. não obstrutivo). Em geral, este exame pode ser utilizado para avaliar a função do detrusor, a interacção entre o detrusor e o esfíncter, e a distensibilidade, irritabilidade e capacidade da bexiga. Uma avaliação urodinâmica pode ser considerada para problemas de micturição que permanecem pouco claros apesar dos diagnósticos básicos ou se o tratamento não for bem sucedido. Também pode ser útil para provar um perfil de micturição obstrutiva no caso de doenças neurológicas concomitantes antes de indicar a cirurgia.
Espera vigilante
Uma abordagem de espera e observação é considerada em homens com sintomas ligeiros (pontuação IPSS 0-7) e baixa angústia [1,2]. O controlo regular do curso da doença e possíveis ajustamentos comportamentais são importantes, por exemplo, no caso de noctúria, uma redução da quantidade de bebida bebida à noite, especialmente de bebidas diuréticas.
Terapia com medicamentos
A terapia com medicamentos deve ser avaliada especialmente no caso de uma pontuação IPSS >7 e na ausência de uma indicação absoluta de cirurgia. O objectivo do tratamento é, por um lado, aliviar os sintomas e, por outro lado, inibir a progressão, se possível.
Os antagonistas do receptor α1 (por exemplo, tamsulosina, alfuzosina, terazosina) são uma opção de tratamento sintomático bem estabelecida para os sintomas de micturição associada à BPH. Tanto a pontuação dos sintomas (IPSS) como a força do fluxo urinário são melhoradas [3]. Os bloqueadores alfa funcionam independentemente do tamanho da próstata e normalmente funcionam rapidamente. Não têm influência sobre o curso natural da doença (progressão), o tamanho da próstata ou o valor de PSA. Os possíveis efeitos secundários devidos à vasodilatação são tonturas, fadiga e hipotensão, e a ejaculação retrógrada também pode ocorrer. Antes de qualquer cirurgia de catarata, o oftalmologista deve ser informado sobre a ingestão, uma vez que pode ocorrer “síndrome da íris disquete” (IFIS) intra-operatória [4].
5-α-Inibidores da redutase (por exemplo, finasterida, dutasterida) reduzem a concentração intraprostática de diidrotestosterona, o que leva a uma redução significativa do volume da próstata no prazo de 6-12 meses e, portanto, a uma redução consecutiva da obstrução da saída da bexiga. Os inibidores de 5-α-reductase devem ser considerados como terapia a longo prazo, especialmente para volumes de próstata superiores a 40 ml. Ao contrário dos bloqueadores alfa, estes medicamentos não afectam o tónus muscular liso e o efeito é retardado. Tanto a pontuação dos sintomas (IPSS) como a força do fluxo urinário são melhoradas [3]. Ao contrário dos bloqueadores alfa, os inibidores de 5-α-reductase têm uma influência positiva sobre o curso natural da doença. Isto foi demonstrado em estudos por um risco reduzido de retenção urinária aguda e pela necessidade de cirurgia [3]. Possíveis efeitos secundários incluem perda de libido, disfunção eréctil e raramente ginecomastia. É importante notar que os inibidores de 5-α-reductase afectam os níveis de PSA e os níveis séricos de PSA podem descer mais de metade durante a terapia. Um aumento de PSA durante a terapia em curso com inibidores de 5-α-reductase deve ser sempre clarificado urologicamente e um possível carcinoma da próstata deve ser excluído.
Terapias combinadas: A combinação de bloqueador alfa e inibidor de 5-α-reductase utiliza os diferentes mecanismos de acção, resultando num efeito terapêutico sinérgico em termos de alívio dos sintomas e inibição da progressão. Estudos demonstraram que esta combinação é particularmente útil em doentes com um risco acrescido de progressão [3]. Esta opção terapêutica é particularmente útil acima de um determinado volume de próstata (>40 ml); a idade do paciente e o valor de PSA também podem ser utilizados para estimar o risco de progressão [2,5]. Dutasterida e tamsulosina estão disponíveis na Suíça como uma preparação combinada numa cápsula. O bloqueador alfa pode ser parado após seis meses, numa base experimental. Também é possível combinar um bloqueador alfa com um anticolinérgico [6], especialmente nos sintomas de micturição obstrutiva ligeira com queixas de urgência em primeiro plano.
Os anticolinérgicos (por exemplo, cloreto de trospium, succinato de solifenacina, tolterodina, etc.) não desempenham qualquer papel como monoterapia para sintomas de micturição puramente obstrutiva, mas podem ser combinados com um bloqueador alfa se estiverem também presentes sintomas irritantes. Recomenda-se a monitorização ultra-sonográfica de urina residual antes do início e durante a terapia em curso.
β3-receptor agonistas: O mecanismo de acção do relativamente novo milagrebegron de medicamentos permite o tratamento dos sintomas do armazenamento da bexiga; não é, portanto, discutido em pormenor aqui.
Os inibidores de PDE-5 (por exemplo, tadalafil) são uma opção terapêutica relativamente nova para o tratamento de LUTS e até agora conhecida principalmente pelo tratamento da disfunção eréctil (DE). São mencionadas recentemente nas actuais directrizes da UEA. Na Suíça, apenas o tadalafil é actualmente aprovado numa dosagem de 5 mg diários. Contudo, faltam dados a longo prazo sobre a influência no curso natural da doença, volume da próstata e valor de PSA, bem como dados sobre o mecanismo exacto da acção. O efeito parece ser independente de um ED existente. Os efeitos secundários conhecidos devem ser tidos em conta.
As fitoterapêuticas são um grupo muito heterogéneo de preparações e substâncias activas. Devido à situação actual dos dados, não pode ser feita nenhuma recomendação uniforme.
Terapia cirúrgica
A indicação para cirurgia é muitas vezes uma questão de julgamento. A possibilidade de cirurgia deve ser discutida individualmente com o paciente. Contudo, há também indicações absolutas tais como infecções recorrentes do tracto urinário, retenção urinária recorrente, pedras na bexiga, dilatação do tracto urinário superior com ou sem insuficiência renal e macrohaematúria prostatogénica recorrente.
Um critério importante para a selecção do procedimento cirúrgico ideal é o volume da próstata. A técnica de referência para glândulas de 30-80 ml é a ressecção prostática transuretral (TUR-P) com as suas várias modificações (monopolar ou bipolar) [2,7]. No pós-operatório, há frequentemente uma ejaculação retrógrada, que não é uma complicação mas uma consequência normal da operação. Todos os pacientes devem ser informados sobre isto antes da operação. Os procedimentos laser (por exemplo, hólmio, túlio, luz verde, etc.) permitem a cirurgia mesmo sob anticoagulação oral contínua ou dupla terapia antiplaquetária com ASA e clopidogrel. Para glândulas grandes, de acordo com as directrizes da UEA >80 ml, a enucleação aberta do adenoma da próstata através de uma incisão abdominal inferior é um procedimento muito eficaz. Também possível como procedimento transuretral para grandes glândulas é, por exemplo, a enucleação a laser de hólmio da próstata (HoLEP). Este procedimento tem uma morbilidade mais baixa mas também uma curva de aprendizagem considerável e não está disponível em todo o lado.
Literatura:
- Sarma AV, Wei JT: Prática Clínica. Hiperplasia benigna da próstata e sintomas do tracto urinário inferior. N Engl J Med 2012; 367(3): 248-257.
- Oelke M, et al: Orientações da UEA sobre o tratamento e acompanhamento dos sintomas do tracto urinário inferior masculino não neurogénico, incluindo obstrução benigna da próstata. Eur Urol 2013; 64(1): 118-140.
- McConnell JD, et al: O efeito a longo prazo da doxazosina, finasterida, e terapia combinada na progressão clínica da hiperplasia benigna da próstata. N Engl J Med 2003; 349(25): 2387-2398.
- Michel MC, et al: O que significa para os urologistas a síndrome da “íris frouxa intra-operatória”? Der Urologe 2006; 45(12): 1547-1548.
- Crawford ED, et al: Factores de base como preditores da progressão clínica da hiperplasia benigna da próstata em homens tratados com placebo. J Urol 2006; 175(4): 1422-1426.
- Kaplan SA, et al: Tolterodina e tamsulosina para o tratamento de homens com sintomas do tracto urinário inferior e bexiga hiperactiva: um ensaio aleatório controlado. JAMA 2006; 296(19): 2319-2328.
- Engeler DS, et al: Bipolar versus monopolar TURP: um estudo prospectivo controlado em dois centros de urologia. Prostate Cancer Prostatic Dis 2010; 13(3): 285-291.
PRÁTICA DO GP 2015; 10(5): 26-30