Lesões hepáticas benignas são descobertas comuns em imagens abdominais. Na maioria dos casos, não causam quaisquer sintomas e são descobertos por acaso. Por conseguinte, é difícil fazer afirmações válidas sobre a prevalência. Em estudos com grandes coortes, as lesões hepáticas são encontradas em cerca de 6-10% dos casos, o número aumenta para cerca de 15% quando se incluem as perturbações de adiposidade focal.
Lesões hepáticas benignas são descobertas comuns em imagens abdominais. Na maioria dos casos, não causam quaisquer sintomas e são descobertos por acaso. Por conseguinte, é difícil fazer afirmações válidas sobre a prevalência. Em estudos com grandes coortes, as lesões hepáticas são encontradas em cerca de 6-10% dos casos, o número aumenta para cerca de 15% quando se incluem as perturbações da obesidade focal [1]. A diversidade das lesões hepáticas benignas representa um desafio de diagnóstico. A classificação etiológica é importante uma vez que a gestão clínica de cada entidade difere significativamente [2].
A sonografia desempenha um papel importante no diagnóstico de lesões hepáticas focais [3]. Por um lado, é frequentemente o método pelo qual as alterações são principalmente detectadas, quer no contexto de exames “preventivos”, quer os realizados devido a valores hepáticos elevados ou dores abdominais. Por outro lado, devido à sua boa disponibilidade e falta de contra-indicações, a sonografia é o primeiro método para caracterizar uma lesão hepática com mais detalhe. A fim de aumentar a importância diagnóstica da ultra-sonografia em cinzento e duplex, a utilização de ultra-sons com contraste (CEUS) para diferenciar as lesões hepáticas tem sido padrão há vários anos [3]. O autor fica sempre surpreendido por, por um lado, a exactidão diagnóstica do método ser comprovada por grandes estudos e a sua utilização ser recomendada pelas directrizes [4,5]. Mas, por outro lado, nem o nível de conhecimento do método entre médicos e estudantes nem a disponibilidade da sonografia de KM fizeram até agora justiça a este facto.
Uma vez que às lesões hepáticas focais sólidas não pode, em última análise, ser atribuída uma etiologia clara através de sonografia cinzenta e duplex, o uso de agentes de contraste aumenta significativamente a importância do método de ultra-sons. Não se deve esquecer que os métodos alternativos de imagem (TC, MRI) também dependem de meios de contraste para alcançar uma exactidão de diagnóstico suficiente. O único meio de contraste ultra-sónico aprovado na Alemanha, Áustria e Suíça, SonoVue® (hexafluoreto de enxofre) pode, em contraste com os meios de contraste CT ou MRI, também ser utilizado em insuficiência renal avançada, uma vez que não é eliminado renalmente mas exalado.
Uma vantagem significativa da sonografia KM é que a perfusão pode ser visualizada em tempo real (exame em tempo real). Para além de comparar a intensidade de contraste de uma massa com o parênquima circundante em diferentes fases do exame (como na TC e RM), isto também permite uma avaliação da arquitectura vascular. Nos casos em que não é possível uma atribuição etiológica clara, pode pelo menos ser feita uma distinção com um elevado grau de certeza entre lesões benignas e malignas devido ao duplo fornecimento de sangue ao fígado (arterial e venoso portal).
As lesões hepáticas benignas mais comuns detectadas por sonografia são cistos, doenças gordurosas, hemangiomas e hiperplasia nodular focal [1]. Para além dos resultados detectados principalmente no decurso de um exame ultra-sónico, é muitas vezes necessário correlacionar os resultados espaciais detectados na TC com os resultados ultra-sonográficos. O domínio da sonografia de escala cinzenta é principalmente a detecção de alterações císticas. Estas são, portanto, discutidas separadamente das massas hepáticas benignas sólidas nos pontos seguintes.
Lesões hepáticas císticas
O termo “cisto” é frequentemente utilizado, mas estritamente falando não é uma entidade, mas um termo colectivo. É portanto aconselhável utilizar o termo cisto hepático disontogenético para um cisto no sentido mais restrito. Em contraste, o termo lesão hepática cística pode subsumir as outras entidades (por exemplo, quistos biliares solitários não parasitários, quistos periportais, cistos biliares) e importantes diagnósticos diferenciais (por exemplo, abcessos, cisto equinococo).
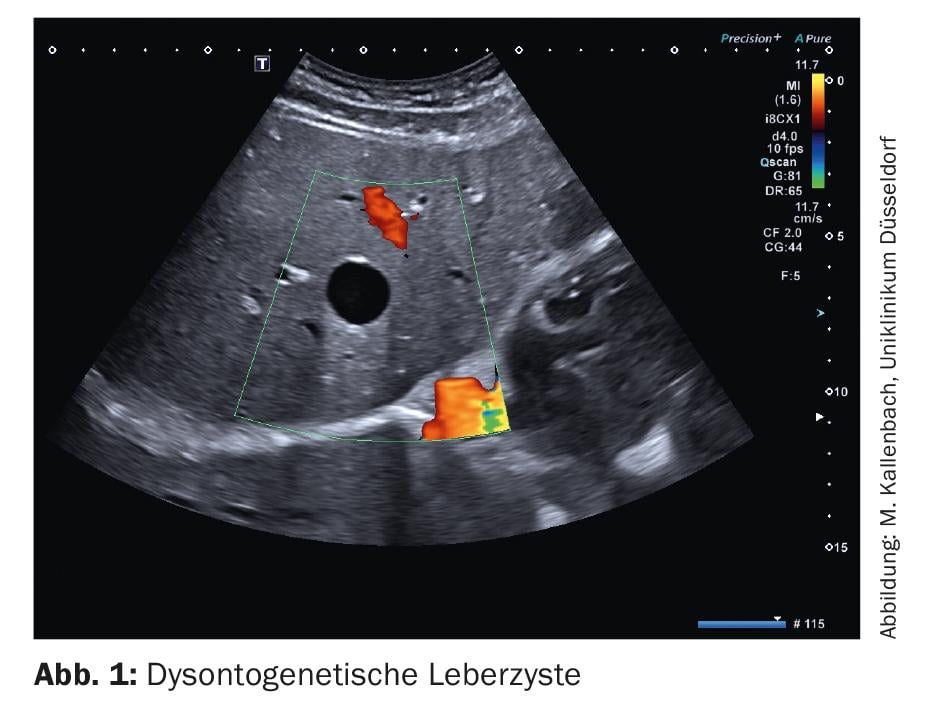
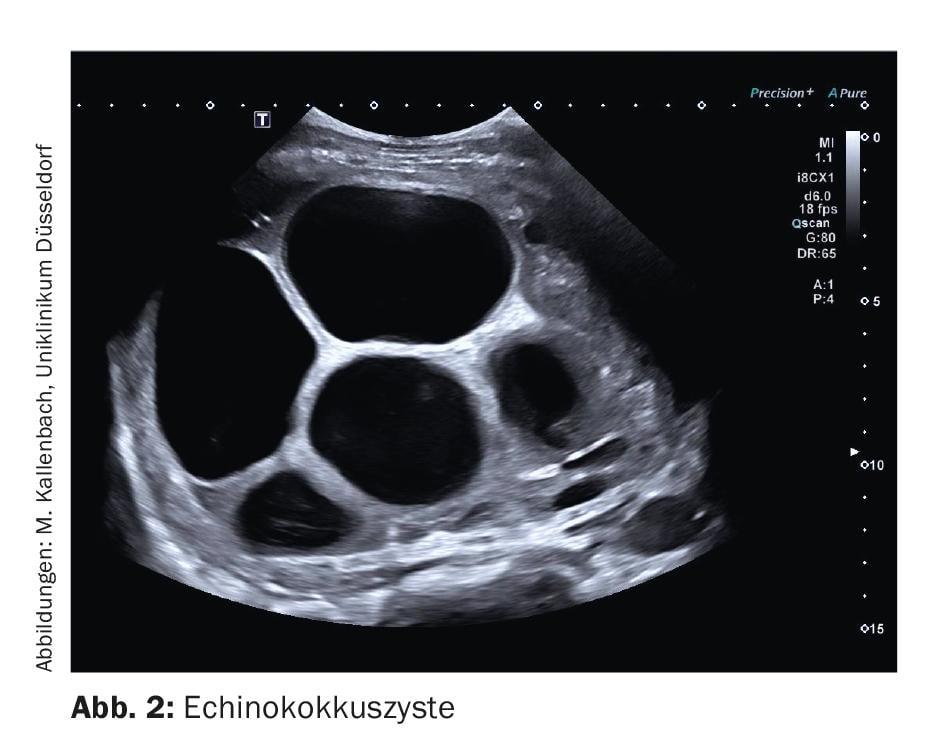
Os quistos de fígado disontogenéticos são cavidades preenchidas com fluido seroso e revestidas com epitélio de camada única. O seu diagnóstico é o domínio da sonografia de escala cinzenta. Os critérios mais importantes dos cistos são: ausência de eco, borda afiada, reflexo de parede delicado, melhoria do som dorsal, sombra da borda do cisto (Fig. 1). Na sonografia duplex, os quistos disontogénicos não mostram vasos. Se os critérios do quisto forem certamente cumpridos, não são necessários mais diagnósticos. Se, por outro lado, os critérios não forem levados a sério, podem facilmente ocorrer diagnósticos errados. Em particular, as pequenas lesões do espaço vascular com ecos baixos (por exemplo, metástases) devem ser mencionadas aqui, uma vez que estas podem parecer sem ecos se a configuração da imagem for sub-óptima. Assim que as lesões císticas mostrem uma parede forte e rica em ecos, um contorno duplo, conteúdo ecogénico ou porções sólidas de parede, devem ser feitos mais esclarecimentos (Fig. 2). A sonografia contrastada pode ser útil aqui e pode mostrar porções de parede perfuradas.
Lesões hepáticas sólidas
Uma clara atribuição etiológica de lesões hepáticas sólidas não é, em última análise, possível sem o uso de intensificadores de contraste. Contudo, devido a manifestações típicas e a uma distribuição de frequência conhecida, dependendo do contexto clínico, pode ser feita uma atribuição suficientemente válida mesmo sem meio de contraste. É também normalmente possível avaliar a urgência de mais esclarecimentos com base na imagem à escala cinzenta.
Para além das lesões hepáticas sólidas já acima enumeradas, outras entidades que são importantes no contexto do diagnóstico diferencial devem ser aqui apresentadas.
1. os hemangiomas são as neoplasias hepáticas benignas mais comuns e são de origem mesenquimatosa. São constituídos por um convoluto de vasos sanguíneos e pouco estroma. As numerosas interfaces entre a lumina da embarcação e as paredes da embarcação causam o aspecto mais ecoante (Fig. 3). Com o aumento da degeneração gordurosa do parênquima hepático, este torna-se mais ecoativo e a diferença de ecogenicidade entre o hemangioma e o parênquima circundante torna-se menor. Especialmente na presença de um fígado gordo, um hemangioma pode, portanto, ser apresentado com pouco eco. Tais hemangiomas são geralmente referidos como “atípicos”. A diferenciação de outras – especialmente malignas – lesões hepáticas não é então possível sem o uso de intensificadores de contraste.
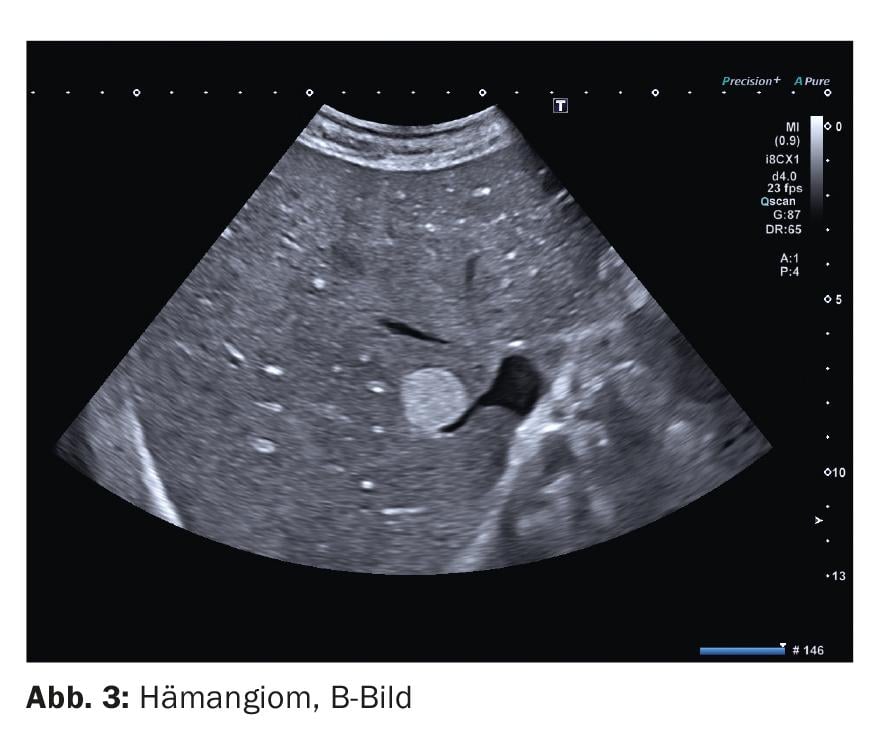
Em sonografia duplex, um recipiente de alimentação é muitas vezes reconhecível. As embarcações dentro da lesão não são normalmente retratáveis.
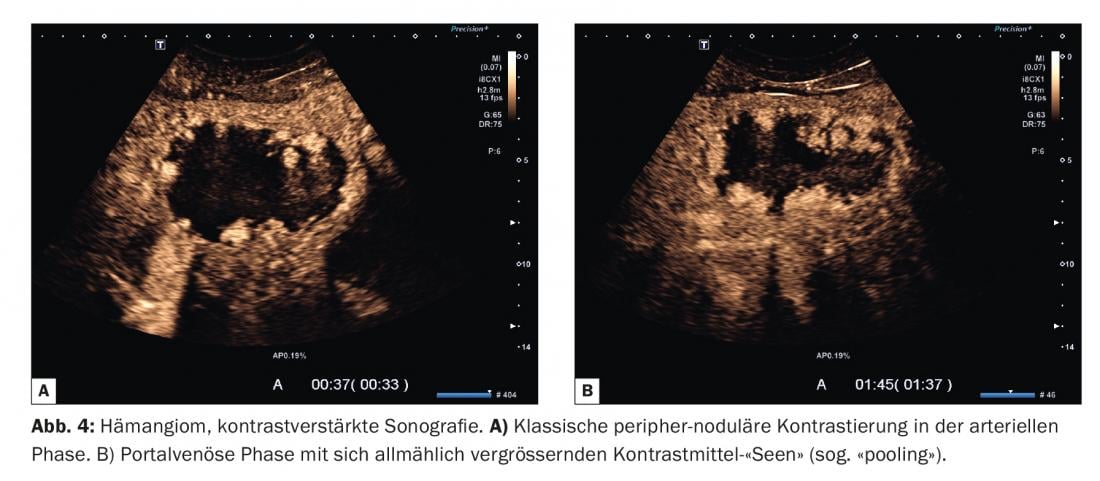
O comportamento de contraste dos hemangiomas também não é uniforme. Um grande grupo de hemangiomas mostra o típico contraste “nodular periférico” (Fig. 4) . Isto ocorre ou simultaneamente com o parênquima circundante ou prematuramente, com uma acumulação de microbolhas sob a forma de nódulos ou lagos de contraste na área marginal da lesão. Os recipientes individuais não são normalmente reconhecíveis. No decurso do estudo, estes lagos aumentam de tamanho, o chamado “pooling”. Finalmente, a confluência das acumulações de meios de contraste e preencher a lesão a partir da borda para dentro (centripetal) (Fig. 5).
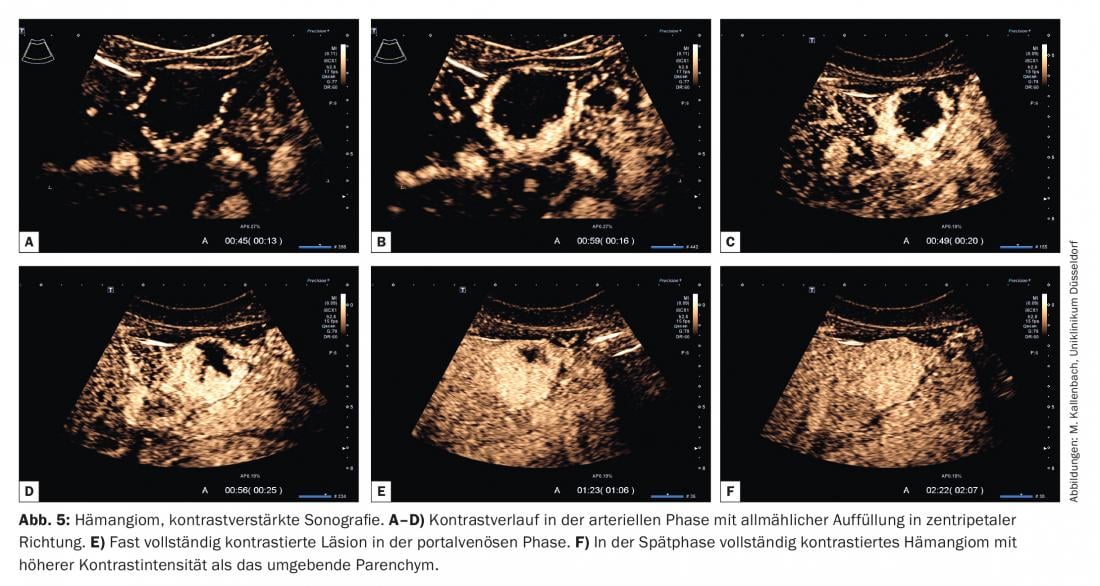
Para tal, o termo “fenómeno da íris” foi adoptado a partir de imagens de TAC. O enchimento pode estar completo ou partes do hemangioma podem permanecer livres de microbolhas devido à escleroterapia. A intensidade do contraste é tipicamente superior à do parênquima circundante e permanece por muito tempo (até à fase tardia). Poucos hemangiomas mostram – especialmente com longo tempo de sonicação e destruição de bolhas artificiais associadas – baixo contraste focal na fase venosa ou tardia do portal e podem assim ser confundidos com lesões malignas. Contudo, se o contraste nodular periférico foi claramente detectável na fase arterial, isto é decisivo para o diagnóstico da espécie.
Os hemangiomas com elevado fluxo sanguíneo são mais difíceis de diagnosticar. Caracterizam-se por um rápido contraste na direcção centrípeta. Dependendo do tamanho do hemangioma, são necessários apenas alguns segundos para que se encha completamente. Assim, a avaliação do padrão de contraste na fase arterial é mais difícil. Como outra característica complicadora, alguns hemangiomas de elevado fluxo sanguíneo carecem do típico padrão nodular periférico.
Nestes casos, uma clara tarefa etiológica não será bem sucedida. Uma declaração sobre a dignidade só pode então ser derivada do comportamento na fase tardia.
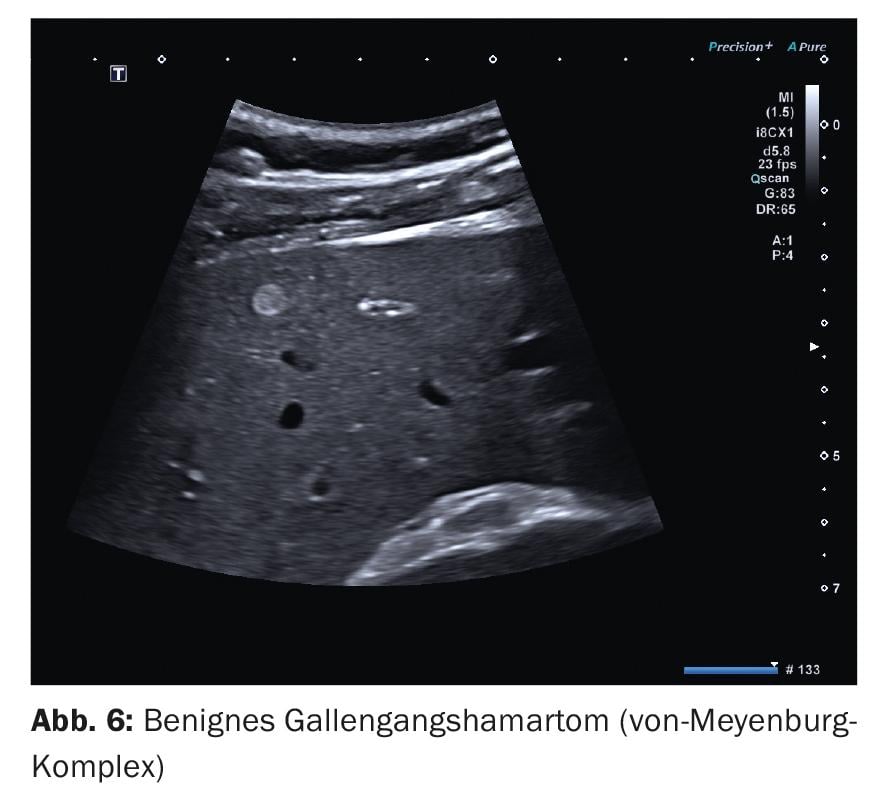
2. Outras lesões ricas em eco são hamartomas benignos de canal biliar, os chamados complexos von Meyenburg . Pertencem às malformações da placa ductal e representam proliferações de condutas biliares com dilatações císticas num estroma fibroso [3]. As lesões ricas em ecos são maioritariamente esféricas e pequenas, ou seja, os diâmetros são frequentemente inferiores a 10 mm, apenas em casos isolados até 20 mm (Fig. 6). Nenhum recipiente pode ser delimitado por sonografia duplex. A avaliação do contraste na fase arterial não é geralmente intencional devido ao seu pequeno tamanho. Em estruturas maiores, normalmente não há um comportamento de contraste específico e nenhum comportamento de contraste que se desvie do parênquima circundante. A falta de contraste reduzido na fase tardia é importante para diferenciar as pequenas metástases ricas em eco.
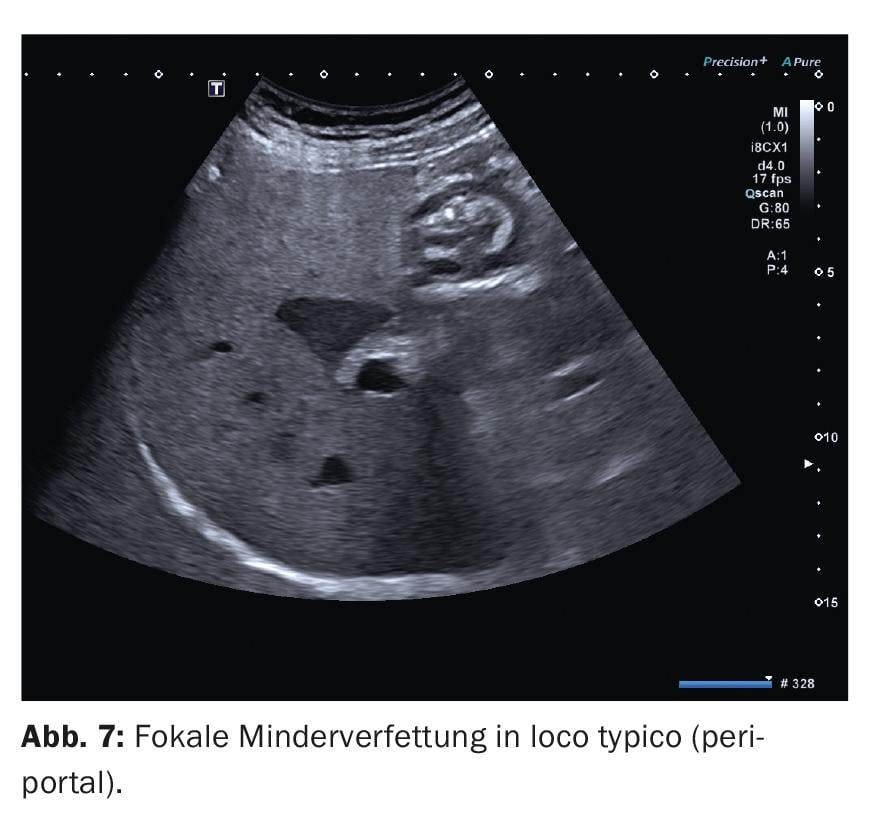
3. As doenças gordas focais são normalmente áreas irregularmente limitadas no parênquima hepático onde os hepatócitos têm um teor diferente de gordura. Uma suspeita bem fundamentada da presença de uma desordem gordurosa focal já pode ser levantada a partir do B-scan, se forem encontrados nos locais típicos de predilecção: As lesões gordas múltiplas focais (ricas em eco) são normalmente encontradas ventrais à bifurcação da veia porta em S IV e ao longo do ligamento. falciforme. Gordura reduzida focal (eco-poor) no leito da vesícula biliar e também periportalmente (Fig. 7). A administração do meio de contraste deve ser considerada especialmente se a lesão for localizada noutro local e não for irregular ou “cartográfica” limitada, mas sim esférica. O contraste não mostrará então qualquer diferença em relação ao parênquima circundante em todas as fases.
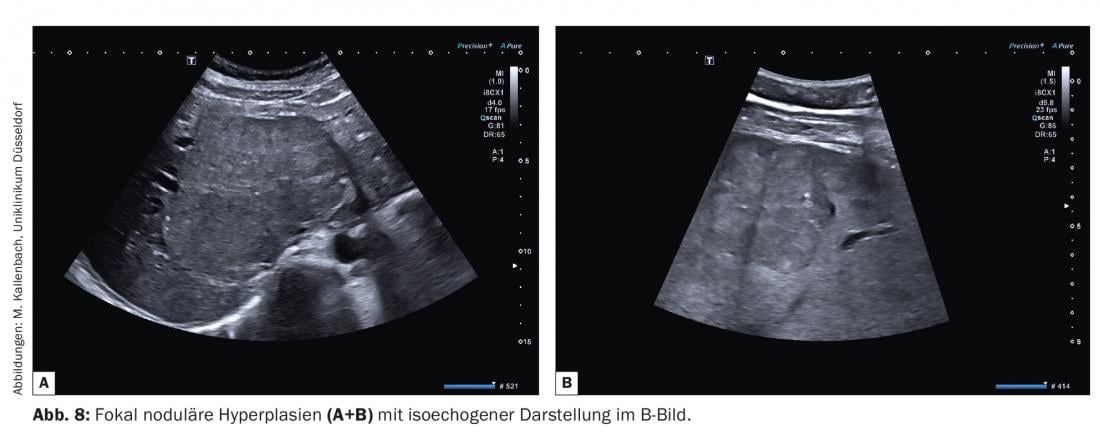
A hiperplasia nodular focal (FNH) é uma estrutura semelhante a um tumor em vez de um neoplasma no sentido estrito. Depois dos hemangiomas, são os tumores sólidos benignos mais comuns e ocorrem mais frequentemente nas mulheres jovens (5-12 vezes mais frequentemente do que nos homens) [6]. A base fisiopatológica é uma fístula arteriovenosa (AV), o que explica as propriedades de contraste essenciais destas lesões. Ocorre hiperplasia dos hepatócitos. Portanto, a ecogenicidade de um FNH num fígado saudável difere geralmente pouco da do parênquima circundante (aproximadamente. 60% são isoecogénicos, Fig. 8A e B) . À semelhança do exemplo dos hemangiomas já explicado, um FNH no fígado gordo pode parecer eco-pobre. Os processos de envelhecimento podem aumentar a ecogenicidade da FNH devido à esclerose, o que também tem um efeito no comportamento de contraste.
Uma característica importante no B-scan é o contorno frequentemente encontrado lobulado [3,6], que pode ser considerado como um critério distintivo, especialmente dos adenomas com bordas na sua maioria lisas. Outras características distintivas são baseadas na arquitectura do navio. A variante clássica da FNH mostra uma artéria central que se ramifica como um raio (angioarquitectura tipo I de acordo com Wermke [3], Fig. 9). A artéria e os seus ramos estão embutidos em espessos septos de tecido conjuntivo. Em boas condições de som, estes já podem ser adivinhados na varredura B como cordões ricos em eco (cicatriz central). Se o padrão vascular típico puder ser visualizado por sonografia duplex, não há praticamente diagnósticos diferenciais. A certeza diagnóstica pode ser aumentada através de sonografia contrastada. Em particular, se a ramificação vascular não puder ser visualizada em duplex ou no caso de uma ramificação vascular excêntrica (angioarquitectura tipo II de acordo com Wermke [3]), é necessário realizar uma sonografia KM.
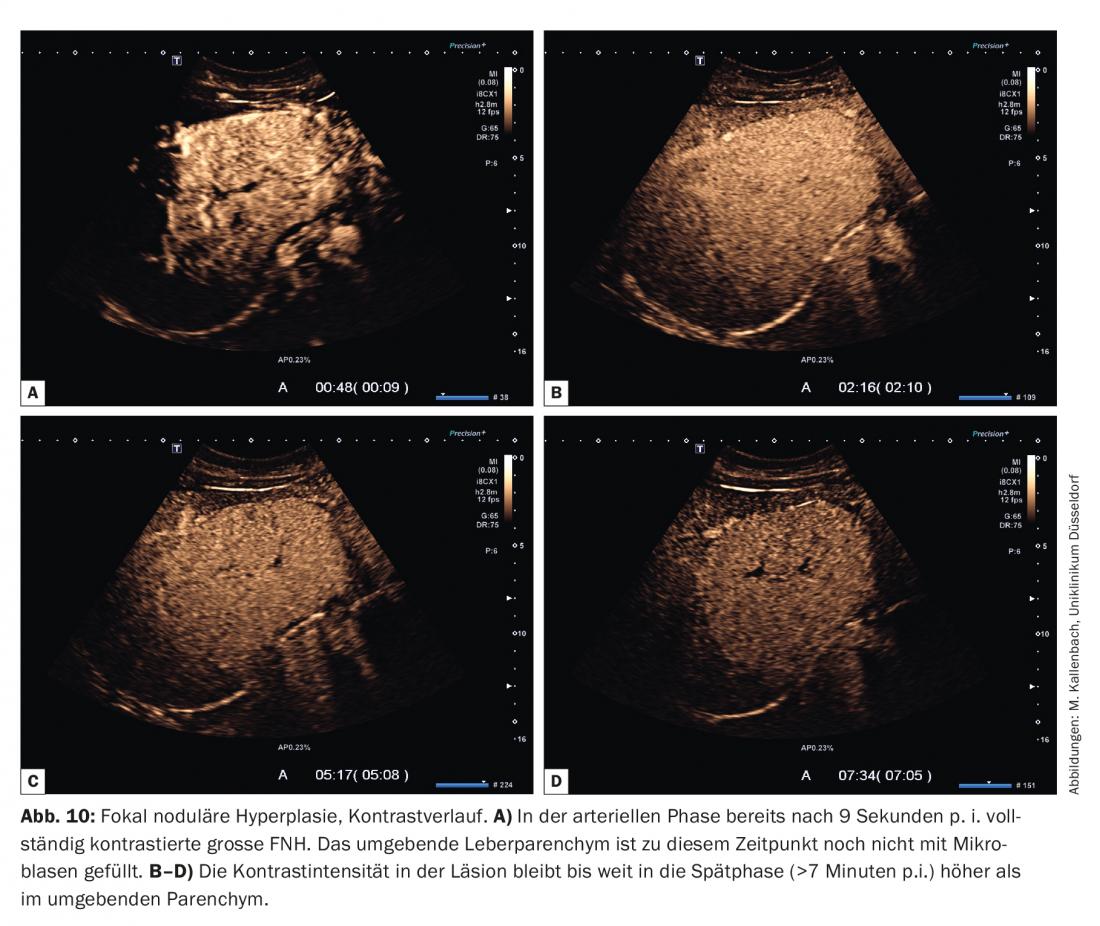
A malformação AV subjacente da FNH explica os fenómenos de contraste mais importantes: devido à baixa resistência vascular, o contraste da FNH começa tipicamente antes do parênquima circundante e prossegue rapidamente: em poucos segundos (2-3 s), estruturas ainda maiores são completamente preenchidas com microbolhas (Fig. 10).
No padrão clássico de ramificação, o contraste começa no centro da lesão e continua até à periferia (centrífuga). Para avaliar a arquitectura do vaso, o videoclipe da fase arterial deve ser visto quadro a quadro devido ao rápido enchimento. Também é útil aqui executar uma (possivelmente repetida) destruição da bolha na fase arterial (a chamada reposição – ou manobras de flash/rupção). Isto permite reavaliar o influxo de microbolhas no plano de secção seleccionado.
Na fase venosa e tardia do portal, a intensidade do contraste da FNH é pelo menos tão elevada como a do parênquima circundante, em muitos casos ainda mais elevada (Fig. 10). A subperfusão focal suave na fase tardia é muito rara e é observada principalmente na FNH em metamorfoses degenerativas avançadas.
5. Os adenomas hepatocelulares (HCA) são neoplasias raras (prevalência cerca de 0,001-0,004%) [2]. Semelhantes à FNH, mostram uma preferência pelo sexo feminino (machos:fêmeas = 1:10). Nos últimos anos, o conhecimento da sua patologia molecular tem crescido significativamente. Com base em marcadores imunohistoquímicos, foi proposta uma divisão em 4 subtipos há uns bons 10 anos [7]. Os subtipos diferem em termos da taxa de complicações, tais como hemorragias e degeneração maligna. A possibilidade de diferenciação imagem-morfológica dos subtipos seria, portanto, desejável para a gestão posterior de pacientes com adenomas. Isto é tanto mais verdade quanto o risco de hemorragia é maior ao perfurar adenomas do que outros tumores. As directrizes actualmente válidas do EASL de 2016 [2] confirmam que a RM com meio de contraste específico do fígado (gadolínio) tem boa precisão na determinação do subtipo (80% do tempo), mas recomendam uma gestão clínica independente do subtipo. Isto mostra claramente que o estabelecimento do diagnóstico correcto do adenoma e dos factores de risco clínico são actualmente da maior importância na gestão de doentes com ACS. Por conseguinte, os subtipos e possíveis critérios sonográficos para os distinguir não serão mais discutidos neste momento.
De acordo com as recomendações da EASL, todos os adenomas nos homens devem ser ressecados, uma vez que têm um risco aumentado de degeneração maligna. As mulheres são aconselhadas a fazer modificações no estilo de vida (abstenção de contraceptivos orais, redução de peso) e acompanhamento após 6 meses, independentemente do tamanho do tumor. Recomenda-se a ressecção para o tamanho do tumor >5 cm ou progressão relevante, caso contrário, observação contínua.
Sonograficamente, os adenomas hepatocelulares podem mostrar uma ecogenicidade variável. No fígado saudável aparecem normalmente isoecogénicos ou de baixo eco, no fígado gordo de baixo eco. Adenomas induzidos pelo uso de contraceptivos muitas vezes presentes com um eco. Típico dos adenomas é um contorno suave e por vezes evidência de uma fina cápsula rica em eco. A sonografia duplex revela frequentemente vasos que se estendem da borda para a lesão (Fig. 11A e B) .
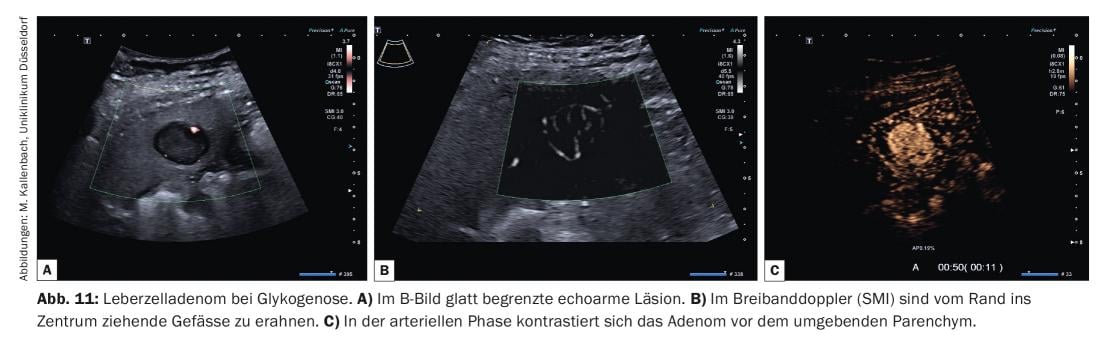
Na sonografia KM, a perfusão de adenomas na fase arterial começa normalmente antes do parênquima circundante (Fig. 11C). Há um contraste rápido e predominantemente homogéneo desde a borda da lesão até ao centro (centrípeta). A arquitectura do navio parece ordenada e regular. Uma vez que as hemorragias intratumorais não são incomuns, partes do tumor podem ser deixadas de fora. Na fase venosa portal, o tumor é homogeneamente perfurado com uma intensidade de contraste igual ou ligeiramente superior à do parênquima hepático circundante. Na fase tardia, a intensidade do contraste permanece a um nível elevado durante muito tempo em alguns dos adenomas, enquanto outros adenomas mostram uma ligeira redução no contraste (“wash-out”).
Nestes casos, o diagnóstico diferencial, especialmente para o HCC, é difícil.
A sonografia é a técnica de imagem essencial para a avaliação de lesões hepáticas focais. A utilização de meios de contraste de ultra-sons é hoje em dia padrão e permite uma atribuição etiológica clara em muitos casos. Se isto não for possível, a ressonância magnética (com meio de contraste específico do fígado) e finalmente a biopsia são procedimentos de diagnóstico complementares importantes.
Mensagens Take-Home
- A sonografia é indispensável para o diagnóstico de lesões hepáticas.
- A sonografia à escala cinzenta é utilizada principalmente para detectar lesões, enquanto a sonografia com contraste é utilizada para as caracterizar.
- Se houver critérios claros de cisto, não são necessários mais diagnósticos para além da ultra-sonografia em escala de cinzento. Aqui, a sonografia é superior à TC, especialmente para pequenas lesões.
- As lesões hepáticas fortemente demarcadas e ricas em ecos podem ser classificadas como hemangiomas em indivíduos saudáveis (sem história de tumores, sem doença hepática crónica), especialmente se ocorrerem de forma solitária e tiverem um diâmetro de <3 cm, com base na sonografia de escala cinzenta e duplex [2]. Os complexos Von Meyenburg podem ser considerados como um diagnóstico diferencial; a distinção é clinicamente irrelevante.
- As perturbações de adiposidade já podem ser diagnosticadas por sonografia à escala cinzenta se tiverem uma posição e forma típicas.
- As lesões isoecogénicas do espaço hepático com contorno lobulado e um vaso central radialmente ramificado correspondem geralmente a hiperplasia nodular focal (FNH) em mulheres jovens. A sonografia contrastada é muito útil para a diferenciação fiável entre um adenoma hepatocelular e lesões malignas.
Literatura:
- Kaltenbach TE, Engler P, Kratzer W, et al: Prevalência de lesões hepáticas focais benignas: investigação por ultra-sons de 45.319 doentes hospitalizados. Radiologia abdominal 2016; 41(1): 25-32.
- EASL Clinical Practice Guidelines on the management of benign liver tumours (Directrizes de Prática Clínica da EASL sobre a gestão de tumores hepáticos benignos). Journal of hepatology 2016; 65(2): 386-398.
- Wermke W: Diagnóstico diferencial ultra-sonográfico – doenças hepáticas. Colónia: Deutscher Ärzte-Verlag 2006.
- Strobel D, Seitz K, Blank W, et al: Padrão de vascularização tumoral específico da metástase hepática, carcinoma hepatocelular, hemangioma e hiperplasia nodular focal no diagnóstico diferencial de 1.349 lesões hepáticas em ultra-sons contrastados (CEUS). Ultrasound Med 2009; 30(4): 376-382.
- Claudon M, Dietrich CF, Choi BI, et al: Guidelines and good clinical practice recommendations for contrast enhanced ultrasound (CEUS) in the liver–update 2012: uma iniciativa WFUMB-EFSUMB em cooperação com representantes da AFSUMB, AIUM, ASUM, FLAUS e ICUS. Ultra-som em Medicina 2013; 34(1): 11-29.
- Fondis K: Estudos sobre o curso a longo prazo da hiperplasia nodular focal 2009.
- Bioulac-Sage P, Rebouissou S, Thomas C, et al: Classificação do subtipo adenoma hepatocelular utilizando marcadores moleculares e imuno-histoquímica. Hepatologia 2007; 46(3): 740-748.
PRÁTICA DO GP 2020: 15(11): 6-12