A Task Force de Doenças Autoimunes por Bolhas da Academia Europeia de Dermatologia e Venereologia (EADV) publicou recentemente novas recomendações para o tratamento do pemfigoide bolhoso. A avaliação de peritos de consenso baseia-se em provas clínicas actuais relativas a métodos de diagnóstico e estratégias terapêuticas.
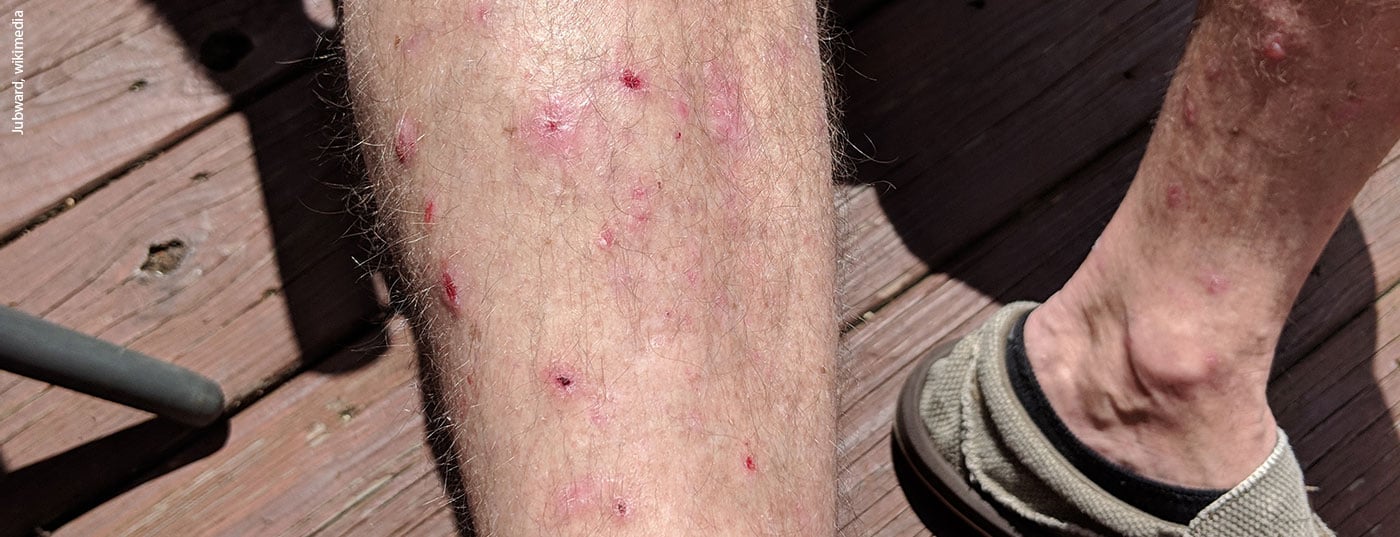
As doenças auto-imunes com bolhas são doenças raras mas potencialmente fatais da pele e das mucosas. O pemfigoide bolhoso é a dermatose auto-imune bolhosa mais comum. Autoanticorpos formam-se contra hemidesmosomas de queratinócitos basais com bolhas subepidérmicas [1]. A doença ocorre tipicamente em doentes mais idosos. Lesões bolhosas localizadas ou generalizadas em pele inflamada avermelhada ou normal são características [2]. Um subgrupo de doentes desenvolve apenas escoriações, lesões pruriginosas e lesões eczematosas e/ou urticárias eritematosas. Quase todos os doentes sofrem de prurido pronunciado [3]. O pemfigoide bolhoso é uma doença que está associada a uma morbilidade elevada e que afecta significativamente a qualidade de vida.
Na directriz actualizada, as etapas de diagnóstico são descritas em pormenor com referência às últimas descobertas [2]. Actualmente, está disponível um grande arsenal de tecnologias de ponta.

Microscopia de imunofluorescência indirecta e ELISA
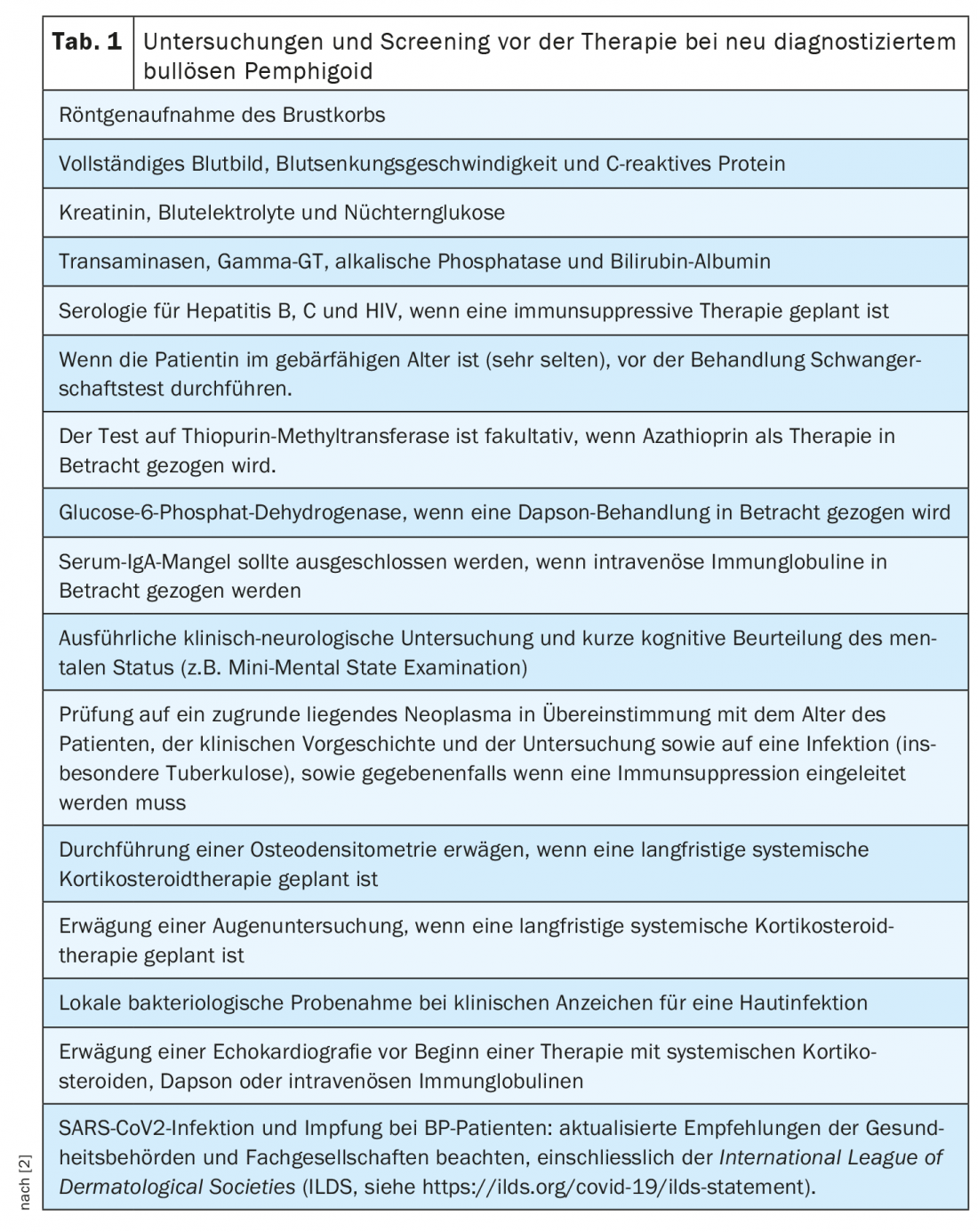
Para além da anamnese e exame físico – incluindo o registo do BPDAI (“Bullous Pemphigoid Disease Area Index”), qualidade de vida e quaisquer comorbilidades presentes – existe uma vasta gama de testes laboratoriais e outros procedimentos de testes imunopatológicos que podem ser utilizados (visão geral 1) [2]. O diagnóstico do pemfigoide bolhoso baseia-se numa combinação de características clínicas e resultados positivos em microscopia de imunofluorescência directa e indirecta. Os auto-anticorpos circulantes podem ser detectados por ELISA e microscopia de imunofluorescência indirecta. A análise de depósitos lineares ao longo do limite dermo-epidérmico é uma abordagem prática fiável para diferenciar o pemfigoide bolhoso de outras formas de pemfigoide. Ao escolher a opção de tratamento apropriada, doenças concomitantes como a hipertensão devem também ser tidas em conta. As investigações preliminares recomendadas para doentes com pemfigoide bolhoso recentemente diagnosticado estão resumidas no Quadro 1 .
Clobetasol propionato tópico como componente principal do tratamento
As recomendações consensuais aconselham a utilização de corticosteróides tópicos de alta potência sempre que possível [2]. O propionato de Clobetasol 0,05% de creme é recomendado para este fim, tanto para infestações localizadas, limitadas e moderadas, cada uma numa dose de 20-30 g diários. Em casos graves, pode ser utilizada uma dose de 30-40 g/d, inicialmente uma ou duas vezes por dia sobre todo o tegumento, incluindo as áreas saudáveis da pele, excluindo o rosto. Em alternativa, a prednisolona oral pode ser utilizada. Em estudos observacionais prospectivos, a prednisolona numa dose inicial de 0,5 mg/kg/d no 21º dia resultou no controlo da doença em cerca de dois terços dos doentes com pemfigoide bolhoso de forma ligeira a moderada, e na doença grave em apenas 46% dos casos [11]. O controlo de doenças é definido como um estado em que não aparecem novas lesões ou sintomas de comichão e as lesões existentes cicatrizam. Em casos graves, a prednisolona 1 mg/kg/d mostrou-se eficaz, mas esta terapia de alta dose está associada a um maior risco de efeitos secundários e mortalidade em comparação com a terapia tópica de grande superfície com propionato de clobetasol 0,05%. Portanto, a prednisolona 1 mg/kg/d não é recomendada como tratamento inicial [2].
Em caso de contra-indicações ou resposta insuficiente aos corticosteróides, podem ser utilizados imunossupressores como o metotrexato, azatioprina, micofenolato mofetil ou ácido micofenolato. O uso de doxiciclina e dapsona é controverso, e limita-se principalmente ao uso adjuvante em combinação com corticosteróides tópicos.
A utilização de aditivos anti-sépticos para banhos é recomendada como medida de acompanhamento da terapia medicamentosa. Se estiverem presentes lesões erosivas extensas, podem ser cobertas com pensos – de preferência não aderentes para reduzir a superinfecção bacteriana e a dor e promover a cura.
Biológicos como complemento ou monoterapia
Em casos difíceis de tratar de pemfigoide bolhoso, a utilização de produtos biológicos pode ser considerada como uma opção de tratamento único ou adicional, de acordo com as directrizes. Os factores a ter em conta incluem características clínicas, curso anterior, resposta ao tratamento e contra-indicações ao tratamento padrão. A biologia visa as citocinas pró-inflamatórias e outros alvos celulares que contribuem para os danos dos tecidos no pemfigoide bolhoso.

Os anticorpos monoclonais potencialmente eficazes incluem rituximab (anti-CD20), omalizumab (anti-IgE) e dupilumab (anti-IL-4/-13). As recomendações dos peritos a este respeito estão resumidas na caixa [2]. Várias outras abordagens terapêuticas estão também a ser investigadas, incluindo o bloqueio de IL-17, IL-12/-23, IL-5Ra [4]. Além disso, existem provas empíricas de que a utilização de imunoglobulina intravenosa (2 g/kg/d) como suplemento é eficaz em casos refractários, com efeitos secundários potencialmente graves em doentes idosos.
Monitorização do curso da terapia
O pemfigoide bolhoso acarreta riscos de complicações relacionadas com a própria doença, mas também em relação aos efeitos secundários relacionados com a terapia. A fim de avaliar a eficácia e segurança de uma terapia, recomenda-se a realização de exames regulares de seguimento [2]. A frequência das consultas de acompanhamento depende de vários factores. Até ser alcançado o controlo da doença, recomenda-se a realização de controlos a intervalos de 1-2 semanas, depois a intervalos de quatro semanas durante três meses, depois a cada 2-4 meses no final do tratamento.
Literatura:
- Joura MI, et al: Geriatric dermatology. Z Gerontol Geriat 2022, , (último acesso 19.08.2022).
- Borradori L, et al: Directrizes S2 K actualizadas para a gestão do pemfigoide bolhoso iniciado pela Academia Europeia de Dermatologia e Venereologia (EADV). J Eur Acad Dermatol Venereol. 2022 Jun 29. doi: 10.1111/jdv.18220. Epub antes da impressão.
- UKSH: Dermatoses auto-imunes, www.uksh.de/dermatologie-luebeck
- Clinicaltrials.gov: https://clinicaltrials.gov/ct2, (último acesso 19.08.2022)
- Schmidt E, et al: Rituximab em doenças auto-imunes bolhosas: respostas mistas e efeitos adversos. Br JDermatol 2007; 156: 352-356.
- Hall RP 3rd, et al: Associação de nível de factor activador sérico de células B e proporção de memória e células B de transição com resposta clínica após tratamento rituximab de doentes com pemfigoide bolhoso.
- J Invest Dermatol 2013; 133: 2786-2788.
- Joly P: grupo de estudo francês sobre a pele bolhosa autoimune d, a rede francesa de doenças raras na incidência e gravidade da COVID-19 em doentes com doenças de pele autoimunes: um estudo de âmbito nacional. J Am Acad Dermatol 2021; 86: 494-497.
- Abdat R, et al: Dupilumab como uma nova terapia para o pemfigóide bolhoso: uma série de casos multicêntricos. J Am Acad Dermatol 2020; 83: 46-52.
- Seyed Jafari SM, et al: Relatório de caso: combinação de Omalizumab e Dupilumab para pemfigoide bolhoso recalcitrante. Immunol frontal 2020; 11: 611549.
- Fairley JA, et al: Patogenicidade da IgE em auto-imunidade: tratamento bem sucedido do pemfigoide bolhoso com omalizumab. J Allergy Clin Immunol 2009; 123: 704-705.
PRÁTICA DA DERMATOLOGIA 2022; 32(4): 31-32