As picadas de carraças são comuns – as doenças graves são raras. A vacinação deve ser activamente recomendada a pessoas em áreas endémicas.
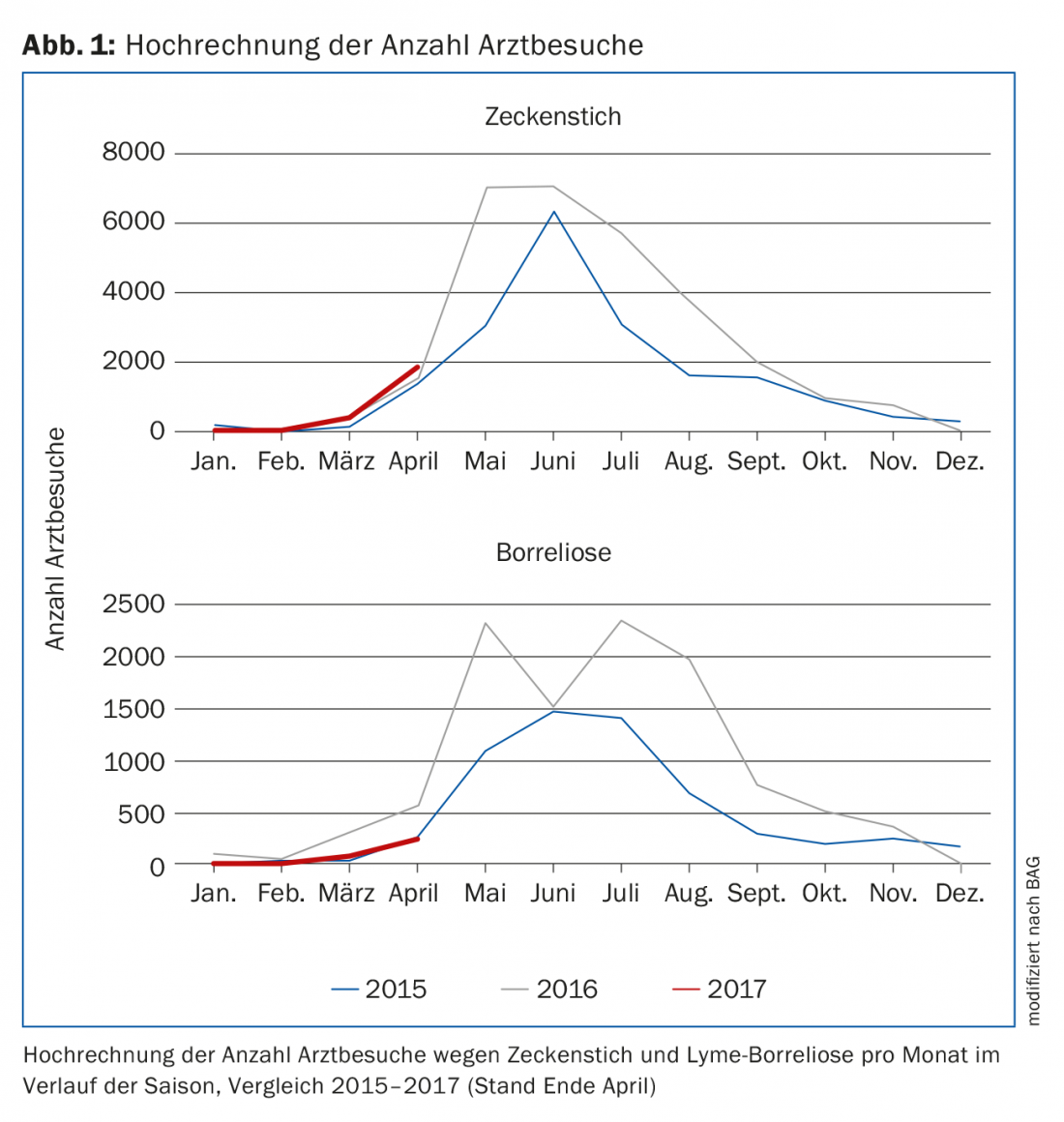
As doenças transmitidas por carraças são comuns e as questões sobre os riscos, a sua prevenção e tratamento fazem parte da vida quotidiana no consultório do médico de família e nas enfermarias de emergência (Fig. 1). Alguns jornais diários descobriram o tema e apresentam-no de uma forma por vezes lúgubre. Além disso, muitos pacientes procuram informação na Internet, da qual existe uma miríade (>2 milhões de hits). Cabe ao GP conhecer os factos e dar respostas racionais às muitas perguntas.
Carraças
As carraças são insectos que podem ser encontrados na Suíça a uma altitude de até aproximadamente 1500 m. m.a.s.l. Cerca de um quarto das carraças na Europa estão infectadas com agentes patogénicos e podem transmiti-las aos mamíferos ou aos seres humanos. As carraças não procuram especificamente os humanos para as suas refeições de sangue, mas principalmente roedores e outros mamíferos. Podem transmitir uma variedade de agentes patogénicos: vírus (TBE; febre hemorrágica da Crimeia-Congo), bactérias (Borrelia, Rickettsia), protozoários (Babesia). A clínica e o tratamento de doenças transmitidas por carraças são correspondentemente variáveis. As doenças mais importantes na Suíça e na Europa Central são a meningoencefalite do início do Verão (FSME, cerca de 1% das carraças infestadas) e a doença de Lyme (25-30% das carraças infestadas); a tularemia transmitida por carraças também raramente pode ser transmitida.
Epidemiologia, estações do ano
As carraças são activas durante a estação quente e as picadas e doenças são relatadas de Fevereiro a Novembro. O número de consultas com médicos devido a picadas de carraças e doença de Lyme tem sido registado na Suíça há vários anos, tal como a incidência de TBE. Ocorrem flutuações maiores de ano para ano, mas em geral a incidência é estável a longo prazo [1].
Picada de carraça – o que fazer?
As carraças não são perigosas em si mesmas. Devem ser removidos o mais cedo possível após a mordida ou descoberta, uma vez que o risco de transmissão, especialmente de bactérias Borrelia, aumenta com a duração da refeição de sangue. Em geral, apenas cerca de 1-5% das pessoas que sofrem de uma picada de carraça apresentam sintomas [2]. Após a remoção (tão completa quanto possível, por exemplo, com pinças finas), o local da perfuração deve ser desinfectado. A profilaxia antibiótica após uma picada de carraça não é recomendada [3], mas o local da picada deve ser verificado nos dias seguintes para detectar possível eritema crónico dos migrantes. As pinças especiais não são necessárias e as carraças removidas não devem ser examinadas para detectar agentes patogénicos, como por vezes é recomendado na Internet: Não existem métodos de exame validados nem estudos que demonstrem o benefício de uma tal análise.
Doença de Lyme
Os Borrelia são bactérias do grupo dos espiroquetas. São comuns e ocorrem em populações de carraças em toda a Suíça. O agente patogénico foi descoberto em 1981 pelo suíço Willy Burgdorfer como o agente causador da doença de Lyme. Um grande número de infecções são assintomáticas. Na Suíça, a seroprevalência (anticorpos contra Borrelia) na população é de aproximadamente 5-10%. Dependendo do risco de exposição e da geografia, pode ser significativamente mais elevado: Foram encontrados anticorpos em até 26% dos orientistas [4], a maioria dos quais nunca teve sintomas.
O Erythema chronicum migrans pode ocorrer uma a duas semanas após uma picada de carraça. Isto não tem de ser limitado ao local dos pontos, mas também pode parecer multifocal. Não é infrequentemente associado a sintomas gerais não específicos “semelhantes aos da gripe”. Em caso de suspeita, deve ser activamente procurada. O diagnóstico de ECM é feito de forma puramente clínica e não requer serologia, uma vez que isto só é positivo em, no máximo, metade dos casos.
Semanas a meses após a exposição, podem ocorrer manifestações de órgãos [5]; em primeiro plano estão a artrite, a meningoradiculite e muito raramente a cardite.
A artrite é subaguda e afecta uma ou mais das grandes articulações. Isto revela frequentemente uma efusão pronunciada com poucos sinais agudos de inflamação (pouca dor, sem febre, sem vermelhidão). Diferentemente, portanto, outra causa bacteriana pode ser rapidamente descartada, enquanto que uma artropatia cristalina, artrose activada ou outras causas reumatológicas devem ser consideradas. Se for realizada uma punção, o agente patogénico pode ser detectado por PCR na amostra da punção. Durante a artroscopia, o cirurgião deve ser alertado para a possibilidade de PCR na biopsia sinovial.
A neuroborreliose pode causar uma vasta gama de sintomas neurológicos. A poliradiculite com dores radiculares em particular leva a problemas de diagnóstico diferencial com alterações degenerativas: Em casos suspeitos, deve ser efectuada uma punção lombar com determinação da produção de anticorpos intratecal (quociente QCA-soro).
A serologia de Borrelia é positiva em mais de 90% dos casos de doenças de segunda fase; no entanto, em casos individuais, deve ser repetida após algumas semanas se os sintomas começarem cedo.
Formulários tardios
A acrodermatite atrofiante é uma condição residual após a infecção de Borrelia não tratada que é observada muito raramente. A atrofia do tecido conjuntivo é definitiva e já não pode ser alterada pela terapia antibiótica. Na neuroborreliose tardia, deve estar presente um quociente sérico positivo de anticorpos do LCR para confirmar o diagnóstico.
Para o tratamento das diferentes fases da doença de Lyme, consultar as directrizes da Sociedade Suíça de Infecciologia [6].
TBE
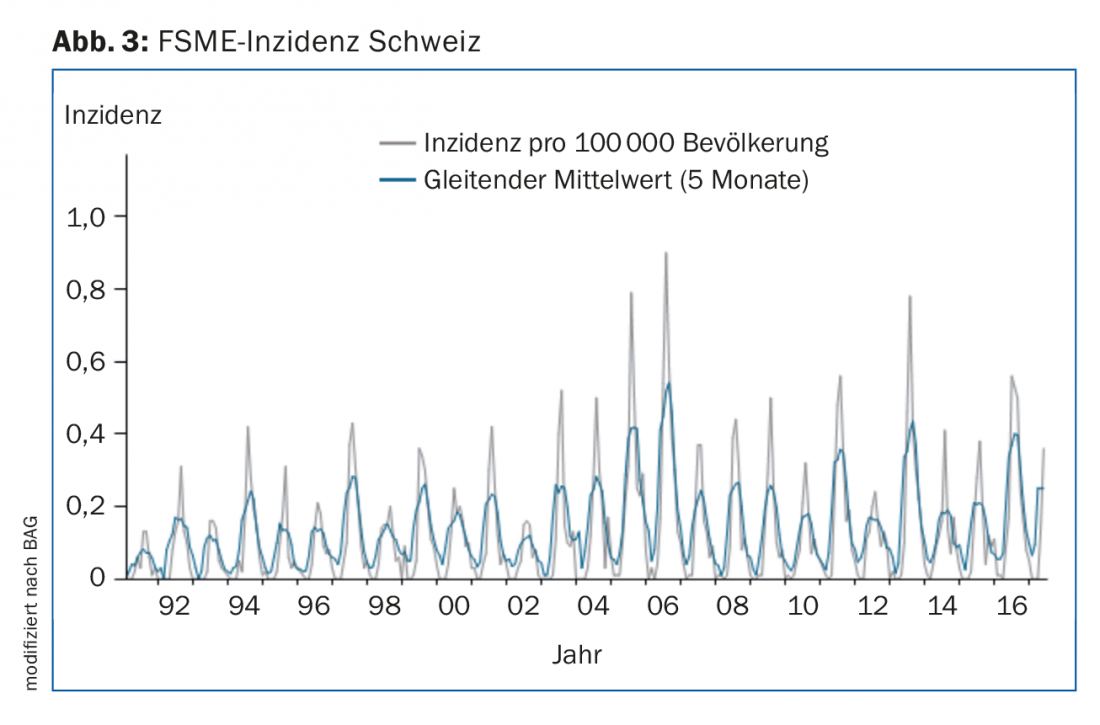
A meningoencefalite do início do Verão (inglês: “tick borne encephalitis”) é uma infecção causada por um flavivírus, que é generalizada na Europa e na Ásia nas zonas temperadas a norte. Na Suíça, as áreas endémicas espalharam-se fortemente no Planalto Central nos últimos anos, de modo que hoje em dia uma grande parte da população está permanentemente ou pelo menos parcialmente em risco de exposição(Fig. 2). Na Suíça, são relatados cerca de 100-200 casos por ano (incidência, Fig. 3).
O curso é tipicamente bipartido, em que ambas as fases da doença podem ser suaves ou muito graves (vinheta de caso na caixa).
Para além de cursos inofensivos com apenas sintomas de “gripe”, a encefalite é uma doença grave que pode ser muito prolongada, deixa frequentemente resíduos e tem também uma mortalidade.
O diagnóstico é feito serologicamente, tendo em conta que a conversão de anticorpos (TBE IgG e IgM) por vezes ainda não ocorreu no início dos sintomas, razão pela qual uma serologia de curso é indicada após duas a três semanas em caso de suspeita. Na punção lombar, encontram-se pleocitose mista de células, proliferação de proteínas e glucose normal. Os testes PCR no LCR para vírus do herpes são realizados para excluir o diagnóstico diferencial e são negativos, tal como as culturas bacterianas. O tratamento é de apoio.
Diagnóstico errado da doença de Lyme
Como a doença de Lyme é uma doença com um quadro clínico muito diversificado e diagnóstico muitas vezes inconclusivo (elevada seroprevalência em pessoas saudáveis), existe o risco de outras doenças serem falsamente rotuladas como “doença de Lyme”. Mas se estes forem agora tratados com antibióticos, não haverá qualquer melhoria.
Foram publicados vários estudos sobre o valor do tratamento antibiótico repetido, confirmando que não é possível obter nenhum benefício com a antibioticoterapia repetida para sintomas sem resposta à antibioticoterapia. Os sintomas persistentes após o tratamento antibiótico correcto da doença de Lyme podem ser explicados ou por um diagnóstico incorrecto ou são a expressão de uma resposta tardia. Também aqui, a terapia a longo prazo de três meses após o tratamento antibiótico inicial não mostrou qualquer benefício adicional [7], razão pela qual deve ser dispensada.
O facto de a antibioticoterapia repetida para sintomas persistentes após o tratamento da doença de Lyme não trazer qualquer benefício é também confirmado numa revisão detalhada [8]. Para estes pacientes, uma boa informação e uma clarificação cuidadosa e racional dos diagnósticos diferenciais, quer do espectro reumatológico, degenerativo ou psicossomático, são importantes.
Prevenção
O risco de picadas de carraças pode ser reduzido através do uso de vestuário de protecção (calças compridas, mangas compridas) e repelentes. Após passar algum tempo no exterior, o corpo deve ser verificado para detectar carraças e estas devem ser removidas rapidamente.
Não há nenhuma prevenção específica de Borrelia e não se recomenda a antibioticoterapia preventiva após uma picada de carraça – a relação entre efeitos/riscos secundários e benefícios é desfavorável.
O TBE pode ser prevenido através de uma vacinação bem eficaz e deve ser recomendado a todas as pessoas que permanecem regular ou temporariamente em áreas de risco – ou seja, uma grande parte da população suíça. A vacinação é coberta pelo seguro básico se houver uma indicação. No entanto, muitas pessoas não são vacinadas, seja por ignorância própria ou porque o seu médico de clínica geral subestima o risco (taxas de vacinação de cerca de 42%).
A vacinação com vírus inactivados é bem imunogénica, mas relativamente frequentemente (>20%) resulta em sintomas gerais tais como febre, sintomas semelhantes aos da gripe ou dores de cabeça. É importante informar também sobre isto. Após a imunização básica (meses 0, 1, 6-12), recomenda-se uma vacinação de reforço ao fim de dez anos. As pessoas que sofreram TBE não precisam de vacinação, têm anticorpos protectores para toda a vida [9].
Mensagens Take-Home
- As picadas de carraças são comuns – as doenças graves são raras.
- A serologia de Lyme sem uma clínica correspondente não é útil e leva à confusão.
- Só os IgM não são fiáveis.
- A indicação de vacinação para TBE é comum e a vacinação deve ser administrada a todos
- Ser activamente recomendado aos residentes e visitantes de áreas endémicas.
Literatura:
- BAG: Zeckenübertragene Krankheiten – Lagebericht Schweiz. www.bag.admin.ch/bag/de/home/themen/mensch-gesundheit/uebertragbare-krankheiten/ outbreakss-epidemics-pandemics/current-outbreaks-epidemics/tick-borne-borne-diseases.html
- Huegli D, et al.: Estudo prospectivo sobre a incidência de infecção por Borrelia burgdorferisensu lato após picada de carraça numa zona altamente endémica da Suíça. Carraças e doenças transmitidas por carraças 2011; 2: 129-136.
- Nadelman RB, et al: Profilaxia com doxiciclina de dose única para a prevenção da doença de Lyme após uma picada de carraça de Ixodes scapularis. NEJM 2001; 345: 79-84.
- Driver H, et al: The Prevalence and Incidence of Clinical and Asymptomatic Lyme Borreliosis in a Population at Risk. Journal of Infectious Diseases 1991; 163: 305-310.
- Orasch C, et al: Borreliose de Lyme na Suíça. Schweiz Med Forum 2007; 7: 850-855.
- Evison J, et al: Diagnóstico e terapia da borreliose de Lyme em adultos e crianças. Schweiz Arzteztg 2005; 86: 2375-2384. www.sginf.ch/files/klinik_und_therapie.pdf
- Berende A, et al: Ensaio Aleatório de Terapia de Longo Prazo para Sintomas Atribuídos à Doença de Lyme. N Engl J Med 2016; 374: 1209-1220.
- Nemeth J, et al: Actualização das directrizes suíças sobre a síndrome da doença de Lyme pós-tratamento. Swiss Med Wkly 2016; 146: w14353.
- Baldovin T, et al: Persistência da Imunidade à Encefalite transmitida por carraças após vacinação e Infecção Natural. J Med Virol 2012; 84: 1274-1278.
PRÁTICA DO GP 2017; 12(6): 38-43