As reacções anafiláticas estão entre os acontecimentos dramáticos mais graves e potencialmente ameaçadores de vida em alergologia. É fornecido um tratamento agudo com base em directrizes internacionais e recomendações de manuais escolares. A directriz actualizada tem também em conta versões anteriores, bem como directrizes internacionais e inclui um parágrafo sobre a questão das alergias e a COVID-19.
Nos últimos anos, tem havido uma recolha crescente de dados a nível mundial sobre a frequência das reacções anafiláticas. Estudos retrospectivos sugerem que até 1-2% das pessoas afectadas pela anafilaxia estão presentes num departamento de emergência hospitalar de cuidados máximos para reacções anafilácticas. As mortes relacionadas com anafilaxia são estimadas em um a três casos por ano por milhão de habitantes. Dados do registo de anafilaxia em língua alemã mostram que os alimentos são o gatilho mais frequente da anafilaxia na infância. Os venenos de insectos e medicamentos são os estímulos mais comuns nos adultos na Alemanha, embora existam diferenças internacionais na ordem. Na infância, a anafilaxia afecta mais frequentemente os rapazes do que as raparigas, provavelmente devido à maior incidência de alergias alimentares nos rapazes. Encontra-se uma igualização da distribuição por género após a puberdade.
Alergia mais comum à imunoglobulina E-mediada
A anafilaxia é geralmente causada por uma reacção imunológica. IgE activa mastócitos e granulócitos basofílicos através de ligações cruzadas de receptores IgE de alta afinidade, que podem ser indirectamente medidos numa expressão aumentada de marcadores de superfície (CD63, CD203c) em basófilos. Os sintomas de reacções anafiláticas são causados em particular por mediadores libertados principalmente de mastócitos e granulócitos basofílicos tais como histamina, prostaglandinas, leucotrienos (LTB4, LTC4, e LTD4), triptase, factor activador de plaquetas (PAF), heparina, proteases, serotonina e citocinas.
A mesma doença com efeitos diferentes
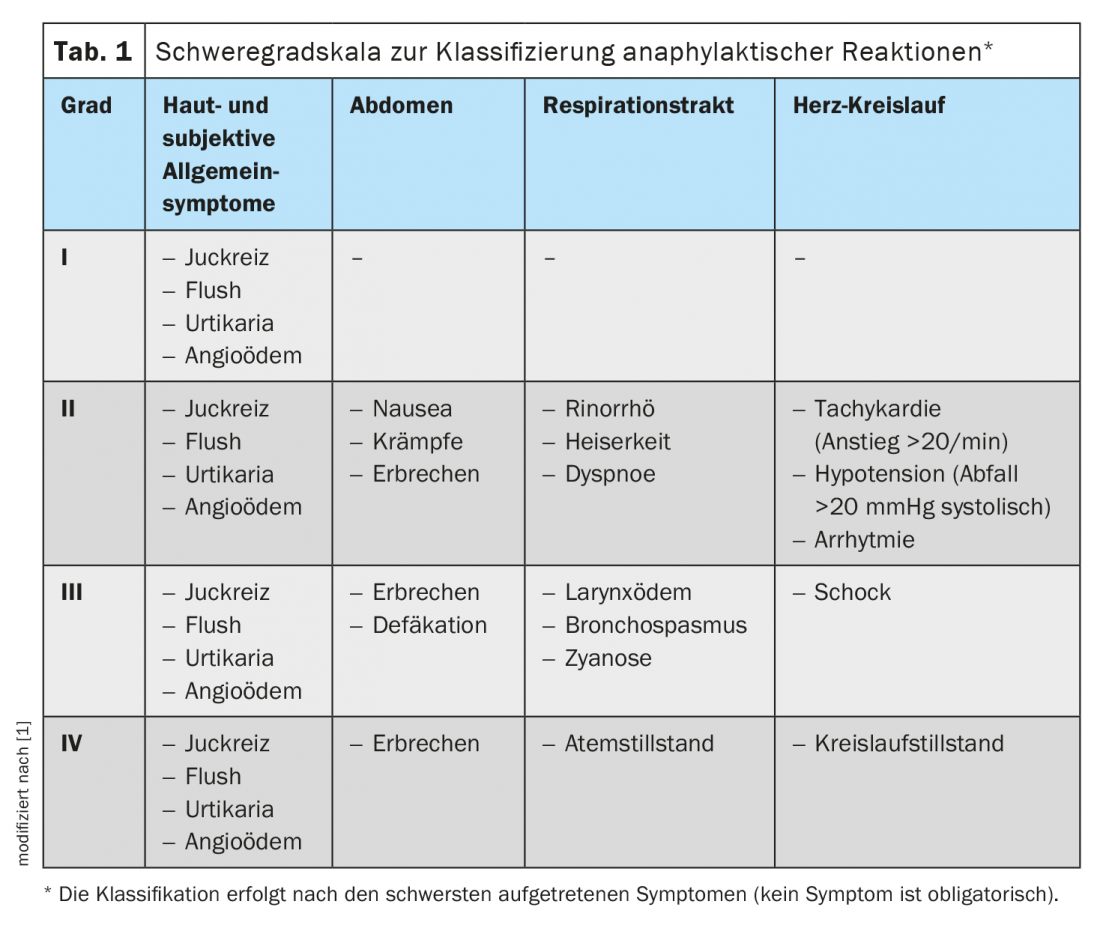
As reacções anafilácticas manifestam-se principalmente na pele, tracto respiratório, tracto gastrointestinal e sistema cardiovascular. De acordo com a intensidade dos sintomas clínicos, a anafilaxia é classificada em graus de gravidade de I a IV, como nas directrizes anteriores (Tab. 1) . Os sintomas de reacções anafiláticas começam geralmente de forma aguda e podem progredir rapidamente. Assim, em minutos, os sintomas podem intensificar-se até ao ponto de choque e morte. No entanto, a reacção pode também parar espontaneamente em qualquer fase e regredir à medida que avança. Numa reacção de gravidade I, o desenvolvimento e a dinâmica da reacção não são inicialmente previsíveis. Os sintomas podem ocorrer de formas diferentes ao mesmo tempo ou um após o outro. As reacções circulatórias podem ocorrer principalmente sem reacções cutâneas ou pulmonares prévias. Em cinco a 20% dos casos, cursos prolongados ou bifásicos ocorrem após uma terapia bem sucedida, com sintomas renovados geralmente após seis a 24 horas. Para além do início agudo dos sintomas imediatamente após o contacto com alergénios e cursos bifásicos, são também possíveis reacções anafiláticas primárias de início retardado, em que os sintomas só começam após horas após a exposição. Esta cinética específica tem sido documentada de forma impressionante, por exemplo, para a galactose-α-1-3-galactose alergénica em alergia à carne de mamíferos.
Factores de risco de anafilaxia severa
Certos factores endógenos e exógenos podem promover a ocorrência de anafilaxia grave. Tais factores de risco, que existem independentemente do gatilho, são a velhice, doenças cardiovasculares graves, asma brônquica existente e especialmente mal controlada, a utilização de certos medicamentos que promovem a activação de mastócitos ou a formação de leucotrieno (AINE) e mastocitose. Por exemplo, a utilização anterior de antagonistas doadrenoceptor β e inibidores da ECA (angiotensina conversora da enzima) pode levar a um aumento dos sintomas anafilácticos. Além disso, tendo em conta os subgrupos de anafilaxia relacionados com o gatilho, existem dados para a anafilaxia induzida por alimentos que mostram que a asma brônquica alérgica é também um importante factor de risco neste caso. Em última análise, o próprio gatilho também pode ser um factor de risco. Por exemplo, sabe-se que a sensibilização primária ao amendoim ou peixe, entre outros alergénios altamente potentes, é um factor de risco para reacções graves.
O tratamento de emergência deve ser dado prontamente e ser adequado aos sintomas
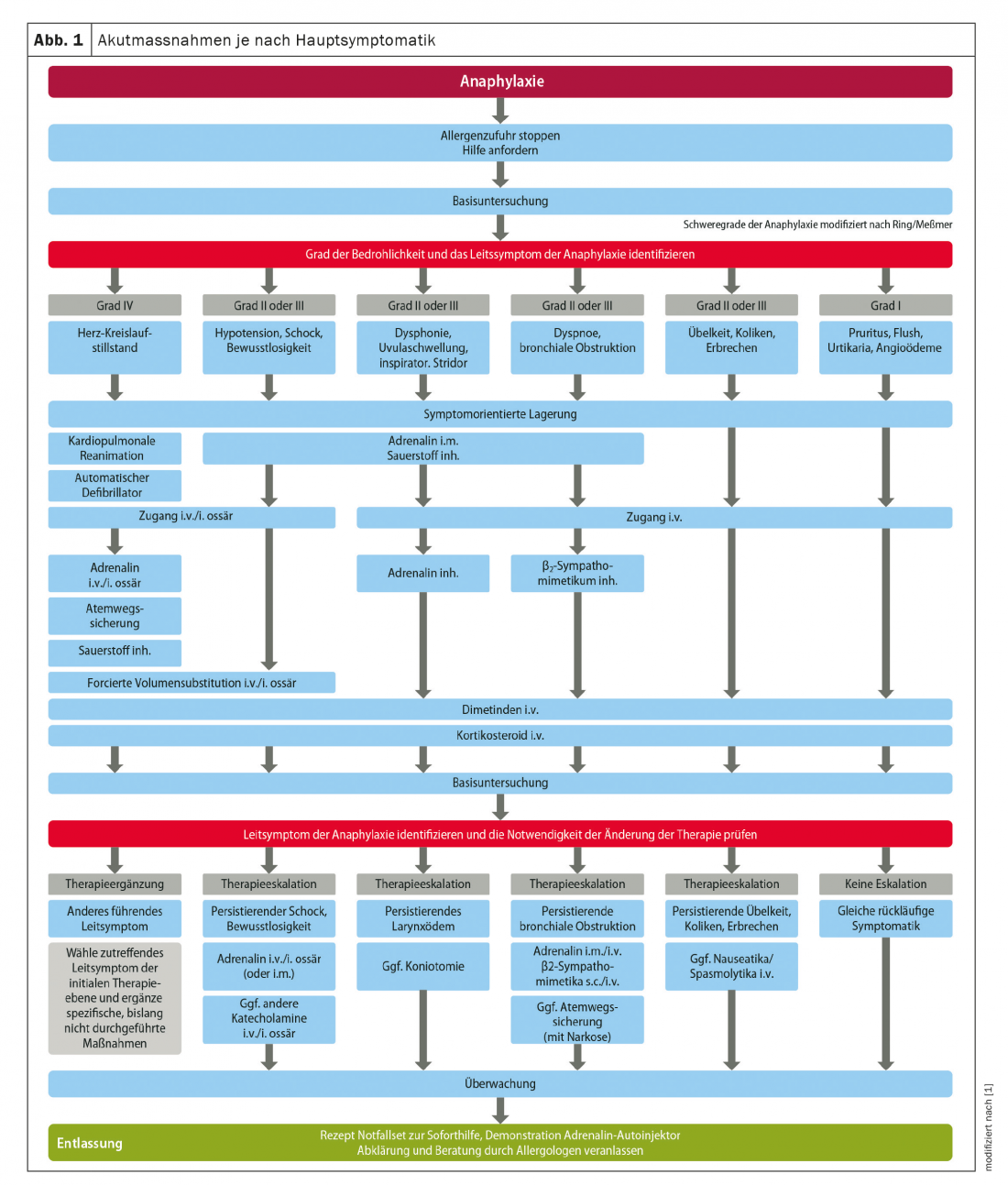
Foi actualizado e adaptado um esquema que descreve a terapia para médicos e a equipa de emergência no âmbito da actualização (Fig. 1). Não há alterações no que diz respeito à farmacoterapia. O medicamento mais importante na terapia aguda da anafilaxia ainda é a adrenalina (epinefrina), especialmente a aplicação intramuscular por meio de um autoinjector. A dopamina, a noradrenalina e a vasopressina só são utilizadas em situações ameaçadoras por médicos de emergência e em condições de cuidados intensivos com controlo de monitor. Em caso de reacções cardiovasculares ou pulmonares manifestas, recomenda-se a aplicação imediata de oxigénio através da máscara respiratória com saco de reservatório. A hipovolemia resultante da anafilaxia requer a administração de um a três litros de solução electrolítica completa equilibrada num curto espaço de tempo em adultos, dependendo da resposta. Em crianças, a administração inicial de 20 ml/kg de peso corporal deve ser dada à mão o mais cedo possível. Após reavaliação, são dados mais bolus de 20 ml/kg pb até à estabilização hemodinâmica. O papel central da histamina como mediador de reacções alérgicas e o efeito dos anti-histamínicos H1 na urticária aguda ou rinoconjuntivite são indiscutíveis, mas os seus efeitos na circulação e na broncoconstrição não estão provados. Os anti-histamínicos têm um início de acção mais lento em comparação com a adrenalina, mas têm um perfil benefício/efeito lateral favorável e uma vasta gama terapêutica. Por conseguinte, pode presumir-se um efeito sobre a reacção alérgica. Os glicocorticóides, por outro lado, desempenham um papel terapêutico subordinado devido ao início lento do seu efeito na fase aguda de uma reacção anafiláctica.
Não se esqueça da gestão da redundância!
A gestão das descargas após a anafilaxia deve evitar o risco de recidiva. Isto inclui a identificação do gatilho através de diagnósticos de alergias. Para certas alergias mediadas por IgE, pode ser iniciada imunoterapia específica para alergénios (por exemplo, para venenos de insectos). A informação suficiente inclui não só conhecimentos teóricos mas também formação prática. Para este fim, os programas de formação com exercícios práticos revelaram-se bem sucedidos, tais como os do Grupo de Trabalho sobre Formação e Educação em anafilaxia (AGATE). Finalmente, é prescrito um “kit de emergência medicinal para ajuda imediata”, que deve ser sempre transportado pela pessoa afectada. Ao prescrever, o “Aut-idem box” na prescrição GSK deve ser assinalado para que o paciente receba também o auto-injector de adrenalina para o qual foi treinado.
Anafilaxia após a vacinação COVID-19?
Desde que foi realizada a vacinação contra a COVID-19, foram relatados casos isolados de anafilaxia no Reino Unido e nos EUA, levando à incerteza entre doentes e vacinadores. O grupo guia da anafilaxia e as sociedades alérgicas comentaram que certos doentes com doenças alérgicas podem estar em risco acrescido de anafilaxia após a vacinação COVID-19, nomeadamente doentes com reacções alérgicas graves a medicamentos ou vacinas e hipersensibilidades conhecidas aos ingredientes da vacina COVID-19 utilizada. Em casos pouco claros, deve ser efectuada uma clarificação alergológica antes da vacinação COVID-19. Além disso, o tempo de observação após a vacinação deve ser de 30 minutos para os doentes em risco. Os médicos e assistentes médicos dos centros de vacinação devem ser sensibilizados para a possibilidade de anafilaxia e para as medidas imediatas que se revelem então necessárias.
Literatura:
- Ring J, et al: Guideline (S2k) on acute therapy and management of anaphylaxis: 2021 update. Allergo J Int 2021(30): 1-25; https://doi.org/10.1007/s40629-020-00158-y.
PRÁTICA DO GP 2022; 17(6): 35-37