Pela primeira vez, as directrizes actuais centram-se na síndrome coronária crónica, em vez do termo anteriormente utilizado, doença coronária estável. Além disso, novos dados apoiam mais uma vez a importância do estilo de vida como base para o sucesso da terapia medicamentosa. No entanto, para além da terapia básica, abordagens terapêuticas inovadoras também podem ser consideradas no tratamento. Estes podem desempenhar um papel central juntamente com a revascularização do miocárdio.
A prática clínica tem demonstrado que a doença coronária “estável” (CAD) é frequentemente uma doença progressiva com eventos cardiovasculares recorrentes. Uma nova terminologia foi, portanto, oficialmente introduzida nas directrizes actualizadas da Sociedade Europeia de Cardiologia: Síndrome coronária crónica (CCS). A CAC é um processo dinâmico que consiste na deposição crescente de placas ateroscleróticas e alterações funcionais na circulação coronária. Ambos os aspectos podem ser influenciados por mudanças de estilo de vida, terapia farmacológica ou revascularização, de modo a que a estabilização ou regressão da doença possa ser alcançada [2].
Indicações para a revascularização
A decisão de revascularização por intervenção coronária percutânea (ICP) ou bypass coronário baseia-se no quadro clínico (controlo dos sintomas) e na documentação anterior de isquemia (cardiomiopatia isquémica com fração de ejeção do ventrículo esquerdo (FEVE) <35%). Na ausência de isquemia, a indicação de revascularização depende da avaliação invasiva do grau de estenose ou indicações prognósticas, incluindo estenose >90% ou evidência de reserva de fluxo fracionário (FFR) <0,8. A realização de FFR em doentes com síndrome coronária crónica demonstrou proporcionar uma vantagem prognóstica e determinar o prognóstico e o efeito da ICP [3,4].
Optimização da terapia médica
Um estilo de vida saudável (dieta e peso saudáveis, actividade física, bem como cessação do tabagismo) é a base de uma terapia bem sucedida da síndrome coronária crónica. A terapia com medicamentos visa minimizar as taxas de eventos e a progressão dos sintomas. Os principais pilares desta terapia incluem estatinas, ácido acetilsalicílico, bem como inibidores da ECA e antagonistas da AT1. Os dados actuais sobre a síndrome coronária crónica mostram que o efeito dos inibidores da ECA está correlacionado com a função do VE, ou seja, quanto pior for o ventrículo, melhor será a redução da mortalidade por inibição do EAR na síndrome coronária aguda. Com os beta-bloqueadores, por outro lado, há uma reavaliação. Semelhante à hipertensão, os beta-bloqueadores são sempre indicados na síndrome coronária crónica quando não há sintomas mas há problemas com o ventrículo esquerdo, por exemplo em pacientes com insuficiência cardíaca ou após enfarte do miocárdio. Se o ventrículo não for notável e não houver enfarte do miocárdio, os estudos não mostraram qualquer efeito prognóstico para o beta-bloqueador. Além disso, não há efeito prognóstico para estratégias de terapia antianginal tais como nitratos, ranolazina ou ivabradina na indicação de síndrome coronária crónica.
Novas abordagens terapêuticas
Segundo o Prof. Dr. Ulrich Laufs, Faculdade de Medicina e Hospital Universitário de Leipzig (D), Clínica e Policlínica de Cardiologia, além da terapia básica, novas abordagens terapêuticas na área da aterotrombose, inflamação, metabolismo e lipoproteínas podem reduzir o risco cardiovascular e ajudar no tratamento da síndrome coronária crónica (Fig. 1) [1,5].
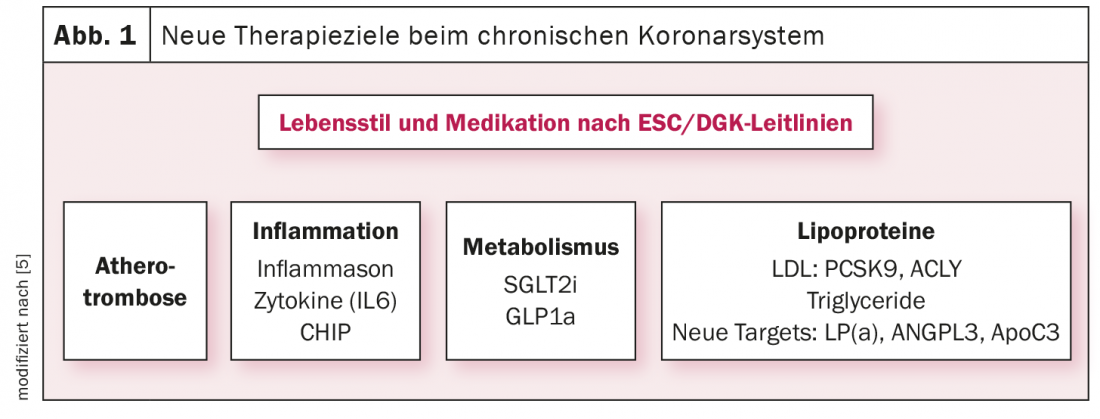
Atherothrombosis: Em doentes com elevado risco de um evento isquémico e sem elevado risco de hemorragia, deve ser considerado um segundo fármaco para a trombose, além da aspirina para prevenção secundária a longo prazo (por exemplo, ASA + rivaroxaban 2,5 mg bid [6]).
Inflamação: Independentemente de outros factores de risco cardiovascular, a inflamação é um factor de prognóstico que pode ser tratado com a estratégia correcta. A Interleukin-6 (IL-6), por exemplo, é preditiva e específica, para além de outros factores de risco. Actualmente, o estudo ZEUS está a testar a inibição específica da interleucina-6 em pacientes com insuficiência renal de prevenção secundária.
Metabolismo: Em pacientes com diabetes e aterosclerose manifesta, recomenda-se começar com o inibidor SGLT2 ou GLP1-RA e não com metformina, uma vez que não existem metanálises positivas nem estudos positivos controlados por placebo sobre metformina para esta população. Do ponto de vista da prevenção secundária, a obesidade poderia também tornar-se um novo alvo terapêutico nos próximos dois a três anos.
Lipoproteínas: Os níveis de colesterol LDL para a prevenção de doenças cardiovasculares devem ser <1.4 mmol/L (<55 mg/dL). O colesterol não-HDL e o ap B são alvos secundários porque as provas de ensaios aleatórios são mais fracas do que para o colesterol LDL. Em pacientes com “doença cardiovascular aterosclerótica” (ASCVD) que experimentem um segundo evento vascular (não necessariamente do mesmo tipo que o primeiro evento) dentro de dois anos, enquanto recebem terapia à base de estatina tolerada ao máximo, recomenda-se a redução do colesterol LDL para <1,0 mmol/L (40 mg/dL) [7].
Teses de melhoramento
Um estudo demonstrou que as lipoproteínas de baixa densidade (LDL) causam doenças cardiovasculares ateroscleróticas (ASCVD). A aterosclerose é uma das doenças que podem ser prevenidas. Assim, se o LDL for reduzido em 50% para toda a vida, uma grande parte da aterosclerose poderia ser evitada [8]. A primeira sugestão de Lauf para melhorar é, portanto, introduzir o rastreio infantil para LDL-C em U9. Em primeiro lugar, a cada 250. Descobrir uma criança homozigoto para a hipercolesterolemia familiar e depois inverter a identificação da família dessa criança. E, em segundo lugar, para trazer a LDL à consciência de todos nós. A segunda sugestão de Lauf é utilizar a terapia de combinação precoce [9] e uma dose fixa de drogas combinadas [10]. A terceira e última proposta envolve a consideração de novas políticas de saúde. Por exemplo, o sistema de saúde britânico e o fabricante do Inclisiran (ALN-PCSsc), uma terapia de longa acção de interferência de RNA (RNAi) que inibe a síntese de proproteína convertase subtilisina tipo 9 (PCSK9), celebraram um acordo líder mundial, permitindo a utilização do Inclisiran a um preço acessível e rentável, de modo a que 300.000 pacientes com colesterol elevado e um historial de doenças cardiovasculares possam beneficiar do medicamento que salva vidas nos próximos três anos [11].
Mensagens Take-Home
- Indicação para a revascularização: angina, estenoses hemodinamicamente relevantes, MCI
- Terapia básica: estilo de vida saudável; pronóstico: ASS, estatinas, ACEi/ARB em HTN; sintomático: BB, nitratos, ranolazina, ivabradina
- Novos alvos terapêuticos: Aterotrombose, inflamação, metabolismo, lipoproteínas
Literatura:
- Prof. Dr. Ulrich Laufs: Drug therapy and revascularisation in chronic coronary syndrome, DGIM Management des chronischen Koronarsyndroms, 30.04.2022.
- Knuuti J, et al.: 2019 ESC Guidelines for the diagnosis and management of chronic coronary syndromes: The Task Force for the diagnosis and management of chronic coronary syndromes of the European Society of Cardiology (ESC). European Heart Journal 2020; https://doi.org/10.1093/eurheartj/ehz425.
- Völz S, et al: Sobrevivência de Pacientes com Angina Pectoris Submetida a Intervenção Coronária Percutânea com Orientação de Fio de Pressão Intracoronária. JACC 2020; doi: 10.1016/j.jacc.2020.04.018.
- Sud M, et al: Association Between Adherence to Fractional Flow Reserve Treatment Thresholds and Major Adverse Cardiac Events in Patients With Coronary Artery Disease. JAMA 2020; doi: 10.1001/jama.2020.22708.
- Reiner Z, et al.: The year in cardiology 2018: prevention. European Heart Journal 2021; https://doi.org/10.1093/eurheartj/ehy894.
- Eikelboom JW, et al: Rivaroxaban com ou sem Aspirina em Doença Cardiovascular Estável. N Engl J Med 2017; doi: 10.1056/NEJMoa1709118.
- Mach F, et al.: 2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk: The Task Force for the management of dyslipidaemias of the European Society of Cardiology (ESC) and European Atherosclerosis Society (EAS). European Heart Journal 2019; https://doi.org/10.1093/eurheartj/ehz455.
- Ference BA, et al: As lipoproteínas de baixa densidade causam doenças cardiovasculares ateroscleróticas. Provas de estudos genéticos, epidemiológicos, e clínicos. Uma declaração de consenso do Painel de Consenso da Sociedade Europeia de Aterosclerose. European Heart Journal 2017; https://doi.org/10.1093/eurheartj/ehx144.
- Ray KK, et al: Combinação de terapia de redução de lípidos como estratégia de primeira linha em pacientes de muito alto risco. European Heart Journal 2022; https://doi.org/10.1093/eurheartj/ehab718.
- Katzmann JL, et al: Terapia de redução de lípidos não-estatais ao longo do tempo em doentes de muito alto risco: eficácia da dosagem fixa de estatina/ezetimibe em comparação com a combinação de pílulas separadas no LDL-C. Clin Res Cardiol 2022; doi: 10.1007/s00392-020-01740-8.
- A vacina contra o colesterol do SNS para salvar milhares de vidas. NHS England 2021. www.england.nhs.uk/2021/09/nhs-cholesterol-busting-jab-to-save-thousands-of-lives
Congresso: DGIM Management of Chronic Coronary Syndrome
CARDIOVASC 2022; 21(3): 20-21