A gestão da dor de pacientes com doença renal crónica grave não é uma questão trivial devido a factores limitantes. Não só os potenciais efeitos secundários podem fazer uso dos analgésicos O potencial de interacção com outros medicamentos também deve ser tido em conta.
Se pensarmos em rins e analgésicos, a famosa nefropatia analgésica (também conhecida como rim de fenacetina) pode vir à mente primeiro. Esta nefrite tubulointersticial crónica com necrose papilar, que foi descrita pela primeira vez na Suíça [1], levou frequentemente a uma insuficiência renal terminal. No entanto, devido à proibição a nível europeu, nos anos 90, de analgésicos combinados contendo fenacetina e substâncias viciantes como a codeína, esta doença desapareceu praticamente e não é, portanto, o tema deste artigo.
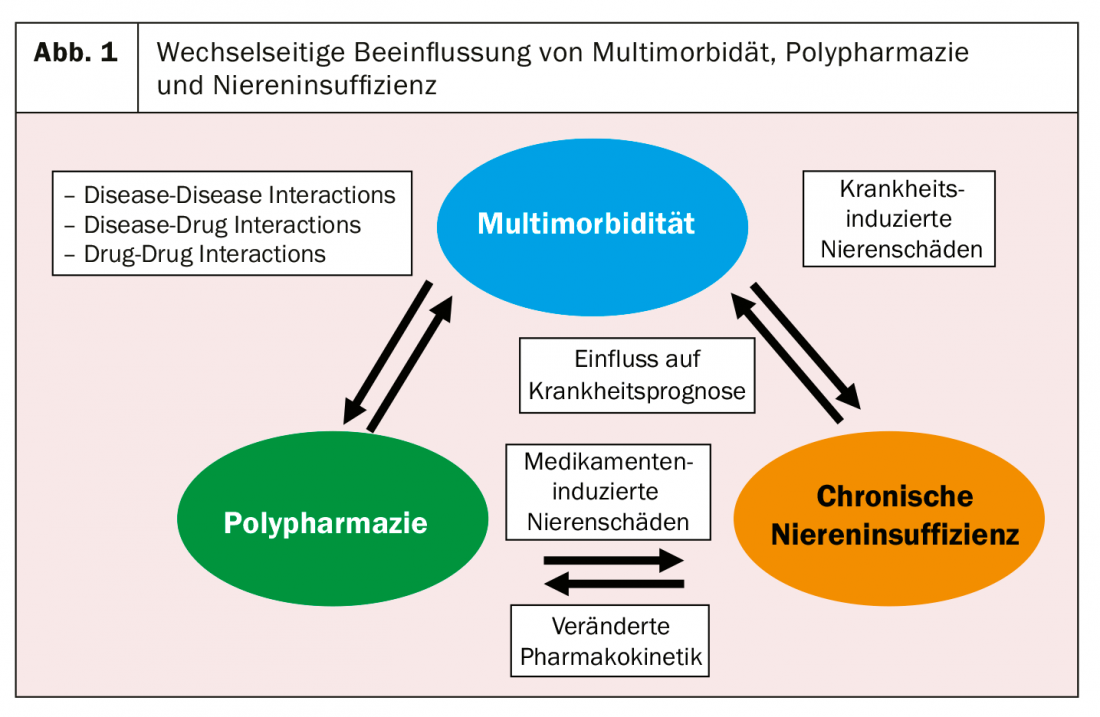
A interdependência dos rins (ou função renal) e analgésicos é complexa (Fig. 1). Por um lado, inclui o efeito nefrotóxico directo de certas classes de analgésicos (por exemplo, anti-inflamatórios não esteróides, AINEs), e, por outro lado, a influência de uma função renal relevante (por exemplo, muitos opiáceos) sobre a farmacocinética de certos analgésicos. Por último, mas não menos importante, a dor e a insuficiência renal estão estreitamente ligadas à questão da multimorbilidade/polifarmácia. Num estudo com mais de 400 pacientes internistas gerais num centro terciário, a combinação de insuficiência renal crónica, dor crónica (costas e/ou grandes articulações) e hipertensão arterial foi o aglomerado de maior multimorbidade [2]. Por outro lado, um estudo americano recente mostrou que os pacientes com insuficiência renal crónica sofriam mais de multimorbilidade e polifarmácia [3].
Neste artigo, gostaríamos primeiro de dar uma visão geral da influência mútua dos rins e analgésicos, depois entrar em mais detalhes sobre os tópicos da nefrotoxicidade e farmacocinética, e finalmente dar uma recomendação prática para a terapia da dor em pacientes com insuficiência renal crónica.
Terapia da dor de acordo com a OMS – Influência do rim
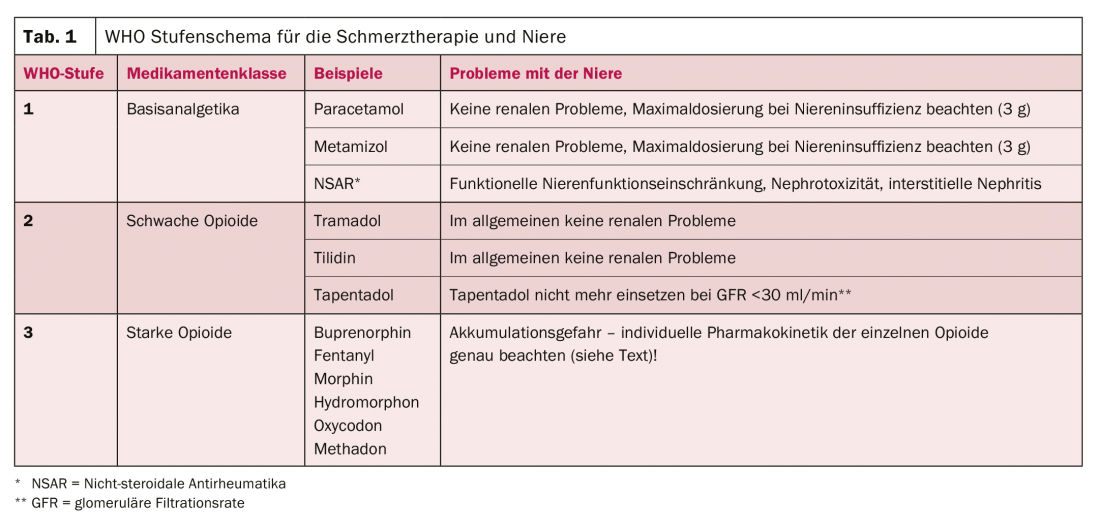
A terapia da dor é geralmente planeada de acordo com o esquema passo a passo da OMS, que deve ser sempre adaptada à situação individual da doença [4]. Se olharmos para este esquema com a “óptica renal”, então as seguintes declarações podem ser feitas (Tab. 1, [5]):
- OMS nível 1: Os analgésicos básicos paracetamol e metamizol oferecem quase nenhum problema renal; os AINE, por outro lado, são potencialmente prejudiciais para os rins em vários aspectos, que serão discutidos em mais pormenor na próxima secção.
- OMS fase 2: Os opiáceos fracos também oferecem poucos problemas renais, embora o tapentadol não deva ser utilizado acima de uma taxa de filtração glomerular (GFR) inferior a 30 ml/min.
- OMS nível 3: Tal como os opiáceos fracos, os opiáceos fortes não são nefrotóxicos. Por outro lado, a influência da função renal na sua farmacocinética varia muito, razão pela qual isto deve ser observado de perto na insuficiência renal avançada. A secção a seguir é dedicada a este tópico.
AINE e rim
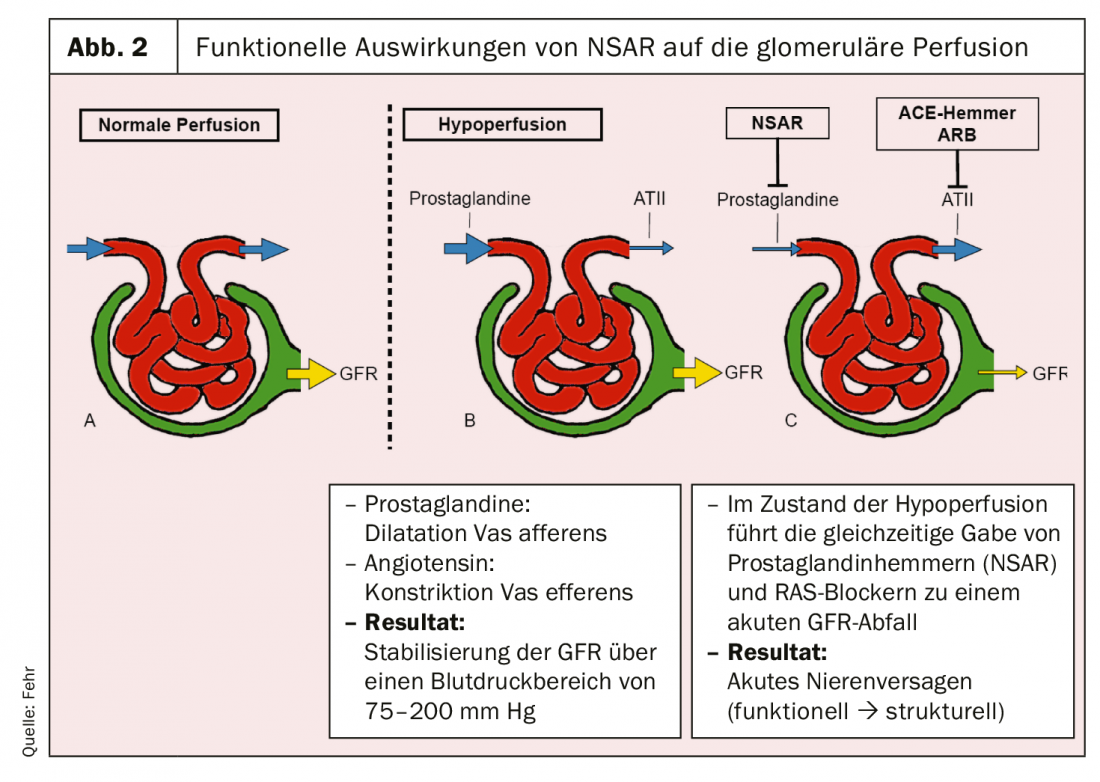
Os AINE afectam o rim de muitas maneiras. Podem levar a uma restrição funcional da taxa de filtração glomerular, mas também a danos estruturais. A diminuição funcional pode ser explicada pela inibição da síntese da prostaglandina (Fig. 2). As prostaglandinas levam à vasodilatação da arteríola aferente no glomérulo. A sua inibição reduz a perfusão glomerular. Em contraste, os bloqueadores do sistema renina-angiotensina (RAS) causam vasodilatação na arteriole eferente, o que também leva a uma redução da pressão de perfusão no glomerulum. Se a desidratação com RAS activado estiver clinicamente presente e os AINEs forem então utilizados em combinação com bloqueadores RAS, pode ocorrer insuficiência renal aguda oligúrica grave [6]. Isto é basicamente reversível, mas pode transformar-se em necrose tubular aguda isquémica se persistir por um longo período de tempo.
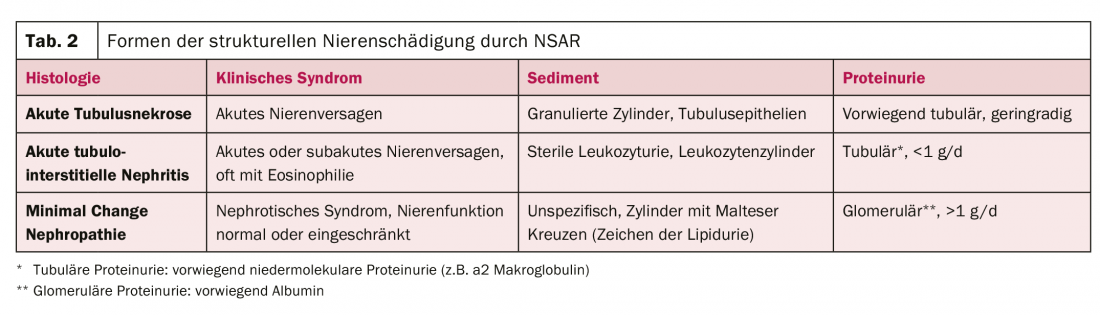
Isto leva-nos aos três padrões estruturais de danos que os AINS podem causar ao rim (Tabela 2):
- Necrose tubular aguda: O seu desenvolvimento é primariamente isquémico, como fase final do contínuo comprometimento renal funcional descrito acima. Tem um curso típico e recupera ao longo de alguns dias a semanas. Não há nenhuma terapia específica até agora.
- Nefrite tubulointersticial aguda: A nefrite tubulointersticial aguda é uma reacção alérgica a drogas [7]. A biopsia mostra tipicamente um extenso infiltrado tubulointersticial com formação de edema. Os túbulos renais são destruídos durante o processo. A terapia consiste principalmente em descontinuar o agente desencadeador. Os corticosteróides são também utilizados, mas apenas com provas moderadas na literatura.
- Nefropatia de alteração mínima: Se ocorrer nefropatia de alteração mínima com sinais de síndrome nefrótica (edema, efusões, hipoalbuminemia, hiperlipidemia) após a administração de NSAID, então a nefropatia de alteração mínima é o diagnóstico mais provável [8]. O diagnóstico é feito biopticamente e a terapia consiste em corticosteróides – para além da descontinuação do agente desencadeante.
Em resumo, os AINEs são excelentes analgésicos anti-inflamatórios. Contudo, de um ponto de vista renal, aconselha-se cautela em doentes com insuficiência renal crónica pré-existente e em doentes em estado de deficiência de volume intravascular (desidratação, insuficiência cardíaca, cirrose hepática).
Opiáceos e rins
Os opiáceos não são geralmente nefrotóxicos. A sua utilização em doentes com insuficiência renal crónica é limitada principalmente pela farmacocinética. Muitos opiáceos ou os seus metabolitos activos acumulam-se em insuficiência renal avançada. O protótipo para isto é morfina, cujos metabolitos activos morfina 3-glucuronida, morfina 6-glucuronida e normorfina são excretados renalmente. Por esta razão, é necessário um ajuste de dose mesmo no caso de uma ligeira restrição da função renal. Em insuficiência renal grave (GFR <30 ml/min), a morfina não deve continuar a ser utilizada [9].
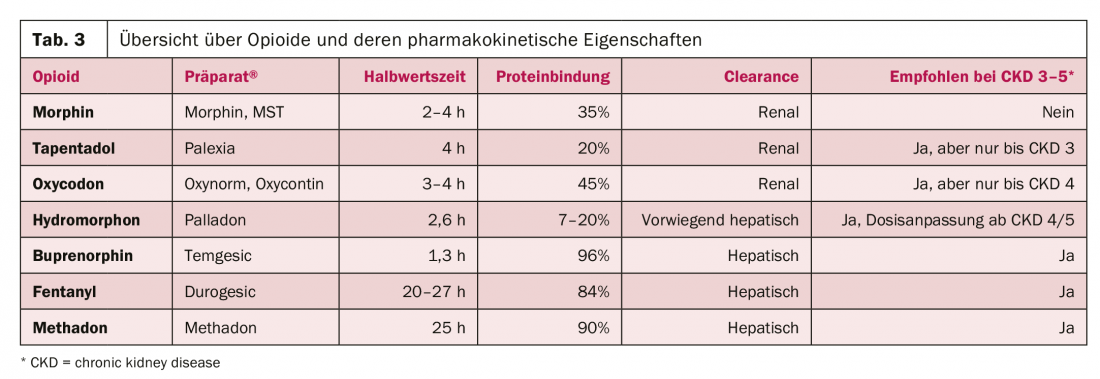
O Quadro 3 fornece uma visão geral dos opiáceos mais importantes e das suas propriedades farmacocinéticas, bem como as suas recomendações para utilização em disfunções renais. Podem ser distinguidos três grupos:
Opiáceos com eliminação predominantemente renal, que já não devem ser utilizados em doentes com CKD 3-5 (morfina).
- Opiáceos com excreção renal parcial, que devem ser utilizados com precaução e dose ajustada em doentes com CKD 4/5 (hidromorfone, oxicodona, tapentadol).
- Opiáceos com alta ligação proteica e eliminação hepática, que podem ser utilizados com relativa facilidade em doentes com CKD 4/5 (buprenorfina, fentanil, metadona).
Recomendações práticas para a utilização de analgésicos em doentes com insuficiência renal crónica grave (CKD 4/5, GFR <30 ml/min)
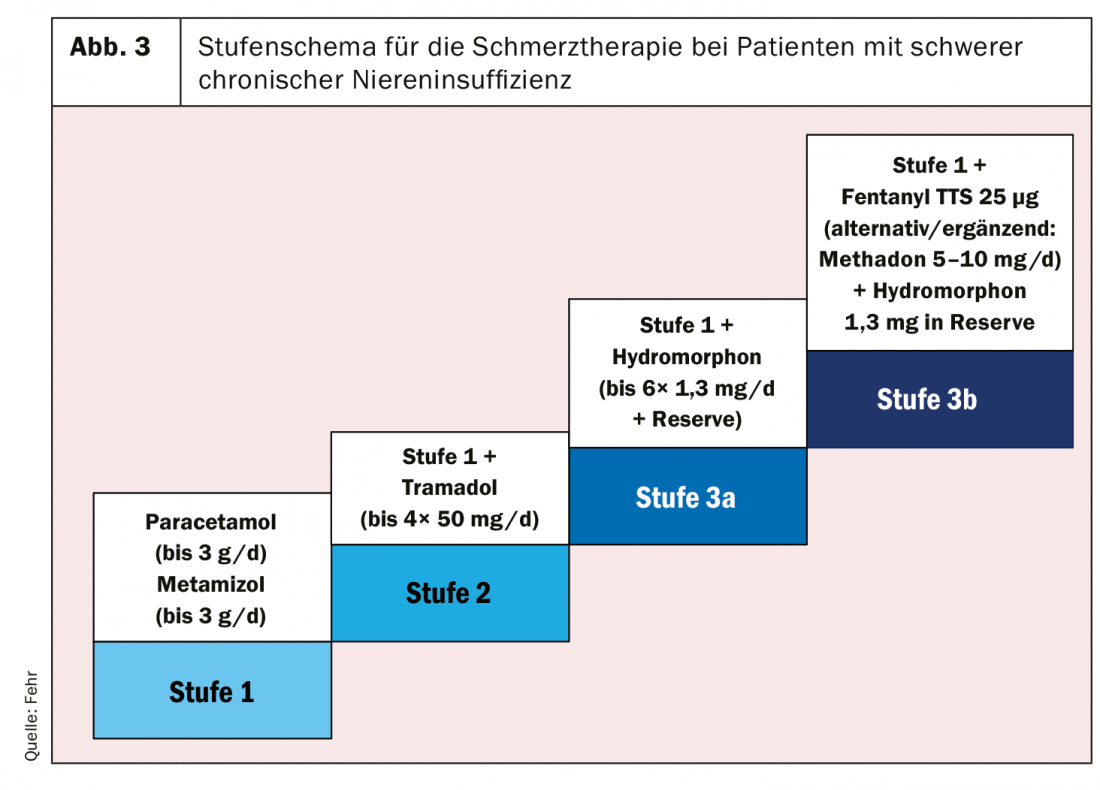
Com base no que precede, gostaríamos de propor aqui um esquema graduado para a prática da gestão da dor em doentes com CKD 4/5 (Fig. 3) [5].
- Na fase 1 da OMS, os NSAID devem ser evitados sempre que possível. A utilização de paracetamol e metamizol é, em grande parte, sem problemas, embora a dose máxima deva ser limitada a 3 (em vez de 4) g/d.
- Na fase 2 da OMS, recomendamos a utilização de tramadol em primeira instância. A sua utilização em insuficiência renal grave é largamente não problemática, mas o restante perfil de efeitos secundários (náuseas, tonturas, alucinações, etc.) limita frequentemente a sua utilização. Note-se o potencial de interacção com drogas que inibem os citocromos CYP2D6 e CYP3A4.
- Ao nível 3 da OMS, recomendamos que se utilize principalmente hidromorfone, que pode ser administrado por via oral e subcutânea (se necessário, também numa bomba subcutânea). Uma alternativa é o fentanil na aplicação de adesivos. Ambas as preparações podem ser combinadas com metadona (especialmente para dor neuropática).
- Quando são utilizados opiáceos, um medicamento de nível 1 da OMS deve também ser combinado por princípio, a fim de obter um efeito sinérgico na supressão da dor. Para dor neuropática, além da metadona, recomendamos o uso principal de gabapentina (começar com 50-100 mg/d, aumentar para um máximo de 300 mg/d) [10].
Literatura:
- Zollinger HU. [Chronic interstitial nephritis caused by the abuse of anal getics containing phenacetin (Saridon etc.)]. Schweiz Med Wochenschr 1955; 85: 746.
- Siebenhuener K, Eschmann E, Kienast A, et al: Chronic Pain: How Challenging Are DDIs in the Analgesic Treatment of Inpatients with Multiple Chronic Conditions? PLoS One 2017; 12:e0168987.
- Tonelli M, Wiebe N, Manns BJ, et al: Comparação da Complexidade dos Pacientes Vistos por Diferentes Subespecialistas Médicos num Sistema Universal de Saúde. JAMA Netw Open 2018; 1:e184852.
- Caraceni A, Hanks G, Kaasa S, et al: Utilização de analgésicos opióides no tratamento da dor causada pelo cancro: recomendações baseadas em provas do EAPC. Lancet Oncol 2012; 13:e58-68.
- Davison SN: Considerações de Farmacologia Clínica na Gestão da Dor em Pacientes com Insuficiência Renal Avançada. Clin J Am Soc Nephrol 2019; 14: 917-931.
- Cippa PE, Fehr T: Medicamentos que vão para os rins. GP Practice 2010: 3.
- Nast CC: Nefrite Intersticial Induzida por Medicamentos no século XXI. Adv Chronic Kidney Dis 2017; 24: 72-79.
- Fogo AB: Página do Quiz. Nefrite intersticial aguda e lesão de doença de alteração mínima, causada por lesão da AINE. Am J Kidney Dis 2003; 42:A41, e1.
- Reitor M: Opiáceos em doentes com insuficiência renal e diálise. J Pain Symptom Manage 2004; 28: 497-504.
- Finnerup NB, Attal N, Haroutounian S, et al: Pharmacotherapy for neuropathic pain in adults: a systematic review and meta-analysis. Lancet Neurol 2015; 14: 162-173.
CARDIOVASC 2019; 18(6): 18-20