As zonas problemáticas clássicas da psoríase, como o couro cabeludo, as palmas das mãos, as plantas dos pés, as unhas, o rosto e a zona genital, são também designadas por “zonas difíceis de tratar”. Nikhil Yawalkar, médico do Inselspital Bern, apresentou uma panorâmica actualizada do que deve ser considerado no caso da psoríase nestas localizações e quais as opções de tratamento mais promissoras.
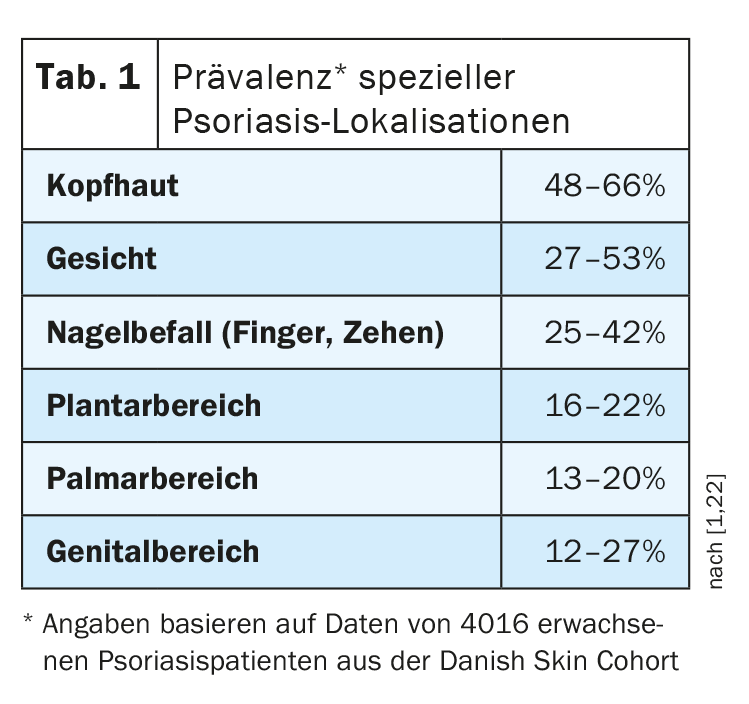
A infestação por psoríase em localizações específicas ocorre com relativa frequência, informou o Prof. (Tab. 1). Como a qualidade de vida é particularmente prejudicada quando as áreas cutâneas correspondentes são afectadas e o tratamento tópico pode ser difícil em alguns casos, estes foram definidos na diretriz S3 como critérios de atualização para a classificação como psoríase moderada a grave, explicou o Prof. Isto é significativo na medida em que os doentes afectados cumprem os requisitos para a terapia sistémica, mesmo que os valores do PASI (Psoriasis Area and Severity Index) e da BSA (Body Surface Area) sejam inferiores a 10 e inferiores a 10%, respetivamente [1]. Há casos em que o PASI é 4 ou 5, mas os critérios de atualização estão preenchidos, explicou o orador. Existem opções de tratamento tópico e sistémico para todas as localizações.
Psoríase das unhas
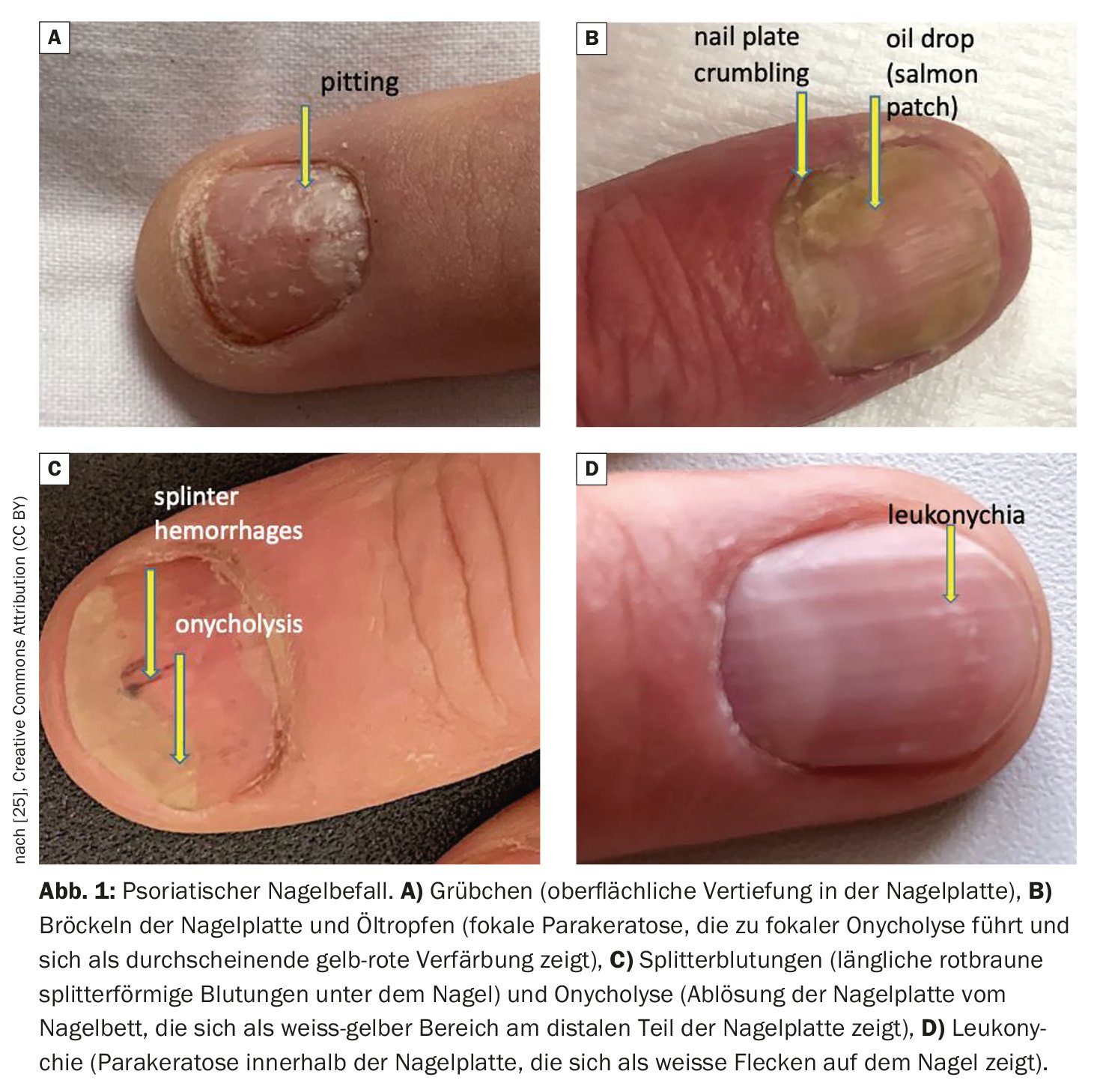
A infestação das unhas também ocorre isoladamente em 5% dos casos e os doentes apresentam frequentemente infestação das unhas antes da artrite psoriática (APS). “Este é um indicador importante”, explicou o Prof. Yawalkar. Estudos demonstraram que mais de 90% dos doentes com APS têm psoríase das unhas (Fig. 1) [2]. Este facto deve ser tido em conta na análise dos resultados e da história clínica destes doentes. No entanto, a infestação do couro cabeludo e as lesões na rima (ani-/perianal) também estão associadas a um maior risco de APS [3]. É feita uma distinção entre as alterações da matriz (unhas manchadas, leuconíquia, espessamento da placa ungueal, distrofia ungueal ou eritema na lúnula) e as alterações do leito ungueal (manchas de óleo, onicólise, hemorragias em lascas, hiperqueratose subungueal) [4]. Em termos de diagnóstico diferencial, a onicomicose deve ser considerada em particular, embora existam também casos em que ocorre simultaneamente com psoríase ungueal.
Se apenas algumas unhas estiverem ligeiramente afectadas, é normalmente utilizado um tratamento local que consiste numa preparação de combinação fixa de calcipotriol mais diproprionato de betametasona (Daivobet pomada®, Enstilar espuma®), explicou o Prof. Yawalkar [1,5]. A espuma é um pouco mais difícil de aplicar do que a pomada. Os corticosteróides intralesionais também podem ser utilizados, mas são muito dolorosos, segundo o orador [1].
No que diz respeito à terapêutica sistémica convencional, a acitretina ou o metotrexato (MTX) são as principais opções. Para a acitretina, o orador recomenda uma dose bastante baixa de 0,2-0,3 mg/kg/dia durante um período de 6-12 meses; para o MTX, sugere-se 15-25 mg por semana [1,6]. Atualmente, a ciclosporina (3-5 mg/kg/dia) é utilizada apenas raramente. Existem também alguns relatos de tratamento bem sucedido com fumarato de dimetilo (dose média de 294 mg/dia) ou apremilast (2×30 mg) [6].
O Prof. Yawalkar sublinhou que a presença de comorbilidades é um critério importante na seleção de produtos biológicos para tratamento [1]. Nos doentes com PsA, prefere os bloqueadores do TNF-alfa ou os inibidores da IL-17, caso contrário, os inibidores da IL-23 são também uma opção. “Se quer realmente conseguir alguma coisa com as unhas, normalmente tem de as tratar de forma sistémica”, resumiu o orador [1]. No ano passado, foi publicada uma meta-análise em rede e um estudo do mundo real em que foram comparados vários anticorpos monoclonais na psoríase das unhas [23,24] (caixa) .
| Produtos biológicos para a psoríase das unhas Numa meta-análise em rede dos medicamentos biológicos para a psoríase das unhas publicada em 2023, o adalimumab teve um desempenho semelhante ao dos inibidores da IL-17 e da IL-23 [23]. Yawalkar descreveu o caso de um homem de 36 anos que sofria de psoríase em placas com envolvimento das unhas, principalmente na zona das mãos, há 10 anos e no qual as tentativas de tratamento com produtos tópicos, fototerapia e acitretina não eram suficientemente eficazes. O doente, que exercia a sua atividade profissional como ladrilhador, foi encaminhado para um reumatologista devido a uma dactilite, que lhe diagnosticou artrite psoriática. No final, foi acordado um tratamento com o bloqueador do TNF-alfa adalimumab e obteve-se uma boa resposta à terapêutica. Num estudo do mundo real, também publicado no ano passado, que comparou vários medicamentos biológicos para a psoríase das unhas, os inibidores da IL-17 (ixekizumab, secukinumab) obtiveram os melhores resultados, seguidos do inibidor da IL-12/23 ustekinumab, do bloqueador do TNF-alfa adalimumab e dos inibidores da IL-23 [24]. |
Para além da terapia medicamentosa e da utilização de pomadas de tratamento na zona das pregas e na superfície das unhas, existem também algumas medidas gerais que podem ajudar a melhorar o aspeto. Isto inclui manter as unhas curtas (especialmente na área de onicólise); evitar o stress mecânico, a manipulação e a extensão das unhas; não usar saltos altos; usar luvas quando se trabalha em condições húmidas [7].
Psoríase palmo-plantar
No que diz respeito à psoríase palmo-plantar, é frequentemente necessária uma terapia combinada, sublinhou o orador e acrescentou: “Por exemplo, esteróides tópicos com análogos da vitamina D” [1,8]. As preparações adequadas incluem Daivobet® e Enstilar® [1,5]. No entanto, desaconselha a utilização de análogos da vitamina D nas formas hiperqueratóticas, uma vez que podem ter um efeito irritante. Em vez disso, o Dermovate® pode ser prescrito de forma oclusiva, por exemplo. As tinturas feitas com escovas de alcatrão também podem ser muito eficazes, mas não são fáceis de aplicar. Também neste caso, o orador recomenda uma terapia combinada, por exemplo, acitretina em dose baixa e escovagem com alcatrão. Outra opção de tratamento é a fototerapia (acitretina em dose baixa + PUVA de banho) como complemento da terapia local.
No que diz respeito à terapêutica sistémica, uma análise conjunta do programa de estudos ESTEEM demonstrou que cerca de metade dos doentes tratados com apremilast (Otezla®) alcançaram uma pele completamente ou quase completamente livre de aparências (valor PPPGA 0/1) na semana 16 [9].
O Prof. Yawalkar descreveu o caso de um homem de 60 anos que sofria de psoríase em placas, principalmente nas mãos e nos pés, e que sentia que a sua qualidade de vida estava gravemente limitada [1]. Os ensaios terapêuticos com produtos tópicos, PUVA em banho e acitretina não foram satisfatórios. Como o doente tinha tuberculose latente e aversão a injecções, foi decidido tratá-lo com Apremilast, o que conduziu a resultados terapêuticos muito bons. Para além do apremilast (30 mg, 2×/d), o metotrexato (10-25 mg/semana), a ciclosporina (3-5 mg/dia) ou o fumarato de dimetilo (240-360 mg/dia) também podem ser utilizados para a psoríase palmo-plantar [8,10]. “Pode conseguir muito mais com os produtos biológicos”, diz o orador [1] (caixa) . “Uma dose baixa de acitretina e um medicamento biológico funcionam bem durante um período de tempo mais longo na maioria dos casos”.
| Biológicos para a psoríase palmo-plantar No estudo GESTURE, as taxas de resposta com secukinumab 300 mg (n=69) e secukinumab 150 mg (n=68) foram de 51,6% e 29,7%, respetivamente, na semana 40 e de 59,2% e 52,5%, respetivamente, após um período de tratamento de 132 semanas [26]. O Prof. Yawalkar resumiu que isso levará algum tempo. Os dados a longo prazo sobre a utilização de bimekizumab e risankizumab na psoríase palmo-plantar foram recolhidos durante períodos de tempo ainda mais longos. Para o bimequizumab, foi registada uma taxa de resposta IGA 0 de 92% na semana 144, e para o risankizumab, a proporção com uma pontuação de 0 no Índice de Gravidade da Psoríase Palmoplantar foi de 81,6% na semana 256 [27,28]. Se a psoríase palmo-plantar se revelar persistente, deve ser considerada a utilização de um inibidor da IL-17 ou da IL-23, sugeriu o orador [1]. |
Psoríase capsítica
As infestações na cabeça podem levar à perda de cabelo e à formação de cicatrizes se a inflamação for muito grave. Numa primeira fase, a descamação é geralmente efectuada, por exemplo, com Lotio decapans® durante a noite com uma touca de banho. Em seguida, aplique um champô, de preferência sem molhar o cabelo. Estão disponíveis várias preparações para este efeito: Piritionato de zinco (Squa-med®), dissulfureto de selénio (Dercos Anti-Caspa), ictiol (Lubex Ichthyol®), cetoconazol (Lur®), proprionato de clobetasol (Clobex®) [5,11,12]. A utilização de uma combinação fixa de calcipotriol e betametasona (Daivobet Gel®, Enstilar Foam®) provou ser eficaz como terapia tópica anti-inflamatória. Quando utilizado diariamente durante várias semanas, é uma opção de tratamento muito eficaz, como demonstram os dados do estudo [13]. Em alternativa, também pode utilizar Clarelux Foam®. O ingrediente ativo anti-inflamatório que contém é um corticosteroide de classe IV [11,12]. A terapia de manutenção é muito importante, sublinhou o Prof. Yawalkar [1,14]. A frequência de aplicação pode ser reduzida para duas vezes por semana.
Nas terapias sistémicas, os estudos a longo prazo mostram que 50-60% dos doentes tratados com apremilast (30 mg, 2×/d) mantiveram uma resposta ScPGA 0/1 até à semana 52 [15,16]. O MTX também pode ser experimentado; é eficaz em cerca de um quinto dos doentes e relativamente barato. Com os produtos biológicos, o secukinumab 300 mg (n=51) obteve um IGA 0/1 em 60,8% na semana 16, com esta taxa de resposta a aumentar para 62,7 na semana 24 [17]. Foram alcançadas taxas de resposta igualmente elevadas com o guselkumab [17–19].
Infestação da zona facial
As lesões de psoríase na pele do rosto podem ser inicialmente tratadas com um SCT de classe II a III (Prednitop®, Elocom®/Monovo®/Ovixan®) [5,12]. Como parte de um tratamento pró-ativo, o doente é então habitualmente transferido para uma terapêutica de manutenção com inibidores tópicos da calcineurina (ITC), a fim de evitar o desenvolvimento de atrofia cutânea como um possível efeito secundário dos ITC em utilização prolongada. Os TCI como o tacrolimus e o pimecrolimus (Protopic® pomada, Elidel® creme) influenciam a ativação das células T, queratinócitos e mastócitos [5,12]. Não é raro que esteja presente um componente seborreico, que também deve ser tratado, por exemplo, com Nizoral® creme ou Mycoster® creme [5,12].
Zona genital e perianal
Inicialmente, é também utilizada uma terapia de indução com corticosteróides tópicos, eventualmente combinados com antimicóticos. Preparações adequadas são Prednitop®, Elocom/Monovo/Ovixan® combinados com Travocort® creme ou Nystalocal® creme [1,5]. Para a terapia de manutenção, a terapia proactiva com TCI (Protopic® pomada, Elidel® creme) provou ser bem sucedida, que pode ser combinada com banhos de assento (Tannosynt® líquido) e creme de zinco como proteção da pele [1,5]. Se necessário, pode também ser considerada uma terapia sistémica, embora haja menos evidência do que para outras localizações. Num estudo sobre o apremilast, foi alcançada uma resposta PGA genital modificada em 39,6% no braço verum na semana 16 e em 19,5% com placebo. [20]. O tratamento com o inibidor da IL-17 ixekizumab resultou numa pele sem aparência (sPGA genitais 0/1) em 73% dos participantes do estudo na semana 12 [21].
Congresso: Swiss Derma Day e STI opiniões e actualizações
Literatura:
- “Psoríase: Tratamento de localizações corporais difíceis”, Dermatoses inflamatórias, Prof. Dr. med. Nikhil Yawalkar, Swiss Derma Day and STI reviews and updates, 11.01.2024.
- Scarpa R, et al: Unha e articulação interfalângica distal na artrite psoriática. J Rheumatol 2006; 33(7): 1315-1319.
- Wilson FC et al: Incidência e preditores clínicos da artrite psoriática em doentes com psoríase: um estudo de base populacional. Arthritis Rheum 2009; 61(2): 233-239.
- Haneke E: Nail psoriasis: clinical features, pathogenesis, differential diagnoses, and management. Psoríase (Auckl) 2017; 7: 51-63.
- Swismedic: Drug information, www.swissmedicinfo.ch,(último acesso em 14.03.2024).
- Battista T, et al: Nail Psoriasis: An Updated Review of Currently Available Systemic Treatments (Psoríase das unhas: uma revisão actualizada dos tratamentos sistémicos atualmente disponíveis). Clin Cosmet Investig Dermatol 2023; 16: 1899-1932.
- Rigopoulos D, et al: Recomendações para a definição, avaliação, e tratamento da psoríase das unhas em doentes adultos sem psoríase cutânea ou com psoríase cutânea ligeira: Um dermatologista e um consenso do grupo de peritos em unhas. JAAD 2019; 81(1): 228-240.
- Raposo I, Torres T: Psoríase Palmoplantar e Pustulose Palmoplantar: Tratamento Atual e Perspectivas Futuras. Am J Clin Dermatol 2016; 17(4): 349-358.
- Bissonnette R, et al: Apremilast, um inibidor oral da fosfodiesterase-4, no tratamento da psoríase palmo-plantar: Resultados de uma análise conjunta dos ensaios clínicos PSOR-005 de fase II e ESTEEM (Efficacy and Safety Trial Evaluating the Effects of Apremilast in Psoriasis) de fase III em doentes com psoríase moderada a grave. JAAD 2016; 75(1): 99-105.
- Sanchez IM, et al: A eficácia da terapia biológica para o tratamento da psoríase palmoplantar e da pustulose palmoplantar: uma revisão sistemática. Dermatol Ther (Heidelberg) 2017; 7(4): 425-446.
- Schlager JG, et al: Tratamentos tópicos para a psoríase do couro cabeludo: resumo de uma Revisão Sistemática Cochrane. Br J Dermatol 2017; 176(3): 604-614.
- Maul J-T, et al: Tratamento tópico da psoríase vulgar: a via de tratamento suíça. Dermatologia 2021; 237: 166-178.
- Lebwohl M, et al: A combinação fixa de espuma em aerossol de calcipotrieno 0,005% (Cal) mais dipropionato de betametasona 0,064% (BD) é mais eficaz do que a espuma em aerossol de Cal ou BD isoladamente para a psoríase vulgar: um estudo de fase 2 aleatório, duplamente cego, multicêntrico, com três braços. J Clin Aesthet Dermatol 2016; 9(2): 34-41.
- Régnier A, Trüeb RM: Eficácia do Calcipotriol/Betamethasone Dipropionato de Dipropionato de Combinação Fixa no Tratamento da Psoríase do Escalpo Localizado: Uma Série de Casos de Vida Real da Suíça. Dermatol Ther (Heidelb) 2022; 12(9): 2181-2188.
- Rich P, et al: Apremilast, um inibidor oral da fosfodiesterase 4, em doentes com psoríase das unhas e do couro cabeludo de difícil tratamento: Resultados de 2 ensaios aleatórios e controlados de fase III (ESTEEM 1 e ESTEEM 2). JAAD 2016; 74(1): 134-142.
- Crowley J et al. P 894, Reunião Anual da AAD 2015, São Francisco.
- Bagel J, et al: O efeito do secukinumab na psoríase moderada a grave do couro cabeludo: Resultados de um estudo de fase 3b de 24 semanas, aleatorizado, em dupla ocultação e controlado por placebo. JAAD 2017; 77(4): 667-674.
- Blauvelt A, et al: P 4768, Reunião Anual da AAD 2017, Orlando.
- Reich K, et al: P4827, Reunião Anual da AAD 2017, Orlando.
- Merola JF, et al: Eficácia e segurança do apremilast em doentes com psoríase genital moderada a grave: Resultados do DISCREET, um ensaio de fase 3 aleatório, em dupla ocultação e controlado por placebo. JAAD 2024; 90(3): 485-493.
- Ryan C, et al: Grupo de Estudo IXORA-Q. Eficácia e segurança do ixekizumab num estudo de fase IIIb aleatorizado, duplamente cego e controlado por placebo em doentes com psoríase genital moderada a grave. Br J Dermatol 2018; 179(4): 844-852.
- Egeberg A, et al: Epidemiologia da psoríase em locais do corpo difíceis de tratar: dados da coorte de pele dinamarquesa. BMC Dermatol 2020; 20(1): 3.
- Egeberg A, et al: Network meta-analysis comparing the efficacy of biologic treatments for achieving complete resolution of nail psoriasis at 24-28 and 48-52 weeks. J Dermatol Treat 2023; 34(1): 2263108.
- Piaserico S, et al: Comparative effectiveness of biologics for patients with moderate-to-severe psoriasis and special area involvement: week 12 results from the observational Psoriasis Study of Health Outcomes (PSoHO). Front Med (Lausanne) 2023 Jun 29; 10: 1185523.
- Krajewska-Wlodarczyk M, Owczarczyk-Saczonek A: Utilidade do exame de ultra-sons na avaliação do aparelho ungueal na psoríase. Int J Environ Res Publich Health 2022; 19: 5611. www.mdpi.com/1660-4601/19/9/5611/htm,(último acesso em 14/03/2024)
- Gottlieb A, et al: Secukinumab mostra uma eficácia significativa na psoríase palmo-plantar: Resultados do GESTURE, um ensaio clínico aleatório controlado. JAAD 2017; 76(1): 70-80.
- Merola J, et al: Apresentação de um poster, Reunião Anual da EADV 2023, Berlim.
- Elewski BE, et al: Apresentação de um poster, Reunião Anual da EADV 2022, Milão.
PRÁTICA DE DERMATOLOGIA 2024; 34(2): 24-27 (publicado em 26.4.24, antes da impressão)