Na Medidays Zurich 2016, a formação avançada em medicina interna geral na prática e hospitalar, a demência de Alzheimer foi um tema: a sua patologia é muito complexa e uma terapia causal ainda não é possível. Na sua apresentação, o Prof. Dr. Egemen Savaskan, Departamento de Investigação Psiquiátrica e Clínica de Psiquiatria Geriátrica PUK Zurique, entrou no estado actual das recomendações de tratamento e mostrou quais as medidas que estão em primeiro plano. O tratamento farmacológico ainda se revela difícil.
Para além das perturbações cognitivas, os sintomas neuropsiquiátricos também são frequentemente observados nas doenças demenciais. São perturbações comportamentais denominadas sintomas comportamentais e psicológicos de demência (BPSD). “Tratar estas farmacologicamente é um grande desafio”, explicou o Prof. Savaskan logo no início da apresentação. Isto porque as alterações do neurotransmissor que ocorrem são muito complexas: Em primeiro plano está a perda dos neurónios serotonérgicos, noradrenérgicos e acetilcolinérgicos. Os sintomas neuropsiquiátricos resultantes são muito diversos. Após cinco anos de demência, quase todos os pacientes têm pelo menos um sintoma, com a apatia a liderar o caminho, seguido de depressão, ilusão, ansiedade, agitação motora, irritabilidade, agitação/agressão, alucinações e desinibição.
Recomendações de terapia conjunta das sociedades profissionais
O BPSD são preditores da progressão da doença para a demência grave de Alzheimer. Segundo o Cache County Dementia Progression Study [1], que incluiu 408 pacientes com demência, a maioria dos afectados desenvolveu sintomas tais como psicose, agitação e agressividade durante a fase de observação. As BPSD clinicamente relevantes estão associadas à rápida progressão da demência e morte prematura. Neste contexto, o Prof. Savaskan menciona a situação dos familiares e prestadores de cuidados: “Para eles, os sintomas significam um grande fardo, e doenças psiquiátricas como a depressão são cada vez mais observadas neles”.
No que diz respeito à terapia da demência de Alzheimer, a prevenção é actualmente a abordagem mais importante, que também é bem sucedida. A terapia tenta abordar os distúrbios cognitivos, os sintomas de BPSD e os distúrbios somáticos que os acompanham. Estas medidas são acompanhadas por cuidados aos familiares e medidas psicossociais (Fig. 1) . As sociedades profissionais suíças desenvolveram conjuntamente recomendações terapêuticas para este efeito [2]: “O objectivo é mostrar orientação para a terapia dos sintomas da demência que a acompanham, com base em provas e na experiência clínica dos peritos suíços”. É importante ter em conta a experiência clínica, porque não existem estudos suficientemente controlados para a maioria das opções de tratamento.
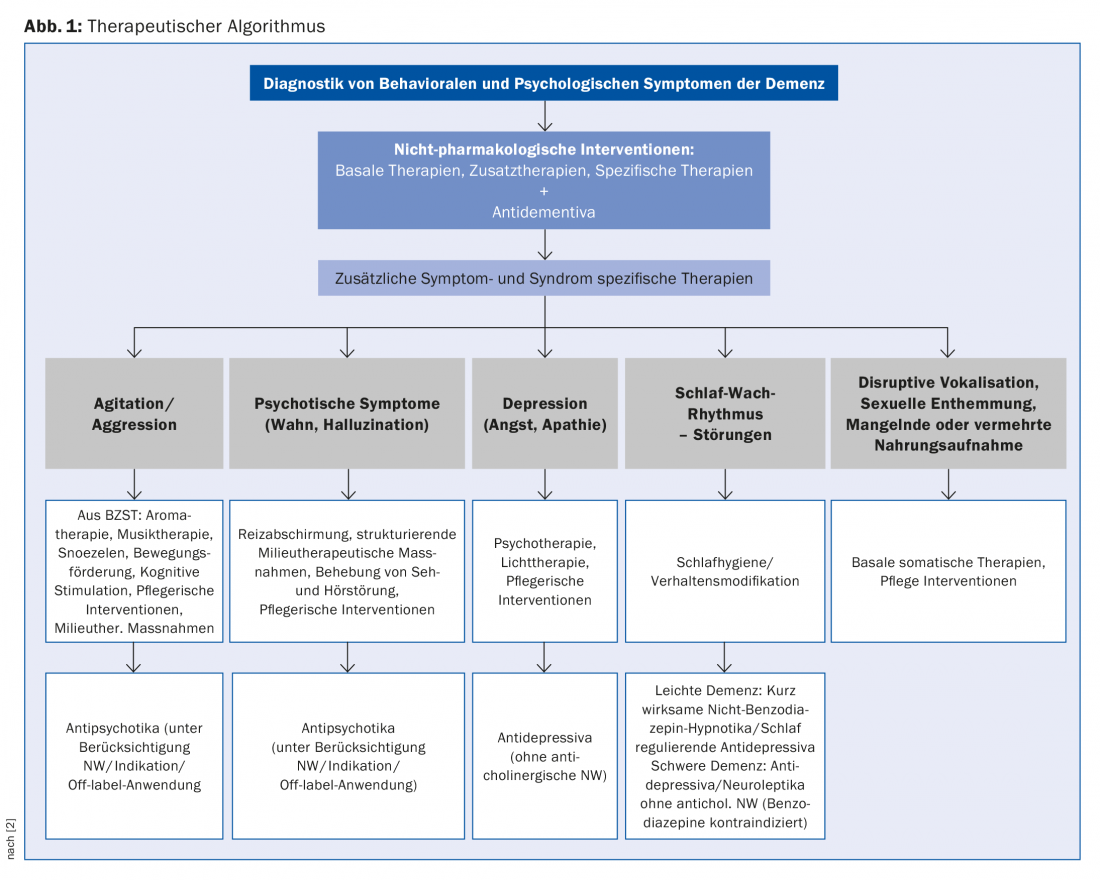
Intervenções de enfermagem e psicossociais como primeira escolha
Uma vez que as intervenções não farmacológicas, ou seja, as intervenções psicossociais, se revelaram muito bem na prática clínica diária, devem estar em primeiro plano de acordo com o orador e são recomendadas como um procedimento de acompanhamento. Estes incluem, por exemplo, terapia de activação, terapia musical, terapia da luz, aromaterapia e actividade física. São particularmente eficazes em agitação, agitação e distúrbios do ritmo sono-vigília.
A gestão comportamental, a revisão estruturada da vida e a terapia cognitivo-comportamental provaram ser métodos psicoterapêuticos eficazes. Um uso combinado de psicoterapia, psicoeducação e apoio prático aos familiares mostra a melhor eficácia. Além disso, para a demência leve a moderada, os programas multicomponentes com intervenções cognitivas-comportamentais são mais bem sucedidos do que as intervenções isoladas.
Terapias farmacológicas
No entanto, especialmente na demência grave, as terapias farmacológicas são frequentemente inevitáveis, sendo crucial aderir a certos princípios (Tab. 1). A seguir, o orador explica os dados para as classes de substâncias individuais:
Medicamentos anti-demência: A maioria dos dados estão disponíveis para o donepezil, com uma melhoria significativa na apatia, depressão, tensão e irritabilidade. A situação dos dados é semelhante para a galantamina e a rivastigmina. A meta-análise mostrou um efeito de tratamento médio na demência de Alzheimer leve a moderada. Memantine mostra efeitos positivos na agitação, agressão, ilusão e alucinação. Os inibidores da colinesterase são particularmente eficazes para a apatia, depressão, tensão e irritabilidade. Neste contexto, existe um estudo de 2009 [3] segundo o qual um tratamento combinado de inibidores de colinesterase e memantine mostra resultados promissores.
Antidepressivos: Existem dois estudos controlados sobre antidepressivos tricíclicos, segundo os quais o principal efeito secundário é uma grave deficiência cognitiva e os efeitos secundários anticolinérgicos são um problema fundamental. Devido a estes efeitos secundários, o uso de antidepressivos tricíclicos não é recomendado. Para os inibidores de recaptação de serotonina, a situação do estudo é mais favorável. Quando adequadamente indicado, pode ser observada uma melhoria na depressão. No entanto, os perfis de efeitos secundários dos medicamentos devem ser tidos em conta.
Antipsicóticos (neurolépticos típicos e atípicos): Estes estão entre os medicamentos mais frequentemente prescritos, mas levam a efeitos secundários graves (sintomas extrapiramidais, sedação, sintomas cardíacos, ortopedia. Desregulamentação, quedas) e aumento das taxas de mortalidade. Um risco acrescido de eventos cerebrovasculares também deve ser notado. Portanto: o tratamento deve ser dado com a dose mais baixa possível, sob vigilância apertada e por um período de tempo limitado. A indicação deve ser revista de seis em seis semanas. O haloperidol só pode ser utilizado sob indicação estrita e em baixas doses no tratamento agudo da agressividade e dos sintomas psicóticos e nas transições para o delírio. Antes de utilizar antipsicóticos, são necessários os seguintes esclarecimentos: História clínica, ECG com intervalo QTc, electrólitos, história familiar (por exemplo, para torsades des pointes), interacções medicamentosas.
Extracto de Ginkgo biloba EGb 761: Estão disponíveis aqui três estudos que demonstram efeitos cognitivos na demência (AD/VaD), efeitos nos sintomas neuropsiquiátricos e efeitos neurotransmissores: Um estudo duplo-cego (GINDEM-NP) de 395 pacientes externos que tiveram demência vascular ou de Alzheimer com BPSD utilizou 240 mg EGb 761 diariamente ou placebo durante um período de 22 semanas [4]. O parâmetro alvo foi o desempenho no Teste Curto da Síndrome (SKT). Houve uma diferença significativa a favor do EGb 761 (p<0,001).

Com GOTADAY e GOT-IT [5,6], foram publicados mais dois estudos randomizados e controlados por placebo em dupla ocultação sobre demência com sintomas neuropsiquiátricos. Tanto para a pontuação total do SKT como para a pontuação composta do NPI, ambos os estudos mostraram um benefício significativo do EGb 761 em comparação com o placebo após 24 semanas (p<0,001). Vários estudos também indicam efeitos neurotransmissores do EGb 761: uma inibição da MAO-A, um aumento sinaptossomal da serotonina e dopamina, e inibição da recaptação de dopamina em concentrações mais elevadas, e da serotonina e noradrenalina em concentrações mais baixas. Além disso, a neurotransmissão noradrenérgica e serotonérgica é reforçada, o que significa um efeito antidepressivo. Um efeito cognitivo é proporcionado pelo reforço da neurotransmissão dopaminérgica, colinérgica e noradrenérgica no córtex pré-frontal.
Existem agora também meta-análises recentes que confirmam uma estabilização ou melhoria da cognição, BPSD, actividades da vida diária e qualidade de vida sob EGb 761 [7,8].
Fonte: Medidays, 5-9 de Setembro de 2016, Zurique
Literatura:
- Steinberg M, et al: Point and 5-year period prevalence of neuropsychiatric symptoms in dementia: the Cache County Study. Int J Geriatr Psiquiatria; 2008: Fev;23(2): 170-7.
- Savaskan E, et al: Recomendações para o diagnóstico e tratamento dos sintomas comportamentais e psicológicos da demência (BPSD). Praxis 2014; 103(3): 135-148.
- Lopez O L, et al.: Efeitos a longo prazo do uso concomitante de memantine com inibição da colinesterase na doença de Alzheimer. J Neurol Neurosurg Psychiatry 2009 Jun; 80(6): 600-607.
- Napryeyenko O, et al.: Grupo de Estudo GINDEM-NP: Extracto especial de Ginkgo biloba em demência com características neuropsiquiátricas. Um ensaio clínico aleatório, controlado por placebo, duplo-cego. Int J Psiquiatria Geriatra. 2011 Nov;26(11):1186-94.
- Ihl R, et al.: Eficácia e segurança de uma formulação única diária de extracto de Ginkgo biloba EGb 761® em demência com características neuropsiquiátricas. Um ensaio controlado aleatorizado. Int J Geriatr Psychiatry 2011; 26(11):1186-1194.
- Herrschaft H, et al: Extracto de Ginkgo biloba EGb 761 em demência com características neuropsiquiátricas: um ensaio aleatório, controlado por placebo para confirmar a eficácia e segurança de uma dose diária de 240 mg. Journal of Psychiatric Research. 2012;46: 713-726.
- Meng-Chan T, et al.: Efficacy and Adverse Effects of Ginkgo Biloba for Cognitive Impairment an Dementia: A Systematic Review and Meta-Analysis. Journal of Alzheimer’s Disease 43 (2015): 589-603.
- Von Gunten A, et al: Eficácia do extracto de Ginkgo biloba EGb 761 em demência com sintomas comportamentais e psicológicos: Uma revisão sistemática. The World Journal of Biological Psychiatry, 2015; Early Online: 1-12.
PRÁTICA DO GP 2016; 11(10): 48-50