As lesões vasculares periféricas, embora raras, estão associadas a grandes desafios. Para além do controlo de hemorragias, a preservação dos membros é o foco principal.
As lesões vasculares periféricas são relativamente raras nas nossas latitudes e são responsáveis por <1% de todos os tratamentos de trauma. Para ferimentos agudos, o foco está no controlo de hemorragias. O trauma vascular contundente é frequentemente acompanhado de lesões concomitantes, de modo que a isquemia periférica pode ser facilmente negligenciada. No entanto, o reconhecimento e tratamento atempado da isquemia é crucial para a sobrevivência e preservação dos membros. A cirurgia aberta utilizando princípios cirúrgicos vasculares ainda está em primeiro plano no tratamento de lesões vasculares periféricas. Os procedimentos endovasculares estão também a tornar-se aqui cada vez mais importantes e são uma alternativa muito boa em casos seleccionados.
Epidemiologia
Dados do Banco Nacional de Dados de Trauma dos EUA de 2002 a 2006 mostram que a lesão vascular periférica está presente em 0,64% de todos os procedimentos de trauma [1]. Em 2/3 dos casos, a extremidade superior é afectada, em 1/3 a extremidade inferior. 4 em cada 5 pacientes são do sexo masculino; a idade média é de 36 anos. As lesões vasculares do membro superior são mais frequentemente devidas a traumatismos cortantes (62,6%), enquanto as lesões vasculares do membro inferior são mais frequentemente devidas a traumatismos contundentes (56,2%). As quatro causas mais comuns de trauma são acidentes de trânsito, seguidos de ferimentos de bala e facadas e quedas de grandes alturas.
A maior taxa de amputação para lesões vasculares dos membros superiores é de 1,3%. No extremo inferior, este é significativamente mais elevado com 7,8%. A mortalidade também mostra uma diferença marcante. Enquanto as lesões vasculares no extremo superior têm uma taxa de mortalidade de 2,2%, esta é de 7,7% no extremo inferior. Os pacientes >65 anos morrem duas vezes mais frequentemente do que o colectivo mais jovem; no entanto, a taxa de amputação é a mesma em ambos os grupos [2].
Num estudo de registo sueco de 1987 a 2005, 50% de todas as lesões vasculares periféricas são iatrogénicas [3]. Dados de Inglaterra parecem confirmar a suposição de que nos nossos círculos, o trauma iatrogénico em particular é principalmente responsável por lesões vasculares periféricas [4]. Os doentes com lesões vasculares iatrogénicas são mais velhos e têm mais comorbilidades. Consequentemente, o risco peri- e pós-operatório também aumenta.
Diagnóstico/procedimento
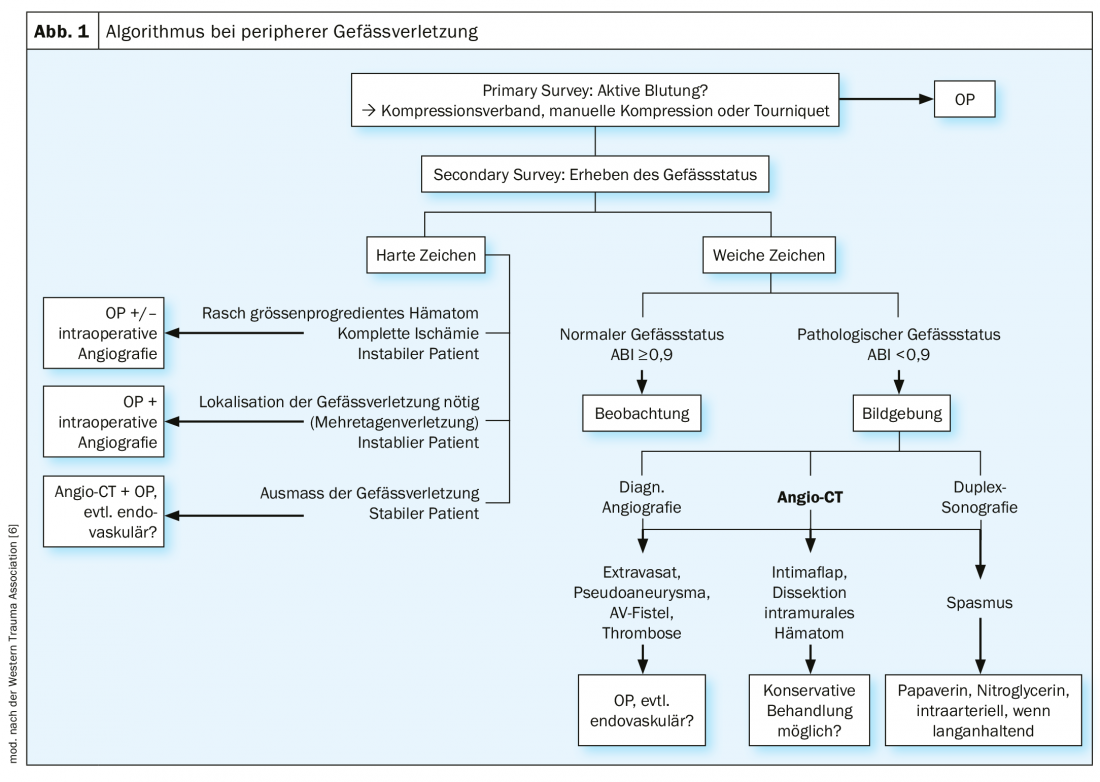
Traumatismo agudo pode ser associado a hemorragia aguda com risco de vida. Aqui, o controlo de hemorragias é a principal prioridade. Se a hemostasia segura não puder ser alcançada através de ligaduras de compressão ou compressão manual, deve ser aplicado um torniquete, se anatomicamente possível. Experiências das guerras do Iraque e do Afeganistão mostram que o dispositivo Tourniquet salva claramente vidas em casos de hemorragia grave de membros sem causar danos relevantes (<2% de lesões nervosas com 2 horas de aplicação permanente do Tourniquet) [5].
O trauma vascular contundente resulta frequentemente de acidentes de viação ou quedas. O foco inicial aqui é o tratamento de lesões concomitantes com risco de vida. Orienta-se para o esquema ATLS. O estatuto de navio limpo deve ser recolhido no Levantamento Secundário. A ausência de pulsos palpáveis, especialmente em pacientes jovens sem choque circulatório ou hipotermia, deve levantar suspeitas. A determinação de um índice ABI também é útil no contexto de emergência, uma vez que pode ser objectivado. Para os valores <0,9, devem ser efectuados esclarecimentos adicionais generosamente. O mais importante é pensar sobre uma possível lesão vascular. No exame clínico, é feita uma distinção entre sinais duros e moles que indicam uma lesão vascular. Os sinais duros são uma hemorragia óbvia, um hematoma de tamanho rápido, um ruído de fluxo ou zumbido sobre o vaso ferido e sinais de isquemia aguda (falta de pulso, palidez, dor, distúrbios sensoriais, défice motor, choque). Os sinais suaves incluem encontrar sangue no local, feridas na extremidade com choque hemorrágico pouco claro, danos nos nervos periféricos existentes, fracturas ou luxações de alto risco (por exemplo, lesão da artéria poplítea na luxação do joelho) e traumatismo na proximidade de uma artéria da extremidade [6].
No cenário do trauma, a tomografia computorizada contrastada é a imagem de eleição . Isto está disponível quase ubíquamente, está facilmente disponível e retrata de forma fiável não só a lesão vascular mas também as lesões concomitantes relevantes. Em alternativa, pode ser realizada uma sonografia duplex ou uma angiografia de diagnóstico. Embora esta última seja invasiva, oferece a possibilidade de intervenção terapêutica directa, dependendo do caso.
Se a hemorragia for óbvia, o paciente pode ser levado para a sala de operações sem mais diagnósticos e desvios, especialmente se o paciente for hemodinamicamente instável. O mesmo se aplica à isquemia completa dos membros, dependendo do caso. Existe então a possibilidade de uma angiografia intra-operatória. A figura 1 mostra um possível algoritmo no procedimento para lesão vascular periférica.
Lesões vasculares agudas
As lesões vasculares agudas danificam o vaso a partir do exterior para dentro. É feita uma distinção entre três graus de severidade. O grau I envolve lesão vascular extraluminal (limitada à adventícia +/-média) e não resulta em hemorragia ou isquemia. Pode resultar num hematoma intramural. A ruptura secundária ou formação de aneurisma pode ocorrer devido a fraqueza das paredes. Uma lesão de grau II abre o lúmen e, consequentemente, leva a uma hemorragia. Também é possível a formação de um pseudoaneurisma ou de uma fístula AV com penetração de veias adicionais. A lesão de grau III corta completamente o vaso e leva a hemorragia e isquemia periférica. Em artérias mais pequenas, a hemorragia pode parar espontaneamente por retracção e encaracolamento da íntima [7].
As lesões arteriais transversais podem normalmente ser suturadas directamente. As lesões no sentido longitudinal do vaso devem ser fechadas com um remendo (veia autóloga ou pericárdio bovino) (risco de estenose iatrogénica com sutura directa). No caso de defeitos arteriais maiores, tais como os causados por ferimentos de bala, o segmento arterial afectado deve ser ressecado até a parede arterial estar de novo intacta. Se for possível uma anastomose directa de ponta a ponta sem tensão, pode ser realizada uma anastomose directa de ponta a ponta. Se o diâmetro da artéria for <8 mm, as extremidades devem ser biseladas. Se não for possível uma sutura sem tensão, deve ser cosido um dispositivo de interposição. A veia safena magna é utilizada principalmente para este fim, uma vez que tem as melhores taxas de abertura a longo prazo e é resistente a infecções [8].
Uma vez que o local cirúrgico está normalmente contaminado pelo trauma penetrante, as próteses plásticas (PTFE, Dacron) só devem ser utilizadas se faltar material venoso do próprio paciente ou se o desajuste do diâmetro for demasiado grande. Alternativamente, estão também disponíveis enxertos biossintéticos.
Lesões vasculares contundentes
As lesões vasculares rombas danificam o vaso de dentro para fora [7]. Análoga à lesão aguda, distinguem-se três graus de severidade. O grau I representa uma aba intimal, que é normalmente assintomática e pode ser tratada de forma conservadora se se fixar ao recipiente no sentido do fluxo. Se se elevar na direcção do fluxo, existe o risco de dissecação. Neste caso, o tratamento aberto ou endovascular deve ser discutido em função da localização. Grau II significa uma lágrima na íntima e nos meios de comunicação, resultando frequentemente na oclusão trombótica da artéria. Numa lesão de grau III, toda a parede da artéria é destruída e a artéria só é mantida unida por uma fina franja adventícia. As lesões de grau II e III implicam ambas isquemia periférica. Uma forma especial de trauma vascular contundente é o estiramento abrupto de uma artéria, tal como ocorre na luxação da articulação do joelho. Isto pode levar a uma ruptura do tubo intimal com oclusão arterial consecutiva. O tratamento cirúrgico das oclusões de longa distância é realizado por meio de um bypass ou enxerto de interposição. A grande veia safena é novamente o material de enxerto de eleição.
Lesões vasculares no membro inferior
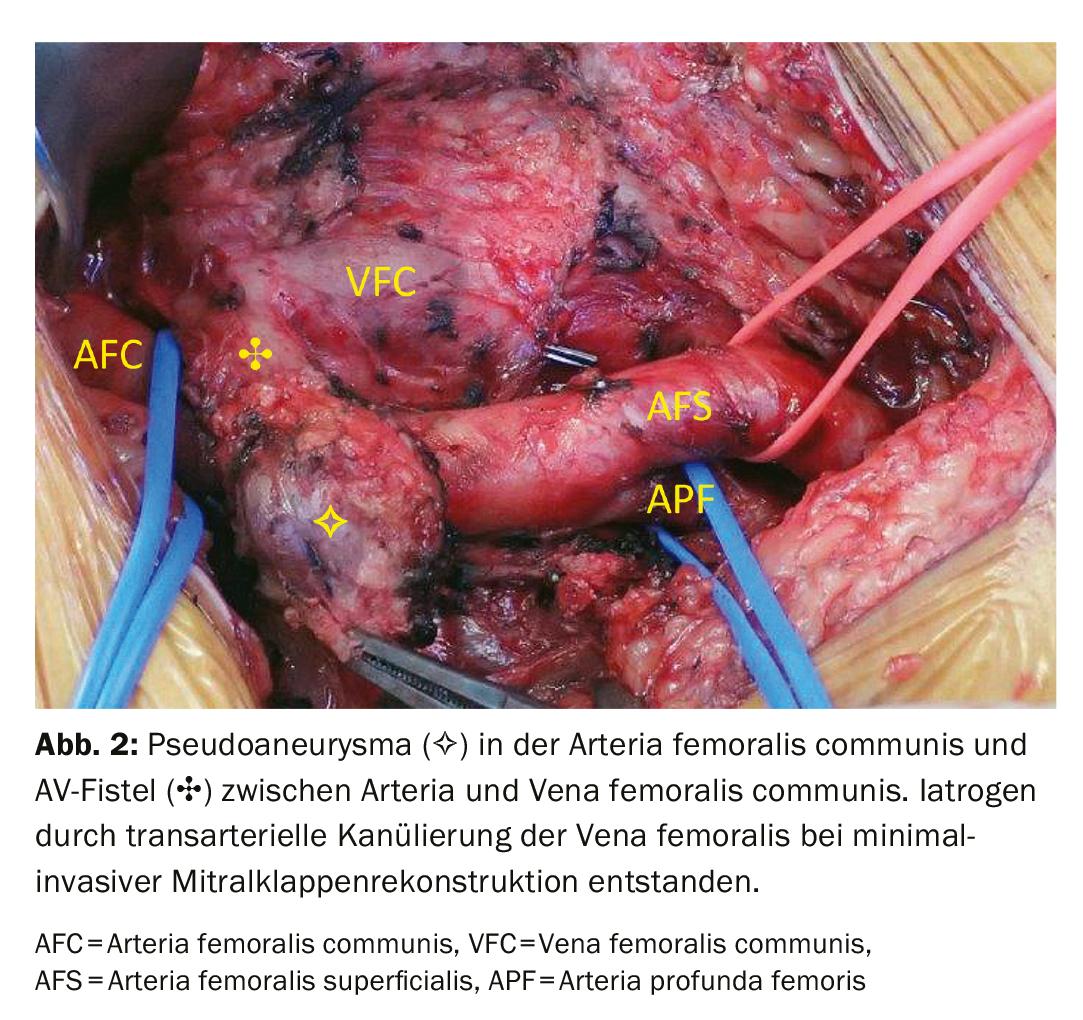
A artéria femoral é, de longe, a mais frequentemente afectada por lesões na nossa cultura. Os traumas iatrogénicos são frequentemente assustadoramente responsáveis por 50-70%. Pseudoaneurismas desenvolvem-se frequentemente, ocasionalmente fístulas AV (Fig. 2-4) . Os pseudoaneurismas podem ser fechados por compressão manual ou por injecção de trombina, dependendo do tamanho e do pescoço do aneurisma. Se não for bem sucedida, a eliminação endovascular usando uma endoprótese ou a reparação aberta usando suturas directas pode ser realizada. Dependendo do local, as fístulas AV podem ser bem tratadas endovascularmente com uma endoprótese. Se a anatomia for desfavorável, só pode ser considerado um tratamento aberto. Os ferimentos de faca ou de bala na região da virilha são tratados com cirurgia aberta. Para controlo de influxo, a artéria ilíaca externa pode ser visualizada e pinçada através de uma pequena abordagem supra-inguinal. A reconstrução da artéria femoris profunda é particularmente importante na virilha, pois o seu sistema colateral pode ser crucial para a perfusão distal da perna. Especialmente em pacientes jovens, a artéria femoral superficial também deve ser reconstruída de forma óptima.
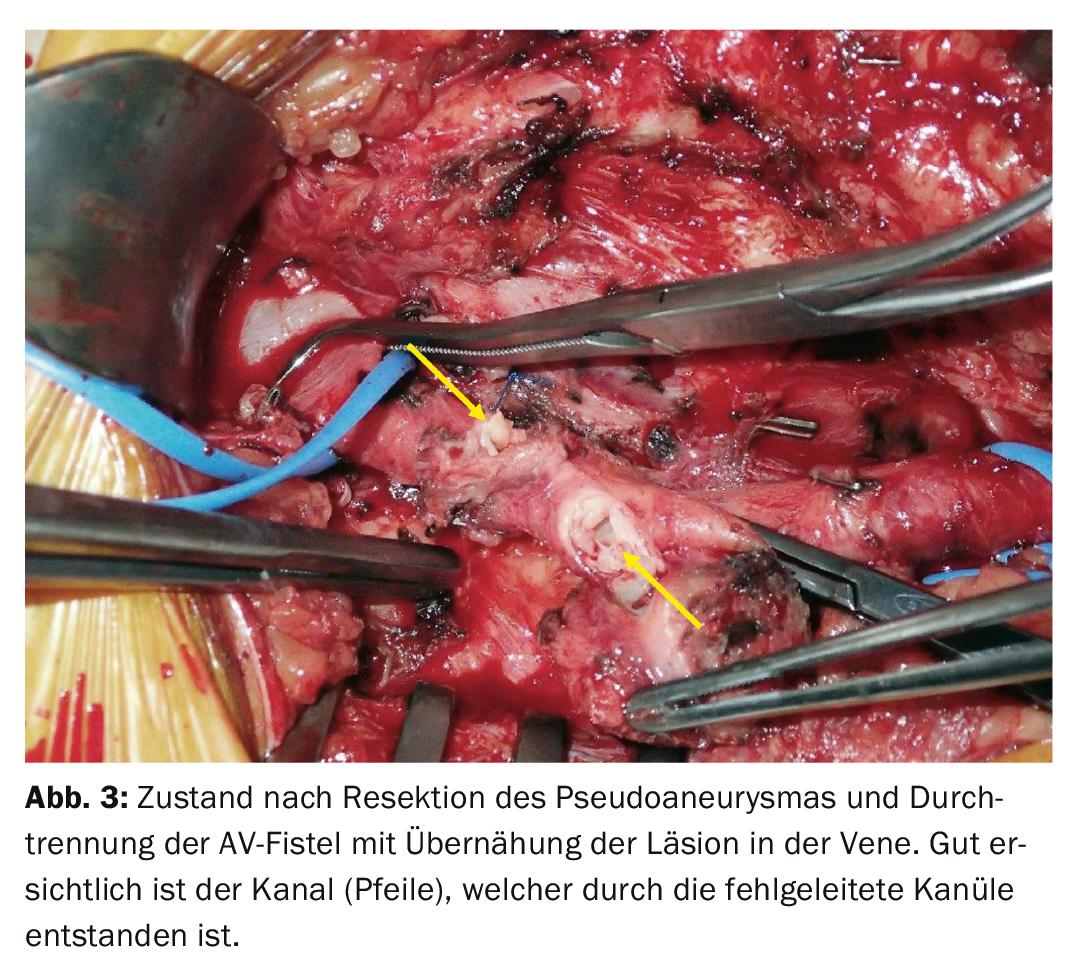
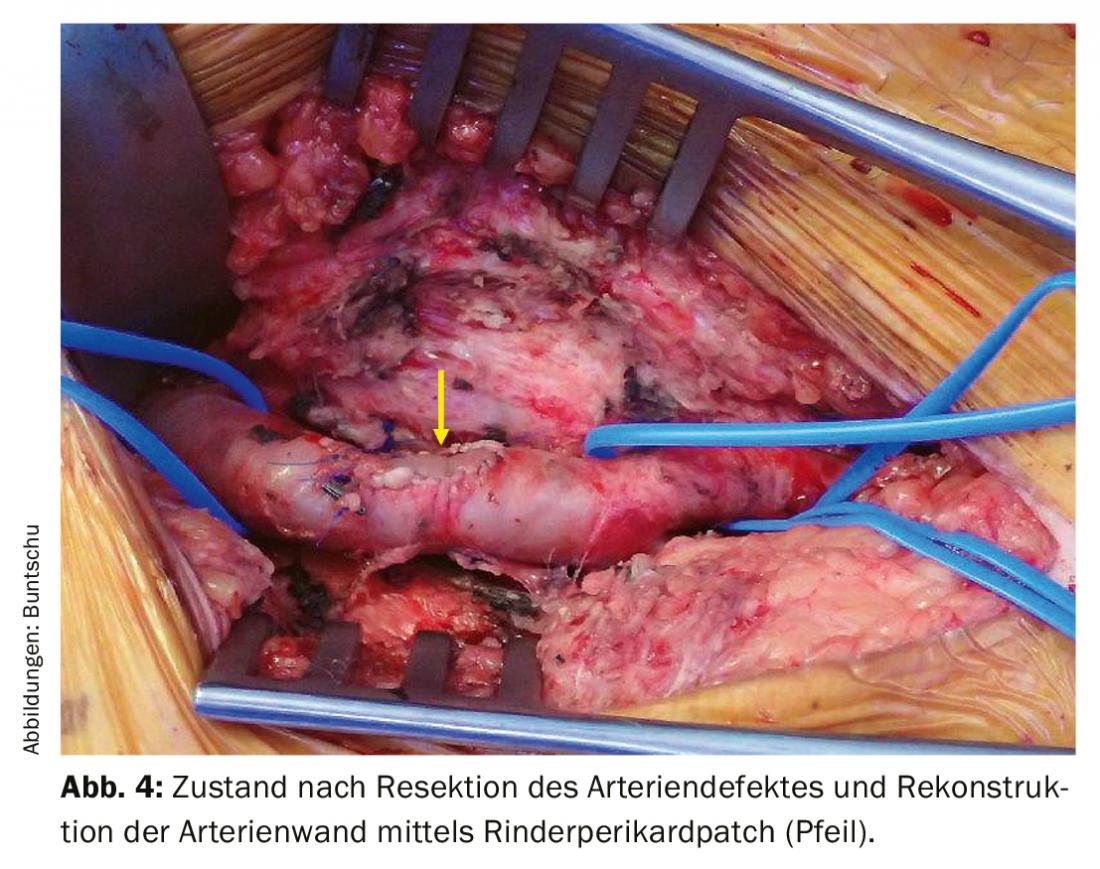
A veia femoral comum deve ser reconstruída sempre que possível para assegurar a saída venosa da perna [9]. Dependendo do defeito, pode ser realizada uma sutura directa ou a inserção de um penso venoso. Só raramente um dispositivo de interposição tem de ser cosido. A veia femoral superficial ou a veia femoral profunda podem ser ligadas se não puderem ser reconstruídas com uma sutura simples. Mas uma das duas deve estar aberta. Lesão nervosa adicional está presente em cerca de 20% dos casos.
A artéria poplítea é a segunda mais frequentemente afectada por lesões. A causa em >70% dos casos é traumatismo rombo, especialmente luxação da articulação do joelho. Após a redução, a restauração rápida da circulação sanguínea é a principal prioridade. Para este fim, é criada uma interposição ou desvio com a veia safena grande ou contralateralmente removida. Um angiograma final confirma o sucesso da operação. As lesões agudas na parte de trás do joelho são raras. O controlo de fluxo pode ser efectuado aqui por meio de um punho de Esmarch aplicado na coxa. Desta forma, qualquer sangramento venoso adicional também pode ser melhor controlado. Análogo à veia femoral comum, a veia poplítea também deve ser reconstruída, se possível. No entanto, a taxa de abertura é significativamente pior do que com a veia femoral comum, de modo que reconstruções complexas estão bastante fora de questão [9]. Na maioria dos casos, as lesões nas artérias da perna inferior estão associadas a fracturas. Uma única artéria tibial lesionada pode ser ligada se as outras duas estiverem abertas para distal no angiograma intra-operatório [10]. As artérias das pernas são reconstruídas cosendo-se num remendo de veias ou criando um bypass de veias poplíteo-crural.
Lesões vasculares no membro superior
As lesões nas artérias subclávia e axilar são raras, mas estão associadas a uma elevada taxa de mortalidade e são difíceis de tratar cirurgicamente por causa da parede óssea protectora. Dependendo do mecanismo do trauma, pode também estar presente um trauma torácico grave. Uma fractura da clavícula com fractura da 1ª e 2ª costelas e hematopneumotórax consecutivo não são então invulgares. O acesso suficiente à artéria subclávia é obtido através de uma longa incisão que continua desde a articulação esternoclavicular através da metade medial da clavícula lateralmente até à fossa de Mohrenheim. A metade medial da clavícula é desprendida das ligações dos músculos esternocleidomastoide, peitoral maior e subclavicular e ressecada. Em alternativa, a clavícula pode ser luxada cranialmente a partir da articulação esternoclavicular. As lesões proximais da artéria subclávia podem também requerer uma esternotomia ou toracotomia. A lesão vascular é tratada de acordo com os princípios já descritos. A veia subclávia/axilar deve ser reconstruída, se simplesmente possível. Deve ser dada especial atenção às lesões do plexo braquial. A clavícula é reconstruída osteosinteticamente no final da operação [11].
A endoprótese endovascular para hemorragia activa, pseudoaneurisma ou formação de fístula AV é uma alternativa superior na artéria subclávia [12]. Mas as condições anatómicas têm de estar correctas. A artéria vertebral e a artéria torácica interna (especialmente se estiver presente um bypass mamário) devem ser preservadas sempre que possível. No braço, a artéria braquial é mais frequentemente afectada por lesões. Também aqui, as lesões iatrogénicas estão a aumentar. Em fracturas supracondilianas do úmero ou deslocamentos do cotovelo, pode ocorrer avulsão intimal com subsequente oclusão do vaso. Para a reconstrução no caso de oclusões de maior extensão, apenas um dispositivo de interposição venosa pode ser considerado.
A lesão de uma única artéria do antebraço não requer necessariamente reconstrução se o fornecimento da mão através da artéria não lesionada for suficiente. Um angiograma intra-operatório pode fornecer informações em caso de dúvida. Como a artéria ulnar fornece frequentemente a mão, é mais importante na reconstrução do que a artéria radial. Análogo às artérias transtibiais, uma lesão deve ser tratada com um remendo. As instalações de bypass são raras.
Resultado
A duração da isquemia determina em grande parte o resultado neuromuscular do membro. Após cinco horas de tempo de isquemia, o risco de danos irreversíveis aumenta continuamente. Se também houver perda de sangue relevante, a tolerância à isquemia é de novo drasticamente reduzida. Já três horas de tempo de isquemia podem levar a um resultado neuromuscular significativamente pior nesta situação. Com a duração da isquemia, os danos de reperfusão após a restauração da circulação sanguínea também aumentam. O inchaço do tecido associado pode eventualmente levar à síndrome do compartimento. A síndrome do compartimento perdido está associada a um triplo aumento da mortalidade e ao dobro da taxa de amputação, razão pela qual o limiar da fasciotomia profiláctica deve ser mantido baixo. Tempo de isquemia >4 horas, ligadura de uma veia condutora, choque hemorrágico com transfusão em massa e lesão arterio-venosa combinada são factores de risco independentes para o desenvolvimento da síndrome compartimental [13].
Decidir quando um membro já não pode ser salvo e deve ser principalmente amputado apresenta a cada cirurgião um dilema. O MESS (Mangled Extremity Severity Severity Score), que tem em conta os danos dos tecidos associados, o grau de isquemia, o grau de choque, bem como a idade do paciente, deve fornecer uma ajuda à tomada de decisões e é avaliado com pontuações diferentes, dependendo da extensão. Na publicação original de 1990, foi atribuído um MESS ≥7 pontos com 100% de probabilidade de amputação [14]. Hoje, 30 anos depois, esta pontuação não parece ser totalmente exacta, pois mesmo um MESS = 8 pode ser associado à preservação de 60% dos membros [15]. No entanto, pouco é relatado sobre a funcionalidade do membro preservado. Em última análise, deve ser uma decisão de equipa entre o traumatologista/cirurgião ortopédico, cirurgião vascular e cirurgião plástico quando um membro não pode ser salvo em primeiro lugar.
Mesmo secundária à reconstrução inicial bem sucedida da embarcação, uma amputação importante pode ser inevitável. Factores prognósticos significativos para isto são danos associados aos tecidos moles, síndrome do compartimento pós-operatório, tempo de isquemia >6 horas, lesão arterial a vários níveis, mecanismo de traumatismo brusco e idade do paciente >55 anos. Choque e lesões adicionais de nervos ou veias não são factores [16].
Um recipiente ferido não tem de ser reconstruído imediatamente em todos os casos. Se o paciente for hemodinamicamente instável e a lesão vascular exigir uma reconstrução extensa, um shunt intravascular pode ser temporariamente inserido no sentido de “controlo de danos”. Após uma estabilização circulatória adequada, a reconstrução é secundária. Outras indicações de shunt podem incluir reparação cirúrgica urgente de lesões associadas, lesão simultânea de múltiplos sistemas vasculares no corpo, ou avaliação da preservação dos membros em isquemia prolongada [17].
Mensagens Take-Home
- As lesões vasculares periféricas são raras e cada vez mais frequentemente iatrogénicas no nosso país.
- O trauma vascular contundente está associado a um risco mais elevado de lesões concomitantes e danos associados aos tecidos, a taxa de amputação é mais elevada
- O limiar para fasciotomia profilática após isquemia prolongada dos membros deve ser mantido baixo
- A veia safena magna é o enxerto mais importante no tratamento das lesões vasculares periféricas
- Os implantes de stents endovasculares são uma boa alternativa à cirurgia em casos seleccionados
Literatura:
- Tan T-W, et al: resultado dos membros e mortalidade nas lesões arteriais dos membros inferiores e superiores: uma comparação utilizando o National Trauma Data Bank. Vasc Endovascular Surg. 2011; 45 (7): 592-597.
- Barmparas G, et al: Pediatric vs trauma vascular adulto: a National Trauma Databank review. J Pediatr Surg. 2010; 45: 1404-1412.
- Rudstrom H, et al: Les lesões vasculares iatrogénicas na Suécia. Um estudo a nível nacional 1987-2005. Eur J Vasc Endovasc Surg. 2008; 35: 131-138.
- De’Ath HD, Galland RB: Trauma vascular iatrogénico e não iatrogénico num hospital geral distrital: uma revisão de 21 anos. Mundo J Surg. 2010; 34(10): 2363-2367
- Kragh JF Jr, et al: Sobrevivência com utilização de torniquete de emergência para parar a hemorragia em traumas graves de membros. Ann Surg. 2009; 249: 1-7.
- Feliciano DV, et al: Avaliação e gestão das lesões vasculares periféricas. Parte 1: Associação Traumatológica Ocidental / decisões críticas em trauma. J Trauma. 2011; 70(6): 1551-1556.
- Vollmar J: Cirurgia reconstrutiva das artérias. 4ª edição Thieme.1996: 70-95.
- Feliciano DV: Armadilhas na gestão de lesões vasculares periféricas. Trauma Surgimento Acute Care Open. 2017; 2: 1-8.
- Kuralay E, et al: Uma abordagem quantitativa à reparação das veias das extremidades inferiores. J Vasc Surg. 2002; 36(6): 1213-1218.
- Burkhardt GE, et al: Resultados da reparação selectiva da artéria tibial após lesões relacionadas com as extremidades do combate. J Vasc Surg. 2010; 52(1): 91-96.
- Demetriades D, et al: Les Lesões Penetrantes aos Vasos Subclávios e Axilares. J Am Coll Surg. 1999; 188(3): 290-295.
- DuBose JJ, et al: Endovascular management of axillo-subclavian arterial injury: a review of published experience. Lesão. 2012; 43(11): 1785-1792.
- Ritenour AE, et al: Complicações após revisão da fasciotomia e libertação retardada do compartimento em pacientes em combate. J Trauma. 2008; 64: S153-S162.
- Johansen K, et al: Critérios Objectivos Amputação Prevista com Precisão após trauma de extremidade inferior. J Trauma. 1990; 30(5): 568-572.
- Loja MN, et al: The Mangled Extremity Score and amputation: Time for a revision. J Trauma Acute Care Surg. 2017; 82(3): 518-523.
- Perkins ZB, et al: Meta-análise de factores prognósticos para amputação após reparação cirúrgica de trauma vascular de extremidades inferiores. Br J Surg. 2015; 102(5): 436-450.
- Gifford SM, et al: Effect of temporary shunting on extremity vascular injury: an outcome analysis from the Global War on Terror vascular injury initiative. J Vasc Surg. 2009; 50: 549-555.
CARDIOVASC 2019; 18(6): 6-10