Análogo à directriz S3 do DKG 2014, as recomendações podem ser feitas dependendo da fase. Fase I: Aqui, só a excisão mesorectal total (TME) é padrão. Etapas II e III: A rádio(quimioterapia) pré-operatória é padrão no tratamento do cancro rectal localmente avançado. Esta terapia reduz para metade a taxa de recidiva local, independentemente do procedimento cirúrgico. Se a terapia a longo prazo for planeada como radiochemoterapia, a quimioterapia deve ser baseada em 5-FU. A radiochemoterapia a longo prazo leva ao downsizing e downstaging, permitindo assim uma melhor operacionalidade.
No tratamento multimodal do cancro rectal, a radiochemoterapia/radioterapia a curto prazo é parte integrante das fases II e III. Nas últimas décadas, tem havido uma mudança de tratamento adjuvante para neoadjuvante devido a uma minimização dos efeitos secundários e das taxas de recorrência local.
Classificação
A definição internacional é a seguinte: Os tumores localizados a 16 cm ou menos da linha anocutânea, tal como medidos com o endoscópio rígido, são classificados como carcinomas rectos. Está dividido em terço inferior: 0-6 cm, terço médio: 6-12 cm e terço superior 12-16 cm.
Factores de risco
A obesidade, a falta de exercício e o tabagismo são considerados factores de risco para o desenvolvimento do cancro rectal. Há também provas de que as dietas com baixo teor de fibras e alto teor de gordura aumentam a incidência de cancro rectal. Medidas dietéticas específicas não podem ser recomendadas até à data [1,2].
Qualquer adenoma confirmado histologicamente aumenta o risco de cancro colorrectal, especialmente múltiplos (≥3) adenomas ou adenomas grandes (>1 cm) adenomas.
Os parentes de primeiro grau com cancro colorrectal são também um factor de risco. Neste caso, os familiares devem ter um rastreio do cancro colorrectal dez anos antes do doente índice.
A colite ulcerativa leva a uma maior probabilidade de desenvolver cancro colorrectal em comparação com a população normal. As recomendações correspondentes para diagnóstico e terapia estão disponíveis numa directriz S3 [3].
Rastreio do cancro do intestino
O rastreio do cancro do intestino é geralmente recomendado a partir dos 50 anos de idade. A colonoscopia completa tem a maior sensibilidade e especificidade para encontrar carcinomas e adenomas, pelo que deve ser utilizada como um procedimento padrão [3]. Não há limites de idade superiores claros [4]. As doenças concomitantes também devem ser tidas em conta [5].
Diagnósticos
A ressonância magnética e a endosonografia são consideradas os diagnósticos por imagem de escolha para avaliar o estado nodal pré-operatório e a extensão do tumor primário. Um problema fundamental é o potencial “excesso de estadias” no diagnóstico pré-operatório, especialmente quando se avalia o estado nodal. Uma possível metástase é clarificada por meio de imagens transversais. A confirmação histológica é feita por biópsia durante a rectoscopia.
Conceitos terapêuticos
A terapia multimodal do cancro rectal é interdisciplinar. A localização do tumor tem uma influência. A terapia do carcinoma rectal nos terços inferior e médio é largamente normalizada [3], enquanto a terapia do carcinoma rectal no terço superior é a mesma que a do carcinoma rectal nos terços médio e inferior ou também análoga ao carcinoma do cólon [3]. Este último é apoiado pelos resultados do ensaio TME, que não tinha mostrado nenhum benefício significativo da radioterapia no terço superior (10-15 cm de anocutâneo) em comparação com a cirurgia isolada [6]. O estudo alemão CAO/ARO/AIO-94, por outro lado, não mostrou diferenças em relação à taxa de recorrência local nos respectivos terços, de modo que, analogamente, o tratamento de todos os carcinomas rectais seria o mesmo [7].
Rádio/radiochemoterapia neoadjuvante
A indicação para radioterapia deve ser dada a partir da fase pré-operatória uT3 ou de qualquer fase N+ (UICC fase II e III). Em princípio, recomenda-se a radiochemoterapia neoadjuvante , possivelmente apenas radiação a curto prazo, para cada paciente nesta situação [3]. Uma análise Cochrane publicada em 2011, que incluiu 9410 pacientes e doze ensaios aleatórios, mostrou uma redução de 50% no risco relativo de recorrência local com radioterapia neoadjuvante a curto prazo e também com radiochemoterapia neoadjuvante em comparação com a excisão total mesorectal (TME) apenas nas fases II e III de acordo com a UICC.
[8].
Irradiação a curto prazo vs. irradiação a longo prazo
O regime de curto prazo 5× 5 Gy não leva à contracção do tumor. A toxicidade tardia tende a ser aumentada em comparação com a cirurgia isolada ou o tratamento a longo prazo. A operação é realizada após radioterapia de curta duração, uma semana após a conclusão da radioterapia. Esta opção de tratamento encurta assim o intervalo de pré-tratamento. No caso de quimioterapia intensiva planeada, por exemplo, na presença de metástases linfonodais extensas ou metástases distantes, este conceito não conduz, portanto, a um atraso na terapia sistémica [3]. A radioterapia de curto prazo também pode ser considerada se não for desejada ou necessária uma redução, por exemplo, no caso de tumores T3 N0 que podem ser operados no poço [3,9,10].
Um estudo polaco tinha mostrado uma resposta significativamente melhor com tratamento a longo prazo na comparação entre irradiação pré-operatória a longo prazo e irradiação a curto prazo, tanto em termos de downstaging e downsizing como em termos de preservação de esfíncteres e ressecção R0 [11].
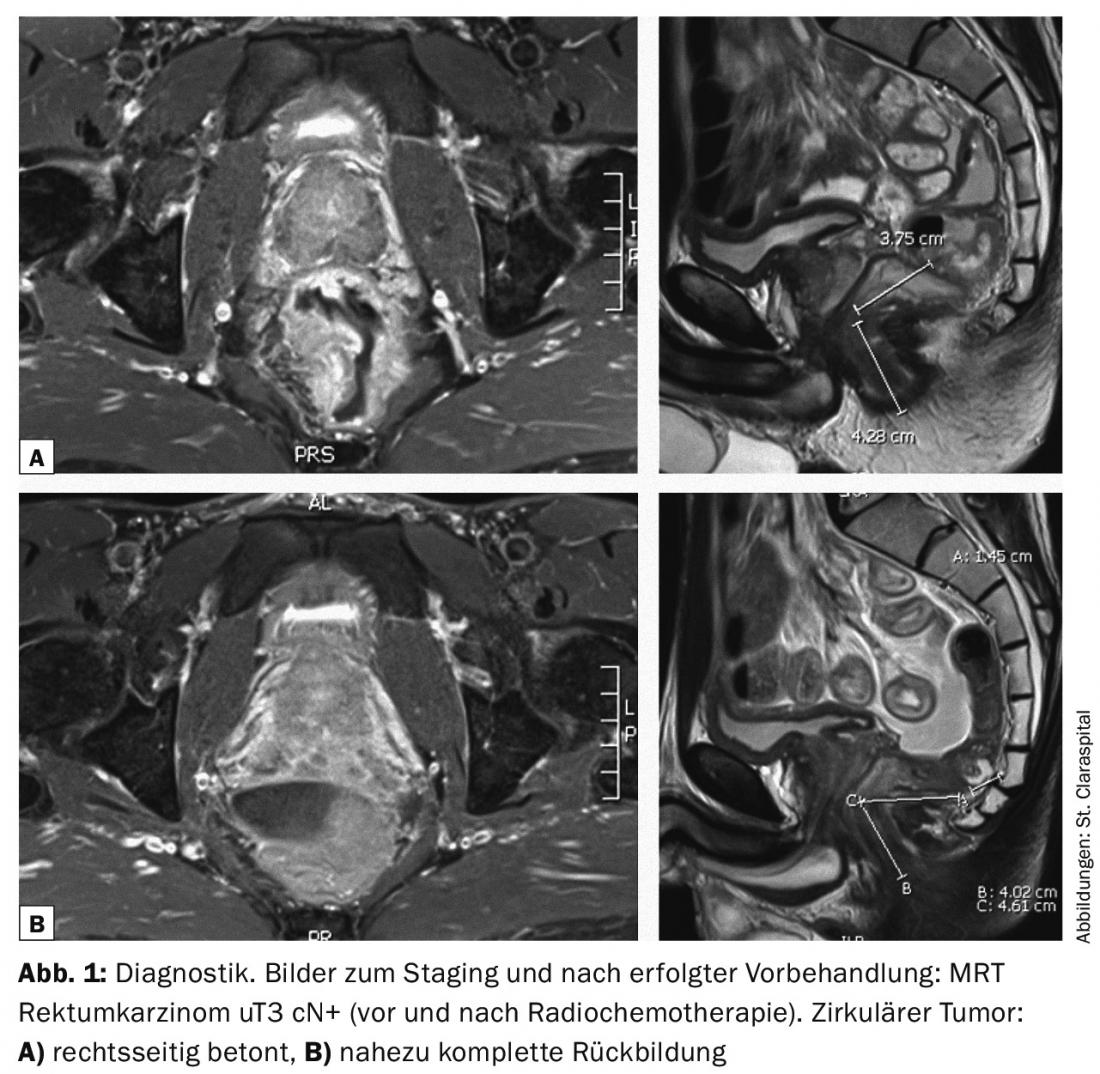
A radiochemoterapia pré-operatória de longa duração durante cinco a cinco semanas e meia visa assim reduzir o tumor (Fig. 1 e 2 ) e assim melhorar a operabilidade; no caso de tumores rectos profundos, visa também a preservação do esfíncter [3]. A operação é então realizada aqui, com intervalos de seis a oito semanas. Intervalos mais longos após o tratamento pré-operatório também parecem razoáveis.

A radiochemoterapia neoadjuvante deve ser 5-FU
ser baseado [3]. Dois grandes ensaios investigaram o benefício adicional da quimioterapia à radioterapia neoadjuvante, ambos com 5-FU. Estudos recentes combinaram capecitabina com oxaliplatina e/ou irinotecan e não mostraram nenhum benefício adicional com o aumento da toxicidade [12–14].
Rádio/radiochemoterapia adjuvante
A radiochemoterapia pós-operatória , que tem sido recomendada há muitos anos, mostra uma toxicidade mais elevada e uma eficácia menor em comparação com os métodos pré-operatórios [15]. Normalmente só é considerado se for detectada uma fase mais elevada do tumor pela cirurgia primária, depois com a indicação de quimioterapia por radiação [3].
A radiação pós-operatória por si só reduz a taxa de recorrência local mas não tem qualquer efeito na sobrevivência global [16].
Só a quimioterapia pós-operatória, em caso de contra-indicações à radiação (por exemplo, radiação anterior da próstata ou no caso de radiação st.n. de tumores ginecológicos), também reduz o risco de recidiva, mas é inferior à radiochemoterapia combinada pós-operatória [17].
Volume alvo e dosagem
A posição de irradiação na posição prona oferece frequentemente vantagens sobre a posição de irradiação na posição supina devido a uma melhor protecção do intestino delgado na “ventroposição”/mudança do intestino delgado para o recesso da tábua perfurada (Fig. 3). Também se deve ter o cuidado de assegurar que a bexiga está bem cheia, pois isto também pode permitir que o intestino delgado seja movimentado cranialmente.

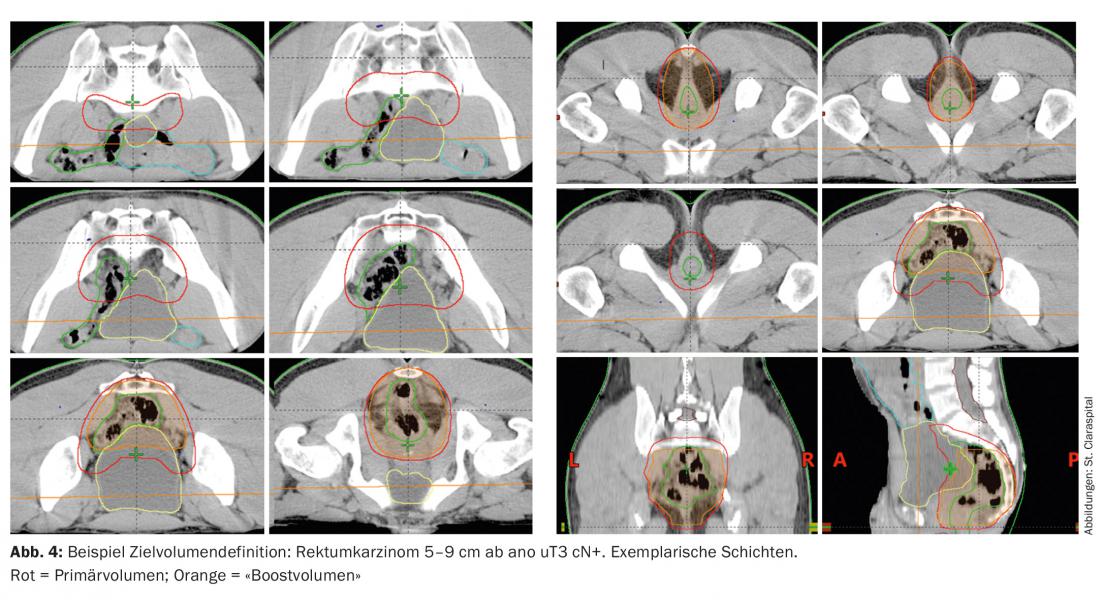
O volume alvo inclui todo o tumor incluindo o mesorectum com os gânglios linfáticos pré-sacrais e ilíacos (definição do volume alvo Fig. 4). No caso de tumores do recto superior e médio, o esfíncter deve ser deixado de fora para evitar insuficiências pós-terapêuticas e incontinência [3]. No caso de tumores profundos e infiltração da pele, deve ser considerada a irradiação dos gânglios linfáticos inguinais, pois neste caso a infiltração dos gânglios linfáticos pode ocorrer na região inguinal.
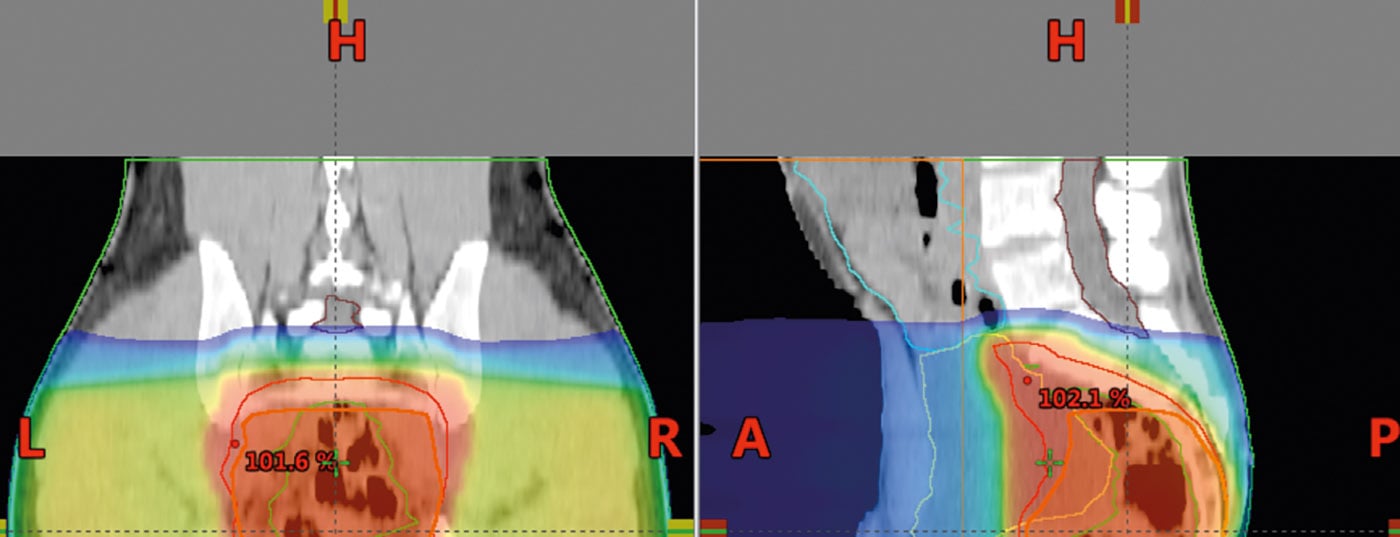
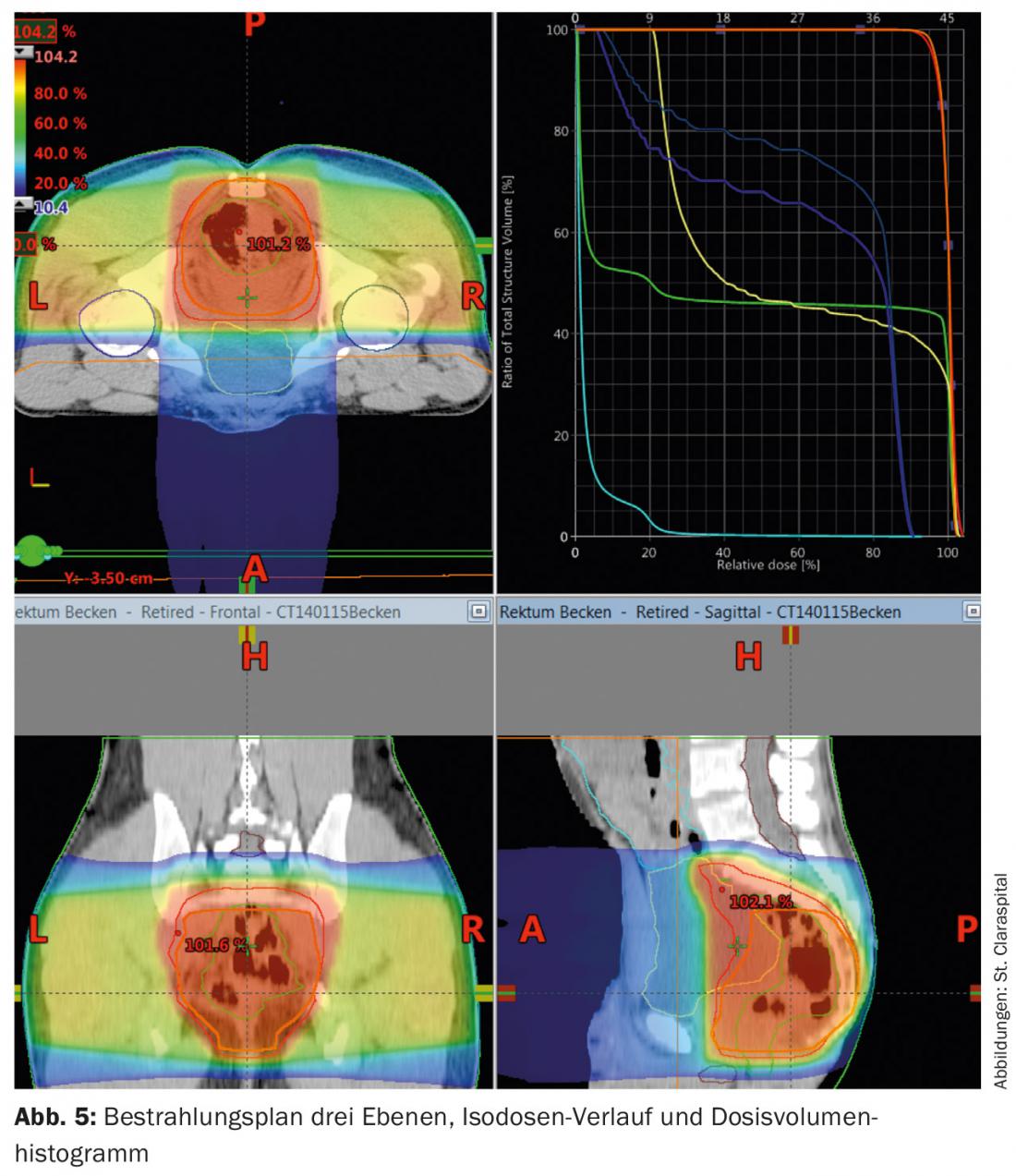
A tomografia computorizada é utilizada para o planeamento da radiação. Estes são utilizados para calcular a dose e para definir a área a irradiar (“definição do volume alvo”). A dose para irradiação a longo prazo é de 45-50,4 Gy com doses individuais de 1,8 Gy, postoperativamente também 45-50,4 Gy (Fig. 5) . Um “conceito de impulso” e a omissão de estruturas de risco após 45 Gy oferecem a possibilidade de reduzir a toxicidade.
A radioterapia modulada por intensidade (IMRT) pode ser capaz de reduzir a toxicidade para o intestino delgado ou outras estruturas e órgãos de alto risco em comparação com a técnica de 3 campos e deve ser utilizada nesta situação [18,19].
Operação
Para o cancro rectal médio e distal, a TME (microresecção endoscópica transanal) é recomendada como uma operação radical [3]. Isto reduz a taxa de recidiva em comparação com outros procedimentos cirúrgicos não-radicais [20,21]. A TME parcial com distância de segurança distal suficiente de 5 cm é uma opção para carcinomas do terço superior devido à morbilidade inferior (consenso da OMPE 2011) [3]. Recentemente, o TEM também foi avaliado em pequenos tumores na fase T1-2 N0 [22,23].
Quimioterapia adjuvante
No pós-operatório, a recomendação para a quimioterapia deve seguir a fase pré-operatória [3]. Esta recomendação é apoiada pelo ensaio alemão CAO/ARO/AIO-94 e pelo ensaio EORTC 22921, que mostrou um benefício de sobrevivência de 6% absoluto e 4% para uma sobrevivência sem progressão [15]. Um ensaio holandês fase III está actualmente a investigar a quimioterapia adjuvante com capecitabina vs. observação após 5× 5 radiação e cirurgia de curto prazo Gy. Os regimes de quimioterapia mais intensivos, por exemplo, combinação com oxaliplatina, ainda estão a ser avaliados.
Efeitos secundários
Estes ocorrem localmente durante a irradiação: Diarreia, obstipação, queixas proctíticas em doses de 20-30 Gy e superiores, disúria, hemorragia, descarga de mucosas e, no caso de tumores profundos, epiteliólise e, raramente durante um período de tempo mais longo, incontinência e impotência, para além de aderências e fibrose de outros órgãos, bem como diminuição do equilíbrio hormonal (especialmente do estrogénio nas mulheres). A taxa de risco para toxicidade de grau III (CTC) é de 3-11% quando se utilizam técnicas modernas de radioterapia. Em combinação com a quimioterapia, pode também haver efeitos secundários sistémicos, tais como alterações no hemograma e um aumento da taxa de infecção, reacções alérgicas, náuseas e vómitos. Muitos dos sintomas podem ser aliviados com medicamentos anti-nausea/vómitos, anti-diarreia e de cuidado da pele.
Literatura:
- Ning Y, Wang L, Giovannucci EL: Uma análise quantitativa do índice de massa corporal e cancro colorrectal: resultados de 56 estudos observacionais. Obes Rev 2010; 11(1): 19-30.
- Austin GL, et al: O consumo moderado de álcool protege contra adenomas colorrectais em fumadores. Dig Dis Sci 2008; 53(1): 116-122.
- Directriz DKG S3: www.krebsgesellschaft.de/leitlinien-onkologie.de, versão Agosto 2014.
- Pox CP, et al: Eficácia de um Programa Nacional de Rastreio Colonoscópico para o Cancro Colorrectal. Gastroenterologia 2012.
- Whitlock EP, et al: Screening for colorectal cancer: uma revisão sistemática direccionada e actualizada para a U.S. Preventive Services Task Force. Ann Intern Med 2008; 149(9): 638-658.
- Peeters KC, et al.: O ensaio TME após um seguimento mediano de 6 anos: maior controlo local mas nenhum benefício de sobrevivência em doentes irradiados com carcinoma rectal ressecável. Ann Surg 2007; 246(5): 693-701.
- Sauer R, et al: Quimioterapia pré-operatória versus quimioradioterapia pós-operatória para cancro rectal localmente avançado: resultados do ensaio alemão CAO/ARO/AIO-94 fase III aleatório após um seguimento mediano de 11 anos. J Clin Oncol 2012; 30: 1926-1933.
- Fleming FJ, Påhlman L, Monson JR: Terapia neoadjuvante no cancro rectal. Dis Colon Rectum 2011 Jul; 54(7): 901-912.
- Junginger T, et al.: [Carcinoma rectal: é realizada demasiada terapia neoadjuvante? Propostas para uma indicação mais selectiva baseada na ressonância magnética]. Zentralbl Chir 2006; 131(4): 275-284.
- Smith N, Brown G: Encenação pré-operatória do cancro rectal. Acta Oncol 2008; 47(1): 20-31.
- Bujko K, et al: Sphincter preservation following preoperative radiotherapy for rectal cancer: report of a randomised trial comparing short-term radiotherapy vs. conventionally fractionated radiochemotherapy.Radiother Oncol 2004; 72(1): 15-24.
- Bosset JF, et al: Quimioterapia com radioterapia pré-operatória em cancro rectal. N Engl J Med 2006; 355(11): 1114-1123.
- Gerard JP, et al: Radioterapia pré-operatória com ou sem fluorouracil e leucovorin em cancros T3-4 rectal: resultados de FFCD 9203. J Clin Oncol 2006; 24(28): 4620-4625.
- Rödel C, Sauer R: Integração de novos agentes no tratamento da modalidade combinada para pacientes com cancro rectal. Strahlenther Onkol 2007; 183(5): 227-235.
- Sauer R, et al: Quimioterapia pré-operatória versus quimioradioterapia pós-operatória para o cancro rectal. N Engl J Med 2004; 351(17): 1731-1740.
- Rödel C, Sauer R: Radioterapia e radiochemoterapia simultânea para o cancro rectal. Surg Oncol 2004; 13(2-3): 93-101.
- Conferência de consenso do NIH. Terapia adjuvante para doentes com cancro do cólon e rectal. Jama 1990; 264(11): 1444-1450.
- Parekh A, et al: Toxicidade gastrointestinal aguda e resposta tumoral com radioterapia pré-operatória de intensidade modulada para cancro rectal. Gastrointest Cancer Res 2013 Set; 6(5-6): 137-143.
- Engels B, et al: Radioterapia pré-operatória de intensidade modulada e guiada por imagem com um impulso simultâneo integrado no cancro rectal localmente avançado: relatório sobre toxicidade e resultados tardios. Radiother Oncol 2014 Jan; 110(1): 155-159.
- Brown CJ, Fenech DS, McLeod RS: Técnicas reconstrutivas após ressecção rectal para cancro rectal. Cochrane Database Syst Rev 2008; (2): CD006040.
- Fazio VW, et al: Um ensaio multicêntrico randomizado para comparar resultados funcionais a longo prazo, qualidade de vida, e complicações de procedimentos cirúrgicos para cancros rectos baixos. Ann Surg 2007; 246(3): 481-488; discussão 488-490.
- Moore JS, et al: A microcirurgia transanal endoscópica é mais eficaz do que a tradicional excisão transanal para ressecção de massas rectas. Dis Colon Rectum 2008; 51(7): 1026-1030; discussão 1030-1031.
- Kuhry E, et al: Resultados a longo prazo da ressecção laparoscópica do cancro colorrectal. Cochrane Database Syst Rev 2008; (2): CD003432.
InFo ONCOLOGy & HaEMATOLOGy 2015; 3(8): 16-19