As infecções do tracto respiratório superior são um motivo frequente de consulta nas práticas dos médicos de clínica geral. Embora a recomendação de não prescrever antibióticos para infecções respiratórias superiores não complicadas tenha passado a fazer parte da lista dos 5 primeiros da medicina geral ambulatória interna, estas continuam a ser uma das razões mais comuns para prescrever um antibiótico. Isto também pode estar relacionado com a falta de uma definição rigorosa de quando uma infecção do tracto respiratório superior é “sem complicações” e quando uma doença “complicada” é suspeita e deve ser tratada com antibióticos.
As infecções do tracto respiratório superior são um motivo frequente de consulta nas práticas dos médicos de clínica geral. Embora a recomendação de não prescrever antibióticos para infecções respiratórias superiores não complicadas tenha passado a fazer parte da lista dos 5 primeiros da medicina geral ambulatória interna, estas continuam a ser uma das razões mais comuns para prescrever um antibiótico. Entre outras coisas, isto poderia também estar relacionado com a falta de uma definição rigorosa de quando uma infecção do tracto respiratório superior é “sem complicações” e quando uma doença “complicada” é suspeita e deve ser tratada com antibióticos – em contraste com as infecções do tracto urinário, por exemplo.
A dor aguda de garganta é o sintoma principal mais comum da tonsilofaringite aguda. Os sintomas que acompanham podem incluir febre, dores de membros, dores de cabeça, frio, tosse, dificuldade em engolir, dor abdominal, náuseas e vómitos.
Trata-se geralmente de uma infecção auto-limitada causada por vários agentes patogénicos virais, dos quais gostaríamos de mencionar aqui especificamente o vírus Ebstein-Barr (EBV). Os agentes patogénicos bacterianos mais comuns incluem β- estreptococos hemolíticos dos grupos A (Strep A), C e G, bem como Fusobactérias e Mycoplasma. Embora os primeiros sejam mais frequentemente detectados, uma vez que estão disponíveis testes rápidos apropriados, é provável que o papel das Fusobactérias seja subestimado, uma vez que requerem meios de cultura especiais, que raramente são solicitados. Num estudo dos EUA, as fusobactérias eram mesmo o agente patogénico mais comum [1]. Não é raro que vários germes sejam detectados, embora nem sempre seja claro que germes estão a causar os sintomas e que estão meramente a colonizar a flora oral.
Também são possíveis agentes patogénicos de transmissão sexual, tais como o vírus da imunodeficiência humana (VIH), a clamídia e os gonococos. Em crianças pequenas, o diagnóstico diferencial é alargado para incluir patogénios específicos e quadros clínicos (por exemplo, epiglote, causada pelo patogéneo H. influen-zae), que não serão discutidos em pormenor neste artigo.
Se o curso for prolongado, as causas não infecciosas também devem ser consideradas: Doença do refluxo gastro-esofágico, irritação física ou química (por exemplo, do uso do tabaco, ronco ou toxicidade das drogas, especialmente inibidores da ECA e agentes quimioterápicos) e doenças inflamatórias (por exemplo, doença de Kawasaki e outras vasculites), doenças endocrinológicas (por exemplo, tiroidite aguda), bem como neoplasias na faringe oral.
Complicações
As complicações de amigdalofaringite aguda são, felizmente, muito raras. Pode ser feita uma distinção entre complicações imunológicas e supurativas:
As complicações imunológicas incluem febre reumática aguda, glomerulonefrite pós-infecciosa aguda, escarlatina e síndrome de choque tóxico estreptococócico. As complicações imunológicas são causadas por certas estirpes de Strep A e afectam principalmente as crianças. A febre reumática aguda é muito rara, com uma incidência anual de <2/100.000 nos países industrializados desenvolvidos. A escarlatina e a glomerulonefrite pós-infecciosa são mais comuns mas geralmente auto-limitantes.
As complicações supurativas incluem, por um lado, doenças localmente invasivas que vão desde a peritonsilite (celulite peritonsilar) e abcesso peritonsilar até à tromboflebite da veia iugular (síndrome de Lemierre) e fascite necrosante, e, por outro lado, a otite média e sinusite. Embora estes últimos sejam mais comuns, representam entidades clínicas separadas que não desejamos discutir aqui em pormenor. O abscesso peritonsilar ocorre principalmente em adultos jovens, com uma incidência anual de até 160/100.000, e afecta 0,2 a 0,5% dos doentes com tonsilofaringite aguda [2]. As complicações supurativas mostram um espectro de agentes patogénicos semelhante ao das amigdalofaringite não complicadas, com Fusobactérias também a ultrapassar os estreptococos aqui [3]. Os agentes patogénicos virais, especialmente o EBV, também podem causar complicações supurativas.
Diagnóstico
Clínica
O diagnóstico de tonsilofaringite aguda é clínico. Embora a etiologia não possa ser determinada apenas com base na história e clínica, parece importante registar as indicações correspondentes e incluí-las nas considerações de diagnóstico diferencial (Quadro 1).
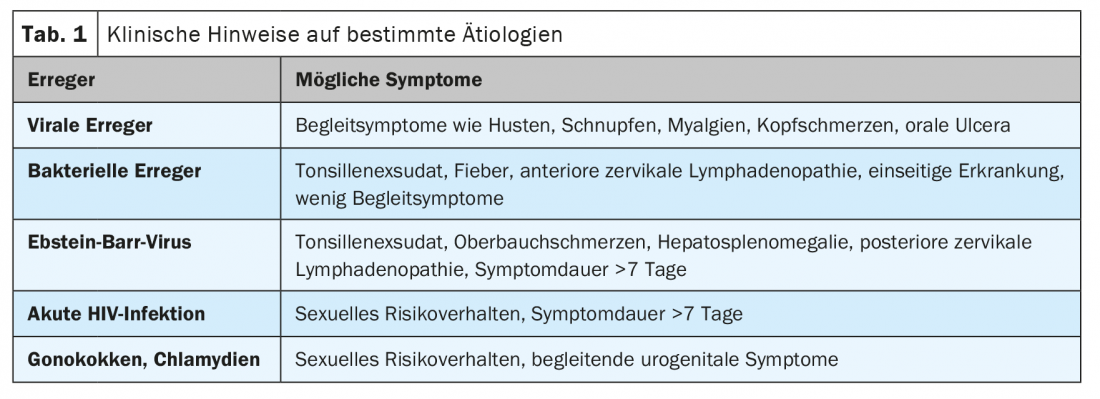
Na história médica, os sintomas que a acompanham, sintomas de possíveis complicações já manifestadas e com risco de vida, bem como factores de risco, em particular o abuso de nicotina e comportamentos sexuais de risco, devem ser questionados. (Tab. 2). O exame físico deve pelo menos incluir um estado local (inspecção da boca e da garganta, palpação dos tecidos moles do pescoço) a fim de detectar complicações manifestas. (Tab. 2). Dependendo da situação e do historial médico, são também indicados outros exames específicos: auscultação pulmonar e cardíaca, palpação abdominal, estado completo dos gânglios linfáticos e otoscopia. O registo estruturado de parâmetros vitais, especialmente a tensão arterial, faz sentido em qualquer caso no sentido da prevenção cardiovascular em cada consulta.

Microbiologia, laboratório e diagnóstico por imagem
O significado dos testes rápidos de antigénio Strep A na garganta do esfregaço está a ser cada vez mais questionado criticamente em termos da epidemiologia apresentada, e só é explicitamente recomendado em pediatria [4]. Outros agentes patogénicos podem ser detectados na cultura, em particular β- estreptococos hemolíticos dos grupos C e G. É de notar que é necessário um meio de cultura selectivo para a detecção de Fusobactérias, que não é utilizado como padrão e deve ser explicitamente solicitado. Uma vez que a terapia se baseia na clínica e menos na detecção do agente patogénico, o esfregaço de garganta (tanto o antigénio rápido como a cultura) não tem qualquer consequência e, na nossa opinião, não deve ser realizado como um procedimento padrão. O teste de esfregaço também é questionável nas crianças, especialmente porque a Associação de Médicos Cantonais já não recomenda medidas preventivas específicas como a exclusão da escola nas suas últimas recomendações [5].
Se houver suspeita de doenças sexualmente transmissíveis, estão disponíveis testes PCR apropriados (clamídia, gonococos) ou testes serológicos de rastreio (VIH). Se houver suspeita de mononucleose infecciosa, o diagnóstico pode ser confirmado tanto por um teste rápido de antigénios como serologicamente, embora ambos os testes tenham pouca sensibilidade na primeira semana da doença.
Os testes químicos de laboratório, especialmente o hemograma e o PCR, não aumentam significativamente a precisão do diagnóstico e não devem ser determinados rotineiramente [6]. Uma TC dos tecidos moles do pescoço pode ser útil para distinguir a celulite peritonsilar do abcesso peritonsilar ou outras infecções invasivas, mas isto também não é indicado rotineiramente.
Terapia
Terapia sintomática
A terapia sintomática centra-se na analgesia, e o paracetamol e os anti-inflamatórios não esteróides devem ser utilizados em particular. O metamizol não foi testado nesta indicação e não deve ser utilizado na primeira linha. Os anestésicos locais sob a forma de sprays para aplicação local podem ser utilizados como suporte.
Uma revisão sistemática com meta-análise de vários ensaios randomizados mostrou que os corticosteróides reduzem o tempo para o alívio dos sintomas em 2-7 horas em comparação com o placebo. No entanto, não foi possível demonstrar qualquer diferença na liberdade dos sintomas após 24 e 48 horas. Também não foi possível demonstrar qualquer redução no número de dias de ausência do trabalho ou no número de prescrições de antibióticos. Na maioria dos estudos, foi utilizada dexametasona por os a uma dose de 10 mg (0,6 mg/kg em crianças). Se o uso de corticosteróides é apropriado em casos individuais deve ser discutido com o paciente de acordo com o princípio da tomada de decisão participativa [7].
Antibióticos
O uso de antibióticos também foi revisto várias vezes em revisões sistemáticas na Biblioteca Cochrane [8]. Uma compilação dos resultados é mostrada no Quadro 3 . É de notar que o trabalho inclui numerosos estudos dos anos 50. Até que ponto os resultados destes estudos ainda são válidos no contexto epidemiológico actual, não é claro. Uma análise de subgrupos dos estudos mais recentes foi realizada apenas para o resultado “febre reumática”.

A melhor prova de eficácia é a redução da duração dos sintomas. Contudo, uma vez que as terapias sintomáticas estão disponíveis para a redução dos sintomas, não consideramos que esta seja uma indicação adequada. Embora os antibióticos possam evitar certas complicações, devido à raridade destas complicações, muitos pacientes (utilizando o abscesso peritonsilar como exemplo: 46) têm de ser tratados desnecessariamente para evitar uma única complicação. Em comparação, em infecções do tracto urinário não complicadas em mulheres, cerca de 25 pacientes precisam de ser tratados para prevenir a pielonefrite.
Várias directrizes europeias já não consideram a prevenção de complicações supurativas e imunológicas como uma indicação adequada para a terapia antibiótica. Foi também publicado recentemente na Suíça um artigo de revisão sobre este tema com a recomendação de utilizar antibióticos apenas em casos de complicações manifestas ou iminentes (estritamente unilaterais, amigdalite grave, curso invulgar, estado geral deficiente, imunossupressão, velhice e comorbilidades significativas) ou factores de risco para complicações imunológicas relevantes (febre escarlatina, estado após febre reumática aguda, imigração de países em desenvolvimento) [9].
Contudo, uma vez que na prática clínica temos de ter em conta não só factores médico-científicos mas também as expectativas e preferências dos nossos pacientes, o uso de antibióticos deve ser discutido com o paciente de acordo com o princípio da tomada de decisão participativa, segundo o qual a autonomia do paciente deve, evidentemente, ser ponderada face ao problema crescente da resistência antibiótica.
Os critérios do Centor, que estimam a probabilidade de uma infecção por Strep A, têm sido utilizados como um auxílio à tomada de decisões desde há 40 anos. Segundo McIsaac, estes podem ser complementados com um critério de idade (Quadro 4) . Dependendo da orientação, deve ser realizado um teste rápido Strep A a partir de uma pontuação de 2-3 ou um tratamento empírico a partir de uma pontuação de 3-4. Deve notar-se, contudo, que embora os critérios do Centor se relacionem significativamente com o risco de uma complicação supurativa, conduzem a muitos resultados falso-positivos devido à sua especificidade moderada (cerca de 68%). A pontuação um pouco mais jovem e menos conhecida de FeverPAIN (Quadro 4) não tem um melhor desempenho [6].
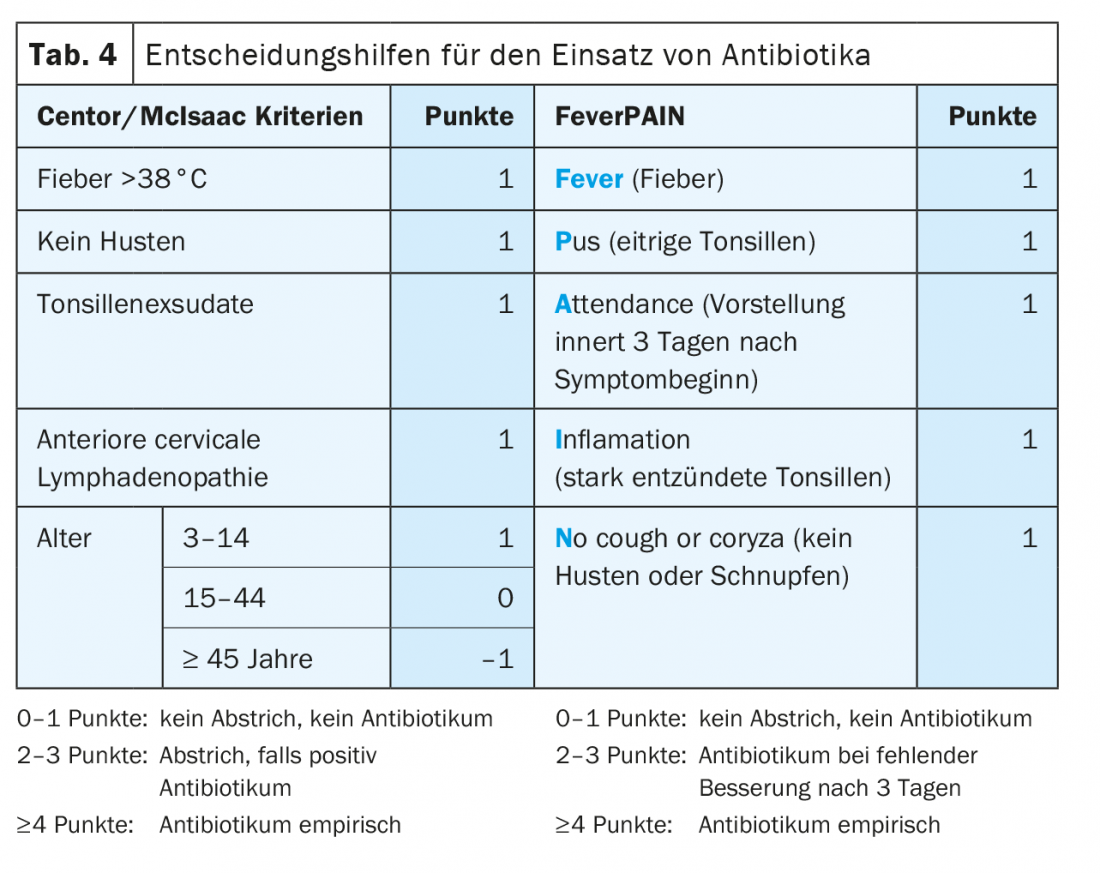
Se forem utilizados antibióticos, a penicilina ou a amoxicilina deve ser prescrita em primeira instância. A duração de uma terapia de 5 dias não é inferior à duração da terapia comum de 10 dias. No caso de alergia à penicilina, uma cefalosporina oral, macrolídeo ou clindamicina pode ser utilizada como alternativa. Os antibióticos de largo espectro, como a co-amoxicilina, devem ser evitados em doenças sem complicações. A fim de evitar uma duração da terapia diferenciada em função da idade e da substância activa, a Sociedade Suíça de Doenças Infecciosas recomenda geralmente uma terapia antibiótica de 6 dias, por uma questão de simplicidade [10].
Conclusão
A tonsilofaringite é uma doença comum e normalmente auto-limitada. As estratégias de tratamento comuns datam do século XX e centram-se na erradicação dos estreptococos do grupo A, que podem causar graves complicações imunológicas. No entanto, estes são raros e os antibióticos só devem agora ser utilizados quando as complicações são manifestas ou iminentes.
Mensagens Take-Home
- A tonsilofaringite aguda é uma doença comum e normalmente auto-limitante.
- O tratamento depende da clínica. A detecção do agente patogénico com um teste rápido ou cultura do antigénio Strep A não é necessária em doenças sem complicações.
- No caso de factores de risco correspondentes, deve ser efectuada uma clarificação para as doenças sexualmente transmissíveis (clamídia e gonococcus PCR, teste de rastreio do VIH).
- Os critérios Centor/McIsaac não são específicos e levam a muitas prescrições desnecessárias de antibióticos.
- Os antibióticos só devem agora ser utilizados em casos de complicações iminentes ou manifestas (estritamente unilaterais, amigdalite grave, curso invulgar, mau estado geral, imunossupressão, velhice e comorbilidades significativas) ou factores de risco para complicações imunológicas relevantes (febre escarlatina, condição após febre reumática aguda, imigração de países em desenvolvimento).
Literatura:
- Centor RM, Atkinson TP, Ratliff AE, et al: The Clinical Presentation of Fusobacterium-positive and Streptococcal-positive Pharyngitis in a University Health Clinic. Ann Intern Med 2015; 162: 241; doi: 10.7326/M14-1305.
- Little P, Stuart B, Richard Hobbs FD, et al: Predictors of suppurative complications for acute sore sore throat in primary care: Prospective clinical cohort study. BMJ 2013; 347: 1-14; doi: 10.1136/bmj.f6867.
- Klug TE: Abcesso peritonsilar: aspectos clínicos da microbiologia, factores de risco, e a associação com o abscesso parafaríngeo. Dan Med J 2017; 64.
- Grupo de Doenças Infecciosas Pediátricas da Suíça. Recomendações do Grupo de Doenças Infecciosas Pediátricas da Suíça para o diagnóstico e tratamento da otite média aguda, sinusite, pneumonia e amigdalofaringite em crianças 2010; www.pigs.ch/pigs/05-documents/doc/reco2010-d.pdf (último acesso: 5 de Agosto de 2021).
- Associação dos Médicos Cantonais da Suíça. Recomendações para a exclusão (pré-)escolar de doenças transmissíveis e parasitoses 2020; www.vks-amcs.ch/fileadmin/docs/public/vks/Schulausschluss__def_20200505_d.pdf (último acesso: 27 de Julho de 2021).
- Helfenberger L, Fischer R, Giezendanner S, Zeller A: Factores de risco para abcesso peritonsilar em amigdalite estreptocócica A-negativa: um estudo de controlo de casos. Swiss Med Wkly 2021; 151: w20404; doi: 10.4414/smw.2021.20404.
- Sadeghirad B, Siemieniuk RAC, Brignardello-Petersen R, et al: Corticosteróides para tratamento de dores de garganta: revisão sistemática e meta-análise de ensaios aleatórios. BMJ 2017; 358: j3887; doi: 10.1136/bmj.j3887.
- Spinks A, Glasziou PP, Del Mar CB..: Antibióticos para a dor de garganta. Cochrane Database Syst Rev 2013: CD000023; doi: 10.1002/14651858.CD000023.pub4.
- Hofmann Y, Berger H, Wingeier B, et al: Tratamento da angina estreptocócica. Swiss Med Forum 2019; 19: 481-488.
- Huttner B, Albrich W, Berger C, Boillat Blanco N: Pharyngitis. SSI Guidel 2020; https://ssi.guidelines.ch/guideline/2408/9530 (último acesso: 5 de Agosto de 2021).
PRÁTICA DO GP 2021; 16(11): 16-19