Os congressos anuais do ATS e ERS em 2020 estiveram completamente sob a influência do vírus SRA-CoV-2: os eventos no local foram muito reduzidos, mas as ofertas de participação em linha foram aumentadas e bem aceites, embora nem todos os eventos pudessem ser transferidos para a rede. É claro que os últimos desenvolvimentos em asma e DPOC foram de grande importância.
O Professor Dr. Marek Lommatzsch do Departamento de Pneumologia do Centro Médico Universitário Rostock (D) resumiu o foco e as descobertas sobre as duas doenças. Houve notícias especialmente em relação às terapias triplas na asma e ao uso de ICS na DPOC.
Profilaxia da asma e COPD
É sabido que a asma é muito menos comum quando as pessoas vivem um estilo de vida rural tradicional. O pressuposto comum é que o sistema imunitário precisa de se nivelar nos primeiros anos de vida: “Tem estímulos de tipo 1 e tipo 2 e acreditamos que todos os estímulos microbiológicos são necessários para que uma criança se desenvolva no campo a partir do 2º ou 3º ano de vida”. A primeira coisa que temos de recordar é que uma pessoa que entrou num estado imunitário normal aos seis anos de idade e, portanto, não é alérgica”, explicou o Prof. Lommatzsch. “Mas se tomarmos uma criança da cidade grande, que naturalmente tem menos estímulos microbianos e carece de equilíbrio, então isso leva as crianças que mais tarde desenvolvem asma a tomarem um rumo errado, por assim dizer, nesta má estimulação”.
Não é novidade que o microbioma desempenha um papel decisivo no desenvolvimento da asma. No entanto, estamos a aprender cada vez mais que a COPD provavelmente também não é inteiramente afectada aqui. As chamadas “primeiras origens da COPD” têm sido um tema em muitos simpósios. Presume-se actualmente que os pacientes não desenvolvem subitamente DPOC aos 65 anos de idade, mas que os processos de mudança e remodelação, especialmente nas pequenas vias respiratórias, já começam na infância e adolescência e na juventude adulta. O fumo do cigarro vem mais tarde, mas depois uma via aérea preparada e pré morta já lá está, sem que o doente se aperceba de nada. O perito referiu-se a vários estudos [1] que sugerem que a COPD começa mais cedo do que se pensava anteriormente e que nessa altura já existe uma via aérea preparada que fica com os danos adicionais do fumo. “E isto é, afinal, uma das explicações possíveis para que apenas alguns fumadores desenvolvam COPD e muitos não, embora fumassem tanto como eles”.
Tratamento da asma ligeira
O Prof. Lommatzsch descreveu a GINA como uma “revolução internacional”.
◊
-guia do ano passado, que levou a cabo um balanço radical: De acordo com a directriz internacional, o controlador preferido, ou seja, a opção preferida para a asma ligeira como terapia a pedido, é o ICS/formoterol em vez de salbutamol. O resultado final dos dados subjacentes é que o ICS/formoterol apenas como combinação necessária é primariamente mais seguro do que o SABA conforme necessário, com menos exacerbações graves. Como a segurança é um aspecto essencial, a GINA é aqui muito consistente. Por outro lado, o problema é que em vários países e áreas – como a Europa – não há qualquer aprovação para o ICS/Formoterol apenas quando necessário.
É interessante neste contexto que na nova NVL alemã a asma ICS/formoterol é claramente mencionada como uma opção nas fases 1 e 2 apenas se necessário. Contudo, não como opção preferida (porque não é permitida), mas pelo menos como uma alternativa possível. Isto é certamente importante para a prática alemã, uma vez que a maioria dos pacientes tem vindo a fazer o uso a pedido de ICS/Formoterol instintivamente durante anos de qualquer forma. Com referência aos estudos em curso, o pneumologista disse que a entrada numa nova era teve lugar e que é bastante provável que a primeira combi venha no próximo ano.
Tripla terapia para a asma (ICS/LAMA/LABA)
A terapia tripla para a DPOC foi aprovada há já algum tempo. Na asma, isto agora também aconteceu: Na composição glicopirrónico/indacaterol + furoato de mometasona, a combinação tripla recebeu a aprovação da UE, e espera-se mais duas terapias triplas no próximo ano (Quadro 1) . O estudo TRIMARAN/TRIGGER, que investigou a combinação glicopirrónico/formoterol + beclometasona, em comparação com a terapia tripla fixa. O facto de o triplo ser superior à dupla terapia não é particularmente surpreendente em si, mas o que era interessante era que um triplo livre (BDP/FF mais tiotropio) não é inferior ao triplo fixo e também continua a ser uma opção.

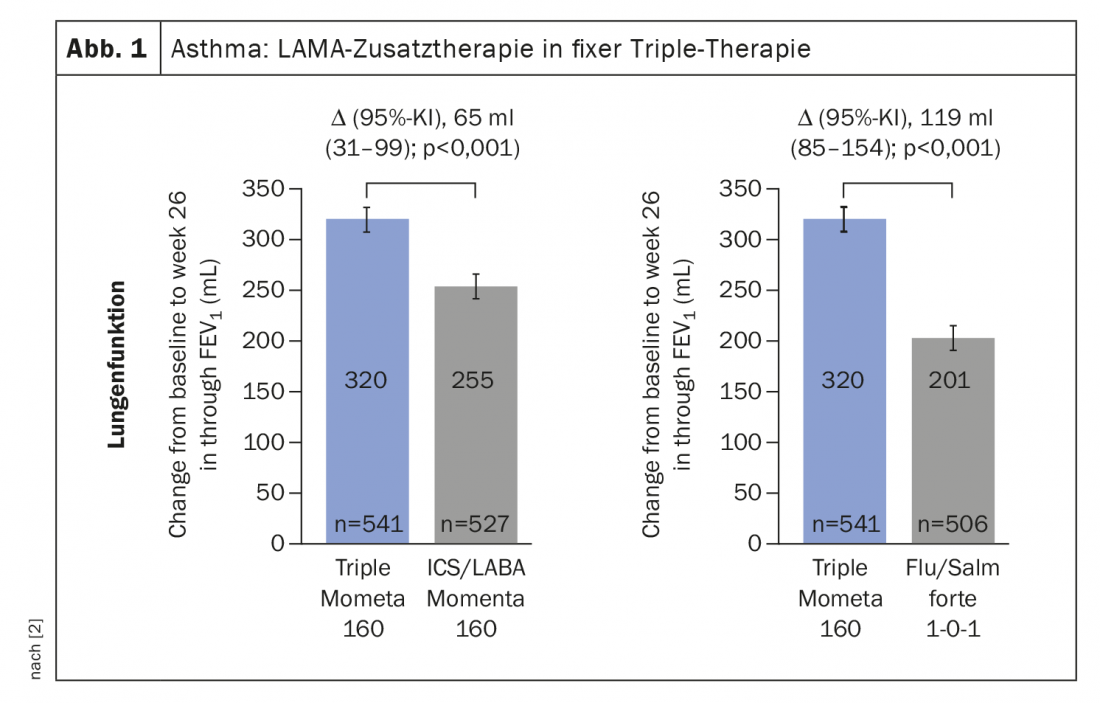
O estudo IRIDIUM sobre a preparação tripla, que já foi aprovado, destacou outro aspecto interessante: A mometasona numa dose ligeiramente inferior teve um efeito mais forte com o triplo da terapia ICS/LABA na dose mais elevada. (Fig. 1). “Acredito, portanto, que nos próximos anos este será um grande tema: Também pode ser possível salvar exposições de esteróides com as combinações de tripla fixação”, declarou o Prof. Lommatzsch.
Terapia da asma grave
As directrizes internacionais recomendam que em doentes com asma grave, onde a terapia inalatória incl. da combinação tripla estiver esgotada, os produtos biológicos devem ser utilizados como tratamento de primeira linha. Os esteróides orais são a segunda escolha em tais casos. Tem havido aqui uma mudança de paradigma e como médico hoje em dia é preciso justificar por que razão se trata um paciente com prednisolona em terapia a longo prazo em vez de se utilizar uma biologia.
Existem actualmente 5 biólogos aprovados; o omalizumab anti-IgE, o reslizumab e mepolizumab anti-IL-5, mais o benralizumab (anti-IL-5(R)) e o dupilumab (anti-IL-4/13). Com excepção da reslizumab, todos os produtos biológicos são também aprovados para auto-administração. No que respeita aos critérios de aplicação, não é apenas o biomarcador que decide que biologia é dada, mas também muito do historial médico. Medidas anamnésticas e pistas como a asma precoce ou tardia são pelo menos tão importantes como os biomarcadores ou os eosinófilos. No entanto, é evidente que todos os 5 biólogos visam o fenótipo de tipo 2. “Por conseguinte, levanta-se sempre a questão de haver também asma de tipo 1 ou de tipo baixo, e estas discussões voltaram a realizar-se intensamente nos congressos”, diz o Prof. Lommatzsch. “De facto, temos cada vez mais estudos que mostram a mesma coisa uma e outra vez: Quer seja com anti-TNF-alfa, anti-IL-17, anti-CXCR2 ou, actualmente apresentado na ERS, anti-IL-23 – os estudos são todos negativos. Sempre que se afasta do tipo-2- para o tipo-2-baixo, falha sempre”.
O perito suspeita portanto “que a chamada asma neutrófila provavelmente só existe muito, muito raramente”. Os pacientes que funcionam como asmáticos neutrófilos podem, na sua estimativa, ter outra condição, tal como uma infecção crónica. “Actualmente duvidamos muito – e todos estes estudos sublinham isto novamente – que exista realmente um tipo 2-baixo de asma que possa responder a certos aspectos biológicos.
ICS em terapia de COPD
Para todos os pacientes com DPOC, a primeira pergunta que tem de fazer a si próprio como médico é: Eles só têm o problema da falta de ar ou também têm exacerbações? Para a falta de ar, existem broncodilatadores terapêuticos, e a terapia da insuficiência respiratória com oxigénio ou ventilação também pode ser considerada. Alguns doentes podem também beneficiar de uma redução do volume pulmonar paliativo. Contudo, quando se adicionam exacerbações, os esteróides inalados desempenham um papel importante. A decisão para tal pode ser apoiada pelos eosinófilos sanguíneos, uma vez que um número de >300 células/μl torna provável um benefício da ICS. Além disso, existem outras opções para reduzir as exacerbações, desde medidas de reabilitação a vacinações e a terapia das comorbilidades até ao Roflumilast.
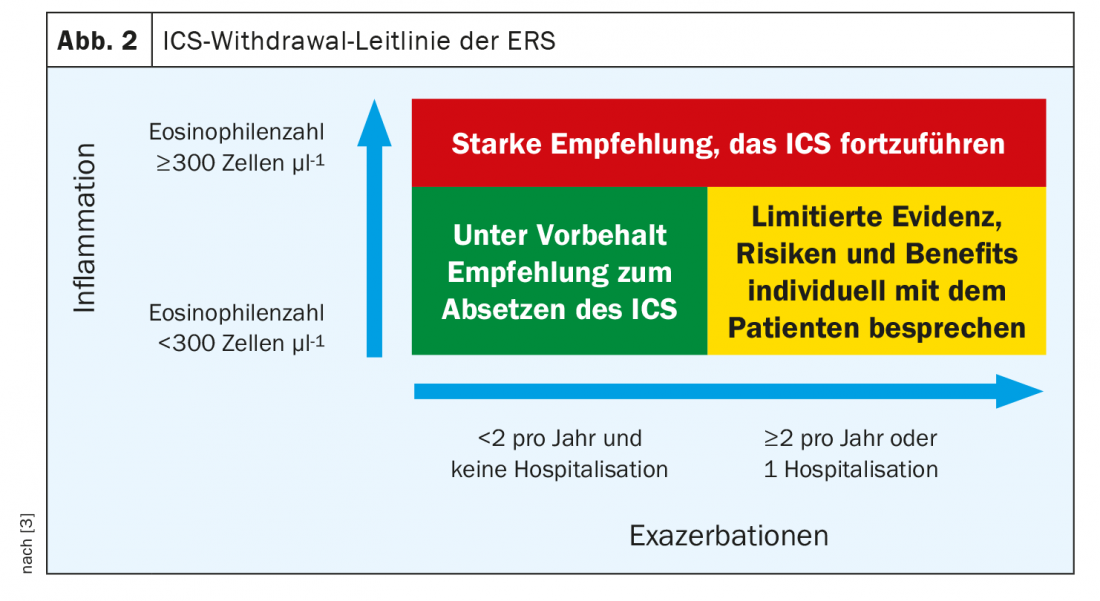
Como se mostra no quadro 1, já existem duas terapias triplas aprovadas para COPD, com uma terceira na composição glicopirrónio/formoterol + budesonida esperada em 2021. O estudo central para isto (ETHOS), tal como os estudos do outro triplo, mostra que quanto maior for a contagem de eosinófilos, mais o paciente beneficia da adição do esteroide inalado. Por esta razão, a ERS publicou agora uma directriz do ICS que dá recomendações sobre quando é seguro parar um esteroide inalado. O resultado final reflecte os resultados do estudo: Os pacientes que não exacerbam e têm poucos eosinófilos podem, com relativa segurança, abandonar o esteróide inalado, enquanto os pacientes que exacerbam e têm muitos eos devem definitivamente mantê-lo (Fig. 2). Contudo, segundo o Prof. Lommatzsch, nem todos deveriam receber o triplo, porque o estudo ETHOS mostrou novamente claramente que existe um risco não dramático mas, no entanto, aumentado de pneumonia.
Finalmente, o pneumologista apontou um aspecto surpreendente: sob a tripla terapia, há uma certa redução da mortalidade. “Não o podemos explicar mecanicamente até agora porque não se faz apenas com as exacerbações”, admitiu ele. Contudo, uma vez que dois grandes estudos cegos aleatórios, IMPACT e ETHOS, demonstraram agora este efeito, é necessário investigar porque é que os esteróides inalados podem reduzir a mortalidade. Se isto for confirmado em estudos posteriores, é claro que se teria de pensar se e como incorporá-lo terapeuticamente.
Fonte: Seminário em fluxo contínuo “PneumoLive: Post ATS/ERS”.
Literatura:
- Polverino F, Soriano JB: Eur Respir J 2020; 55: 1902457; doi: 10.1183/13993003.02457-2019.
- Kerstjens HAM, et al: Lancet Respiratory Medicine 2020; 10: P1000-P1012; doi: 10.1016/S2213-2600(20)30190-9.
- Chalmers JD, et al: Eur Respir J 2020; 55: 2000351; doi: 10.1183/13993003.00351-2020.
InFo PNEUMOLOGY & ALLERGOLOGY 2020; 2(4): 20-22 (publicado 2.12.20, antes da impressão).