A hipertensão pulmonar é geralmente um sinal de estado mais avançado de doença cardíaca esquerda (PH-LHD). A característica central do PH-LHD é uma elevada pressão de cunha arterial pulmonar de >15 mmHg. Em casos altamente seleccionados, a terapia aprovada para hipertensão arterial pulmonar, ou seja, fosfodiesterase 5-inibidores (PDE5i), pode ser indicada como ponte para o transplante cardíaco e após o dispositivo de assistência ventricular esquerda em caso de grave comprometimento da função ventricular direita. Em casos de regurgitação mitral moderada a grave, as opções de tratamento (cirurgia ou reparação de válvulas transcateter) devem ser avaliadas por uma equipa cardíaca que inclua cardiologistas, cirurgiões cardíacos e especialistas em imagiologia.
A hipertensão pulmonar (PH) pode ser o resultado de todas as causas de doença cardíaca esquerda (DORT) e é geralmente um sinal de uma fase mais avançada da DORT (quadro 1). Os sintomas progressivos de insuficiência cardíaca com intolerância ao exercício devido ao PH-LHD têm demonstrado resultar em piores resultados, dependendo de quão precoce e eficazmente o PH-LHD pode ser tratado [1].

Definição de PH-LHD
O PH é geralmente definido para todos os grupos clínicos como um estado hemodinâmico e fisiopatológico com aumento da pressão arterial pulmonar média em repouso (PAPm) de ≥25 mmHg como avaliado por cateterismo cardíaco direito. A característica central do PH-LHD é uma elevada pressão de cunha arterial pulmonar (PAWP) de >15 mmHg devido ao aumento das pressões de enchimento do átrio esquerdo e do PH pós-capilar.
As directrizes de 2009 da Sociedade Europeia de Cardiologia e da Sociedade Respiratória Europeia (ESC/ERS) para o diagnóstico e tratamento do PH definem as características hemodinâmicas do PH-LHD de acordo com o gradiente transpulmonar (TPG), a diferença entre PAPm e PAWP [1,2]. O PH-LHD pós-capilar é definido como passivo (TPG ≤12 mmHg) ou reactivo (fora de proporção, TPG >12 mmHg). Em 10-15% dos casos, a hemodinâmica indica uma combinação de PH pré e pós-capilar [1]. No entanto, ter apenas em conta o TPG pode levar a uma classificação errada do PH-LHD, influenciando a abordagem terapêutica do PH-LHD.
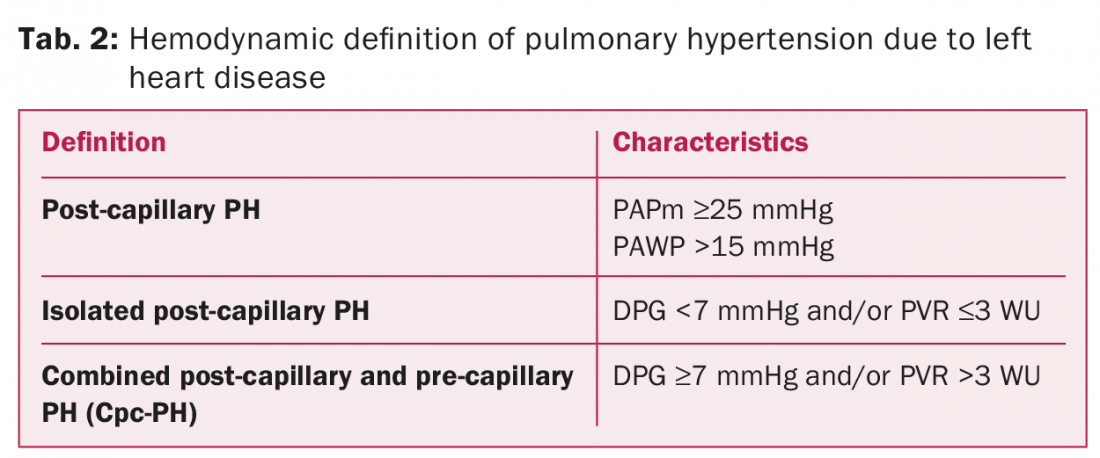
As linhas orientadoras de PH 2015 do ESC/ESR definem três estados hemodinâmicos diferentes ao interpretar PH-LHD (quadro 2) [3]. As principais alterações nas características do PH são a avaliação do gradiente de pressão diastólica (DPG), a diferença entre PAPd e PAWP em vez de TPG, e/ou a resistência vascular periférica a fim de diferenciar um PH pós-capilar isolado (Ipc-PH) de um PH combinado pós-capilar e pré-capilar (Cpc-PH) (tabela 2).
Os pacientes que têm uma resistência vascular pulmonar (PVR) superior a cinco unidades de Madeira (5 WU×80 = 400 dyn×sec×m2×cm-5) ou índice PVR >6 WU têm um risco aumentado de insuficiência ventricular direita pós-operatória após transplante cardíaco [4]. Assim, os “desafios farmacológicos vasodilatadores” quer directamente destinados à vasculatura arterial pulmonar, como a prostaciclina, quer em caso de resposta inadequada, ou seja, em caso de PAWP muito elevada, a redução da carga no coração esquerdo usando nitroprussiato ou nitroglicerina são necessários para desmascarar irreversivelmente a hipertensão arterial pulmonar “fixa” (HAP).
Os doentes com resistência vascular periférica fixa e elevada podem ter doença pulmonar concomitante, apneia obstrutiva do sono ou doença tromboembólica pulmonar crónica que deve ser considerada no diagnóstico diferencial e excluída.
Tratamento médico
Existem provas estabelecidas e crescentes em relação ao tratamento médico de HAP enquanto faltam dados em PH-LHD. Contudo, os medicamentos com eficácia comprovada em HAP estão a ser cada vez mais utilizados para outras formas de PH incluindo PH-LHD, ou seja, inibidores da fosfodiesterase 5 (PDE5i).
Pensa-se que os efeitos benéficos da PDE5i na HAP resultam de efeitos vasodilatadores e antiproliferativos relativamente selectivos na vasculatura pulmonar, e na hemodinâmica na insuficiência cardíaca [5]. O PH representa o principal mecanismo fisiopatológico na insuficiência ventricular direita [4]. Pequenos ensaios em doentes com insuficiência cardíaca demonstraram o maior benefício do PDE5is em doentes com PH-LHD e insuficiência ventricular direita [5]. Pensa-se que isto seja o resultado do efeito directo de PDE5i na contratilidade do miocárdio do ventrículo direito, onde a expressão de PDE5 se tem revelado mais regulada nos ventrículos direitos com problemas [6]. A inibição de PDE5 pode, portanto, desempenhar um papel na melhoria da função ventricular direita na insuficiência cardíaca e pode ser clinicamente justificada em alguns pacientes cuidadosamente seleccionados como ponte para o transplante cardíaco ou após um suporte de dispositivo de assistência ventricular esquerda. Isto será discutido no primeiro relatório de caso.
Caso 1: Um jovem doente com cardiomiopatia dilatada
Paciente de 46 anos com cardiomiopatia dilatada conhecida desde o ano 2000 e fração de ejeção ventricular esquerda (FEVE) de 20%, tamanho e função ventricular direita normal, regurgitação mitral leve e ausência de PH no cateterismo cardíaco direito (fig. 1).
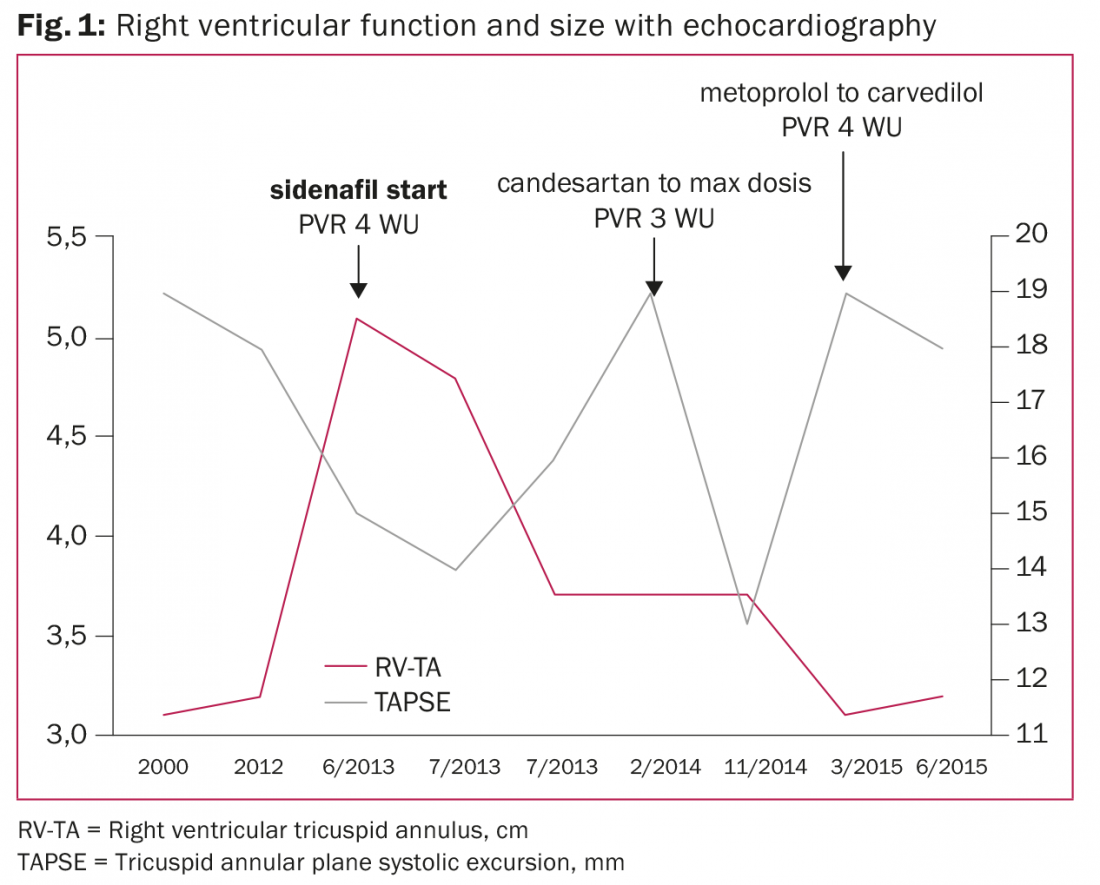
Em 2012, uma terapia de ressincronização cardíaca com desfibrilador foi implantada devido à síncope e a um novo bloco de ramo esquerdo. Em 2013, o paciente foi encaminhado para a equipa de insuficiência cardíaca para avaliação devido a descompensação cardíaca biventricular aguda, ventrículo direito dilatado e função ventricular direita comprometida. O TPG era de 12 mmHg mas o DPG era -1 mmHg indicando PH e PVR 4,4 WU (352 dyn×sec×m2×cm-5) após o teste de vasodilatação de ilomedinación. Nenhum teste farmacológico de vasodilatação sistémica (ou seja, nitroprussid ou nitroglicerina) foi realizado para excluir Cpc-PH ou HAP irreversível. Assim, devido ao PH com falha ventricular direita, foi iniciada a terapia com sildenafil. Foi iniciado um work-up para transplante de coração.
Foram realizados cateterismos cardíacos direitos em série de acordo com as directrizes de 2006 da International Society for Heart & Lung Transplantation para determinar a aptidão para o transplante cardíaco, a fim de evitar o elevado risco de insuficiência ventricular direita e mortalidade após o transplante cardíaco [7]. A elevação da PVR foi notada em 2014 (5,7 WU baixou para 2,8 WU após o teste de vasodilatação sistémica) e em 2015 (4,3 WU) e posteriormente a PVR baixou para 1,3 WU (104 dyn×sec×m2×cm-5) após a optimização contínua da terapia de insuficiência cardíaca.
Logo após o início do sildenafil, o tamanho do ventrículo direito normalizou e a função ventricular direita melhorou durante o período de dois anos, apesar da progressão intermitente da PH. O paciente é clinicamente estável na classe III da NYHA com regurgitação mitral moderada e em lista de espera para transplante cardíaco.
Opções terapêuticas: Dirigido para a patologia subjacente
Se a terapia médica e com dispositivos não conseguir reduzir a PVR <3-5 WU, e o paciente permanecer na classe III-IV da NYHA, o dispositivo de assistência ventricular esquerda pode ser considerado pela função ventricular direita aceitável [7,8]. De acordo com as directrizes de apoio circulatório mecânico (MCS) de 2013, o PDE5i pode ser considerado para a gestão da disfunção ventricular direita na regulação do PH após MCS (Nível de evidência IIb, C) [8]. As opções terapêuticas do PH-LHD devem ser dirigidas para a patologia subjacente ao PH-LHD. Novas evidências acumuladas, técnicas de diagnóstico e opções terapêuticas mudaram através do desenvolvimento posterior da reparação cirúrgica de válvulas e da introdução de técnicas de intervenção percutânea, principalmente o implante de válvulas aórticas transcateter (TAVI) e a reparação percutânea de válvulas de borda a borda. Estas alterações estão principalmente relacionadas com estenose aórtica e regurgitação mitral.
Caso 2: Uma mulher de 44 anos de idade com cardiomiopatia dilatada
A paciente do sexo feminino de 44 anos de idade tem uma cardiomiopatia dilatada (após abuso de álcool) desde o ano 2010, FEVE 30%, tamanho normal do ventrículo direito e função ventricular direita moderada prejudicada. PH no cateterismo do coração direito (PAPm 33 mmHg) com PH pós-capilar isolado (DPG 4 mmHg). A regurgitação mitral foi grave (área do orifício de regurgitação eficaz 54 mm2 [reference ≥40], volume de regurgitação 66,1 ml/beat [reference ≥60], inversão do fluxo venoso pulmonar) com aumento do diâmetro diastólico final do ventrículo esquerdo (61 mm) e do átrio esquerdo (47 mm).
A válvula estava morfologicamente intacta, cumprindo assim os critérios ecocardiográficos de uma regurgitação mitral funcional [9]. Foi iniciada a terapia de insuficiência cardíaca, e foi implantado um cardioversor-desfibrilador implantável (CDI). A regurgitação mitral melhorou para grau moderado.
No final de 2011, o paciente foi encaminhado para a equipa de insuficiência cardíaca para avaliação posterior devido a edema pulmonar agudo e choques repetidos do CDI devido a taquicardia ventricular não-sustentada. A regurgitação mitral foi severa. A terapia farmacológica alcançada foi submaximal devido a hipotensão, o paciente recebeu instruções para descontinuar o consumo de álcool e aderir a uma gestão rigorosa do volume/sal. Como mostra a figura 2, durante o ano seguinte de 2012, o paciente foi hospitalizado quatro vezes devido à descompensação do LH conseguindo a estabilização entre eles, no entanto com a continuação de regurgitação mitral grave. Devido à fraca aderência do transplante cardíaco ou do dispositivo de assistência ventricular esquerda, a terapia foi relativamente contra-indicada.
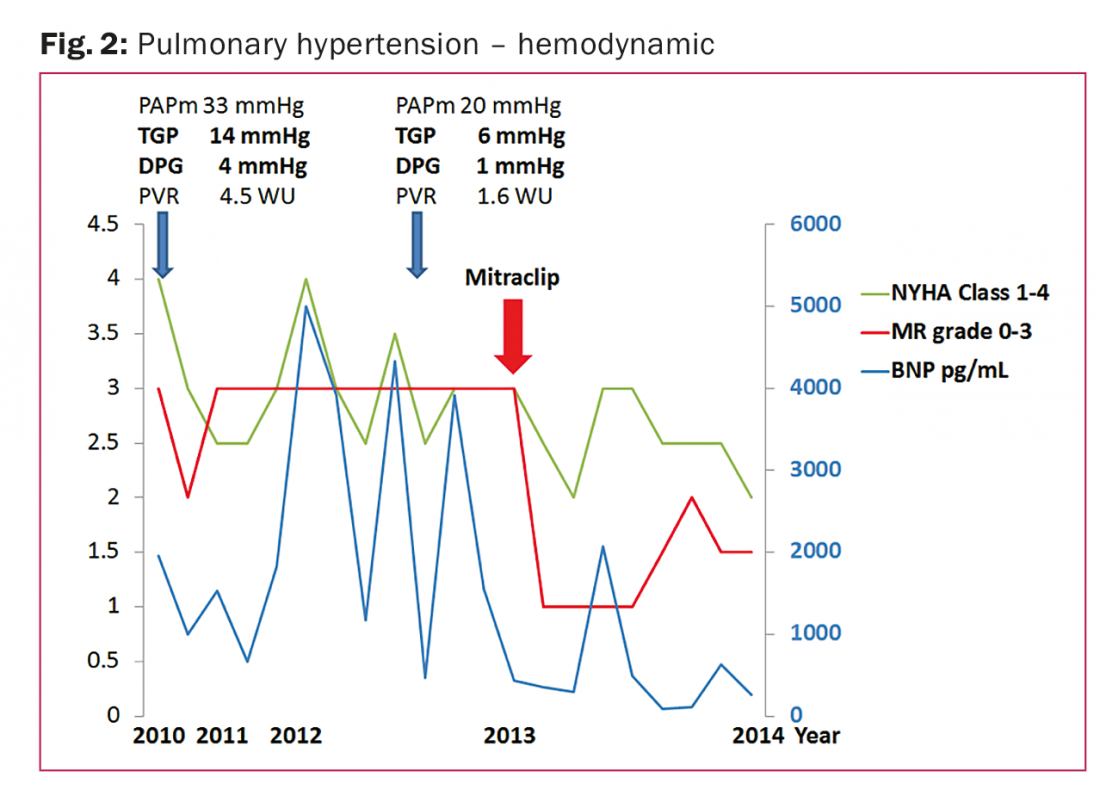
Em 2013 foi realizada com sucesso uma reparação percutânea de borda a borda utilizando o Mitraclip, reduzindo imediatamente a regurgitação mitral a grau leve. No ano seguinte, não ocorreram mais hospitalizações devido à descompensação do LH. O paciente é clinicamente estável na classe II da NYHA, com baixos níveis de BNP e regurgitação mitral ligeira.
Gestão da regurgitação mitral
A ecocardiografia é o principal exame para avaliação da regurgitação mitral e deve incluir uma avaliação cuidadosa da anatomia da válvula, da gravidade da regurgitação mitral, dos seus mecanismos (isto é, regurgitação mitral funcional vs. degenerativa) e aborda a questão da reparabilidade da válvula. As consequências da regurgitação mitral são avaliadas medindo o diâmetro do átrio esquerdo, o diâmetro do ventrículo esquerdo, a FEVE e a pressão arterial pulmonar sistólica. As actuais orientações do CES para o diagnóstico e terapia da insuficiência cardíaca crónica sublinham a importância da reavaliação da regurgitação mitral, primeiro após vários meses de terapia farmacológica estável e máxima tolerada [10]. A reavaliação deve ser sempre realizada num estado de compensação cardíaca (estado de volume óptimo) do paciente.
Se a regurgitação mitral ainda for moderada a grave, particularmente na gestão de doentes de alto risco, as opções de tratamento (cirurgia ou reparação de válvulas transcatéteres) devem ser avaliadas numa equipa cardíaca que inclua cardiologistas, cirurgiões cardíacos e especialistas em imagem [9]. A avaliação deve incluir estratificação do risco de acordo com os sintomas (relacionados com doença valvar), fibrilação atrial concomitante, idade, co-morbidades relevantes, função ventricular esquerda, PH, necessidade de intervenção cirúrgica concomitante (isto é, revascularização), e a adequação da reparação valvar, que são os preditores mais importantes do resultado pós-operatório [10]. A mortalidade operacional pode ser estimada por vários sistemas de pontuação, ou seja, STS ou EuroSCORE II, incluindo em particular índices destinados a avaliar as capacidades funcionais e cognitivas e a fragilidade dos idosos. A decisão final para a opção de tratamento ideal deve ser tomada com o paciente e a família.
Terapia Mitraclip
A terapia Mitraclip tem sido utilizada com sucesso para tratar regurgitação mitral funcional ou degenerativa. O Mitraclip foi avaliado no ensaio multicêntrico randomizado e controlado EVEREST, que apenas inscreveu pacientes operáveis [11]. A maioria dos pacientes incluídos em EVEREST tinham degenerativos, mas cada quarto paciente tinha regurgitação mitral funcional. Neste contexto, os resultados do ACCESS-EU, um ensaio prospectivo, multicêntrico e não aleatório na Europa, são importantes, incluindo principalmente doentes de alto risco cirúrgico (NYHA III-IV e LVEF ≤40% em 85%; EuroSCORE: 23±18,3), principalmente devido à etiologia funcional (n=393/510) [12]. A taxa de mortalidade em trinta dias foi de 3,4% e a taxa de AVC de 0,7%, sem casos de mortes intra-processuais ou embolização de clipes.
Resumo
Em resumo, o PH é um sinal importante de LHD avançado com pior resultado. A principal abordagem terapêutica deve ser orientada para a origem da LHD após uma avaliação cuidadosa. Em casos altamente seleccionados, a terapia aprovada para HAP, ou seja, PDE5i, pode ser indicada como ponte para o transplante cardíaco e após o dispositivo de assistência ventricular esquerda em caso de função ventricular direita gravemente afectada. Uma vez que ainda não existem provas de eficácia de ensaios em larga escala e controlados por placebo a longo prazo, o uso de medicamentos de HAP para outras formas de PH fora dos centros especializados é desencorajado.
Lista de referência:
- Vachiery JL, et al..: Hipertensão pulmonar devido a doenças cardíacas esquerdas. J Am Coll Cardiol 2013; 62(25 Suppl): D100–108.
- Galie N, et al..: Directrizes para o diagnóstico e tratamento da hipertensão pulmonar. A Task Force para o Diagnóstico e Tratamento da Hipertensão Pulmonar da Sociedade Europeia de Cardiologia (ESC) e da Sociedade Respiratória Europeia (ERS). Eur Heart J 2009; 30(20): 2493-2537.
- Galie N, et al.: 2015 ESC/ERS Guidelines for the diagnosis and treatment of pulmonary hypertension. A Task Force conjunta para o diagnóstico e tratamento da hipertensão pulmonar da Sociedade Europeia de Cardiologia (ESC) e da Sociedade Respiratória Europeia (ERS). Eur Heart J 2016; 37(1): 67–119.
- Ghio S, et al..: Valor prognóstico independente e aditivo da função sistólica do ventrículo direito e da pressão arterial pulmonar em pacientes com insuficiência cardíaca crónica. J Am Coll Cardiol 2001; 37(1): 183–188.
- Lewis GD, et al..: Sildenafil melhora a capacidade de exercício e a qualidade de vida em pacientes com insuficiência cardíaca sistólica e hipertensão pulmonar secundária. Circulação 2007; 116(14): 1555–1562.
- Shan X, et al..: Expressão diferencial de PDE5 em miocárdio humano falho e não falho. Circ Heart Fail 2012; 5(1): 79–86.
- Mehra MR, et al..: Critérios de listagem para transplante de coração: International Society for Heart and Lung Transplantation guidelines for the care of cardiac transplant candidates–2006. J Transplante de Coração e Pulmão 2006; 25(9): 1024–1042.
- Feldman D, et al..: Sociedade Internacional para o Transplante de Coração e Pulmão de 2013 – Directrizes para o apoio circulatório mecânico. Sumário executivo. J Transplante de Coração e Pulmão 2013; 32(2): 157–187.
- Vahanian A, et al..: Guidelines on the management of valvular heart disease (versão 2012). A Joint Task Force on the Management of Valvular Heart Disease da Sociedade Europeia de Cardiologia (ESC) e a Associação Europeia de Cirurgia Cardíaca (EACTS). Eur J Cardiothorac Surg 2012; 42(4): S1–44.
- McMurray JJ, et al: Orientações CES para o diagnóstico e tratamento da insuficiência cardíaca aguda e crónica 2012. A Task Force para o Diagnóstico e Tratamento da Insuficiência Cardíaca Aguda e Crónica 2012 da Sociedade Europeia de Cardiologia. Eur J Heart Fail 2012; 14(8): 803–869.
- Feldman T, et al..: Reparação mitral percutânea com o sistema MitraClip. Segurança e durabilidade a médio prazo na coorte inicial EVEREST (Endovascular Valve Edge-to-Edge REpair Study). J Am Coll Cardiol 2009; 54(8): 686–694.
- Maisano F, et al..: Intervenções percutâneas de válvulas mitrais no mundo real. Resultados iniciais e de 1 ano do ACCESS-EU, um estudo prospectivo, multicêntrico e não generalizado de pós-aprovação da terapia MitraClip na Europa. J Am Coll Cardiol 2013; 62(12): 1052–1061.
CARDIOVASC 2016; 15(2): 11–15