Aproximadamente la mitad de los pacientes con CPNM recién diagnosticado pueden recibir una terapia curativa. La probabilidad de recaída es mayor en los tres primeros años posteriores. No existen pruebas fehacientes que justifiquen un seguimiento intensivo. Especialmente no para el seguimiento radiológico de cerca.
El cáncer de pulmón es la enfermedad tumoral que más muertes provoca. El mal pronóstico se debe en parte a que sólo alrededor del 50-55% de los pacientes con cáncer de pulmón no microcítico (CPNM) se diagnostican en un estadio en el que puede ofrecerse una terapia potencialmente curativa (estadios I-III). Dependiendo del estadio, entre el 30 y el 75% de los pacientes sometidos a cirugía curativa sufren una recidiva [1–3]. La mayoría de las recaídas se producen en los tres primeros años del postoperatorio [1,4]. El Ludwig Lung Study Group ha investigado el patrón de recaída en tres estudios prospectivos [4]. De los 426 pacientes con recaída documentada, sólo el 26% presentaron recidiva local. La mediana de supervivencia tras una recaída fue inferior a un año [5]. Además, los pacientes tras un CPNM tratado curativamente tienen un alto riesgo de aparición de segundos tumores, predominantemente nuevos carcinomas bronquiales, tumores de cabeza y cuello y carcinomas esofágicos [6]. Los segundos cánceres pulmonares metacrónicos se producen con una incidencia del 1-9% anual [7–9]. En el caso de tumores secundarios metacrónicos de pulmón, existe la posibilidad de un nuevo enfoque terapéutico potencialmente curativo (cirugía o radiación estereotáctica).
El seguimiento en pacientes con CPNM tratado curativamente sirve principalmente para detectar una recidiva en una situación en la que la terapia curativa renovada hace posible una mejora de la supervivencia global y una ganancia significativa de la calidad de vida. Esto incluye, por tanto, tanto la detección de una recidiva local susceptible de otro tratamiento ablativo local curativo (cirugía o radiación estereotáctica) como la detección de metástasis solitarias a distancia (especialmente pulmón, cerebro, glándulas suprarrenales) que también pueden resecarse o irradiarse estereotácticamente con intención curativa en pacientes seleccionados. No existen estudios prospectivos aleatorizados que demuestren el valor del seguimiento radiológico estructurado con respecto a la supervivencia global. En este artículo de revisión, nos gustaría hablar de las pruebas de los cuidados de seguimiento, así como de las recomendaciones de diversas sociedades profesionales.
Evidencias sobre el seguimiento en el carcinoma bronquial
Ensayos aleatorios prospectivos: Moore et al. aleatorizó a 203 pacientes entre el seguimiento convencional y el realizado por enfermeras especializadas en cáncer de pulmón [10]. Todos los pacientes habían completado su tratamiento curativo y tenían una esperanza de vida de al menos tres meses. El seguimiento convencional incluía revisiones ambulatorias cada dos o tres meses. El grupo de intervención mantuvo un contacto mensual con una enfermera especializada, ya fuera por teléfono o en una consulta para identificar síntomas de progresión de la enfermedad o complicaciones de la terapia anterior. Los pacientes del grupo de intervención presentaban, de forma estadísticamente significativa, menos disnea, una menor tasa de neuropatía periférica y una mejor calidad de vida al cabo de doce meses. El grupo de intervención también obtuvo resultados significativamente mejores en términos de satisfacción al cabo de tres, seis y doce meses. La mediana de supervivencia fue la misma en ambos grupos, pero el tiempo medio hasta la progresión sintomática fue más corto en el grupo de intervención (6 frente a 10,2 meses). Este estudio demuestra que un contacto más intensivo y estructurado con la paciente durante el seguimiento es importante para la satisfacción y la calidad de vida de la paciente y conduce a una detección más temprana de las recidivas, pero no modifica el pronóstico.
Estudios comparativos retrospectivos: Virgo et al. analizó a 182 pacientes con CPNM resecado [11]. Los pacientes se dividieron en un grupo de seguimiento intensivo (n=120) y un grupo de seguimiento menos intensivo (n=62). Aunque el análisis era retrospectivo, los grupos estaban en gran medida equilibrados. Sin embargo, los pacientes con un protocolo de seguimiento más intensivo presentaban un número significativamente mayor de enfermedades concomitantes. En este estudio, un seguimiento más intensivo -caracterizado por la frecuencia y el alcance de la química de laboratorio y el control radiológico- no logró mostrar ninguna mejora en el tiempo transcurrido hasta la detección de recidivas, metástasis o segundos tumores. La supervivencia global tampoco fue diferente en los dos grupos.
Nakamura et al. estudiaron retrospectivamente a 1.398 pacientes que fueron seguidos por cirujanos torácicos (n=846) o neumólogos (n=552) tras la resección curativa de un CPNM [12]. El seguimiento por parte de los cirujanos torácicos incluyó un examen clínico y una radiografía de tórax un mes después de la cirugía y después cada tres o cuatro meses durante tres años. Los neumólogos sometieron a los pacientes a un TAC torácico cada seis meses. Los pacientes en seguimiento por cirugía torácica presentaron una mayor mortalidad asociada al CPNM (radio de riesgo, HR 1,279). Debido a la heterogeneidad de los grupos, especialmente en los exámenes radiológicos, estos resultados deben interpretarse con cautela.
Younes y Gross compararon de forma retrospectiva el seguimiento estructurado intensivo (n=67) con el seguimiento basado en los síntomas (n=63) en pacientes tras un CPNM resecado de forma curativa [13]. El seguimiento intensivo incluyó exámenes clínicos (semanas 1, 3 y 8, luego bimensuales durante los primeros seis meses y trimestrales hasta dos años después de la operación), radiografías de tórax (semanas 1 y 3 y luego después de 2, 4, 9, 15 y 24 meses) y pruebas de la función hepática (después de uno y dos años). Las características clínicas de los dos grupos eran comparables. Ni la supervivencia libre de enfermedad ni la supervivencia global fueron significativamente diferentes. A la mayoría de los pacientes se les diagnosticó recidiva o metástasis basándose en los síntomas clínicos.
Estudios de un solo brazo: En un estudio prospectivo realizado en el Hospital Universitario de Basilea, se realizó un seguimiento de 563 pacientes durante diez años tras la resección curativa del CPNM mediante controles clínicos y exámenes radiográficos de tórax [14]. El intervalo de seguimiento fue trimestral durante dos años, semestral durante otros tres años y anual en los años 6-10. Este seguimiento permitió que el 3,1% de los pacientes recibiera otra opción de tratamiento curativo. Aproximadamente un tercio de los pacientes con una recidiva fueron diagnosticados basándose en los síntomas y no durante un seguimiento estructurado. Este estudio también examinó los costes del seguimiento estructurado. Se daban como 90.000 francos suizos por año de vida ganado.
Walsh et al. pudieron demostrar en una cohorte de 358 pacientes que el diagnóstico precoz de una recidiva en pacientes asintomáticos no mejoraba el pronóstico [15]. Westeel et al. presentó datos de un programa de seguimiento intensivo con broncoscopia y tomografía computarizada de los pulmones, el hígado y las glándulas suprarrenales cada seis meses [16]. En 192 pacientes con CPNM resecado curativamente, la tasa de recurrencia fue del 71%. En el 26% de los pacientes, la recidiva se detectó mediante un seguimiento estructurado. La tasa de supervivencia a los tres años fue del 31% en los pacientes asintomáticos.
Un estudio asiático investigó el seguimiento estructurado con TC [17]. Se evaluaron retrospectivamente 986 pacientes con CPNM resecado (48% en estadio I). Se realizó un seguimiento de los pacientes a intervalos de tres meses durante los dos primeros años y después a intervalos de cuatro meses hasta cinco años después de la cirugía. Se realizaron TC con contraste cada tres meses durante dos años y después cada seis meses. Además, se realizó un PET/TC un año después de la cirugía y si se sospechaba una recidiva. En este estudio, la tasa de recidiva sintomática fue baja, del 18%. El 50% de las recidivas estaban limitadas locorregionalmente y el 39% de los pacientes se sometieron a una segunda resección curativa. La mediana de supervivencia tras la recaída fue de 43,6 meses. Estos muy buenos resultados deben interpretarse con cautela, sobre todo porque se trata de una población asiática y, en consecuencia, se incluyeron muchos no fumadores que tienen una biología tumoral diferente (por ejemplo, más mutaciones del EGFR) y también un menor riesgo de segundos cánceres.
Hanna et al. investigaron el valor de la TC de dosis mínima (MnDCT) en 271 pacientes tras la resección de un CPNM [18]. Se realizó un seguimiento de los pacientes con MnDCT y radiografía de tórax convencional en los meses 3, 6, 12, 18, 24, 36, 48 y 60 tras la cirugía. Los hallazgos sospechosos se aclararon con TC convencional y biopsias. La MnDCT fue más sensible (94% frente a 21%, p<0,0001) y tuvo un mayor valor predictivo negativo (99% frente a 96%, p=0,007). En general, al 23,2% de los pacientes se les diagnosticó una recidiva, y el 78% de los pacientes eran asintomáticos. La mediana de supervivencia en 37 pacientes que se sometieron a una terapia curativa posterior fue de 69 meses. Se trata de resultados excelentes en un grupo seleccionado de pacientes, sin comparación con un grupo con un seguimiento menos intensivo del tumor.
Evidencias sobre el uso de PET/TC en el seguimiento
El principal problema del uso de la PET/TC en el seguimiento radica en los cambios inflamatorios postoperatorios del tórax, que pueden dar lugar a hallazgos falsos positivos, ya que dichos cambios suelen ir acompañados de una fuerte acumulación de FDG. Estos cambios inflamatorios pueden seguir presentes seis meses después de la operación [19]. La tasa de falsos positivos en esta fase temprana es superior al 10% [20]. Este problema es aún más pronunciado tras la radioterapia local [21,22]. Una posible ventaja de la PET/TC es la detección precoz de metástasis a distancia. Hay que decir que la importancia de la PET/TC en la detección de metástasis cerebrales -un lugar frecuente de recidiva- es limitada. El PET/TC también tiene un beneficio potencial en la detección precoz de segundos tumores. Sin embargo, en un estudio prospectivo, no aleatorizado, no se encontró ninguna ventaja de la PET/TC sobre los exámenes radiológicos convencionales en el seguimiento del CPNM. La exposición a la radiación durante la PET/TC (aprox. 11 mSV) es significativamente mayor que la de un TAC torácico de “dosis baja” (2 mSV) o una radiografía de tórax convencional (0,05 mSV) [20,23]. Además, los costes también son significativamente más elevados. Además, están los costes de la aclaración posterior de los hallazgos falsos positivos. Hasta el momento, no hay estudios que demuestren un beneficio de la PET/TC en el seguimiento con respecto a la supervivencia o la calidad de vida.
Recomendaciones actuales de las sociedades profesionales
La mayoría de las sociedades profesionales recomiendan controles clínicos regulares e imágenes radiológicas convencionales del tórax o TAC torácico (Tab. 1). En la práctica clínica, muchos médicos no siguen estas recomendaciones y realizan controles de imagen adicionales con PET/TC o RM [24]. Curiosamente, en una encuesta realizada por la Sociedad de Cirugía Torácica, sólo una pequeña proporción de médicos considera probable que su comportamiento en el seguimiento del tumor proporcione a los pacientes una ventaja de supervivencia [25,26].
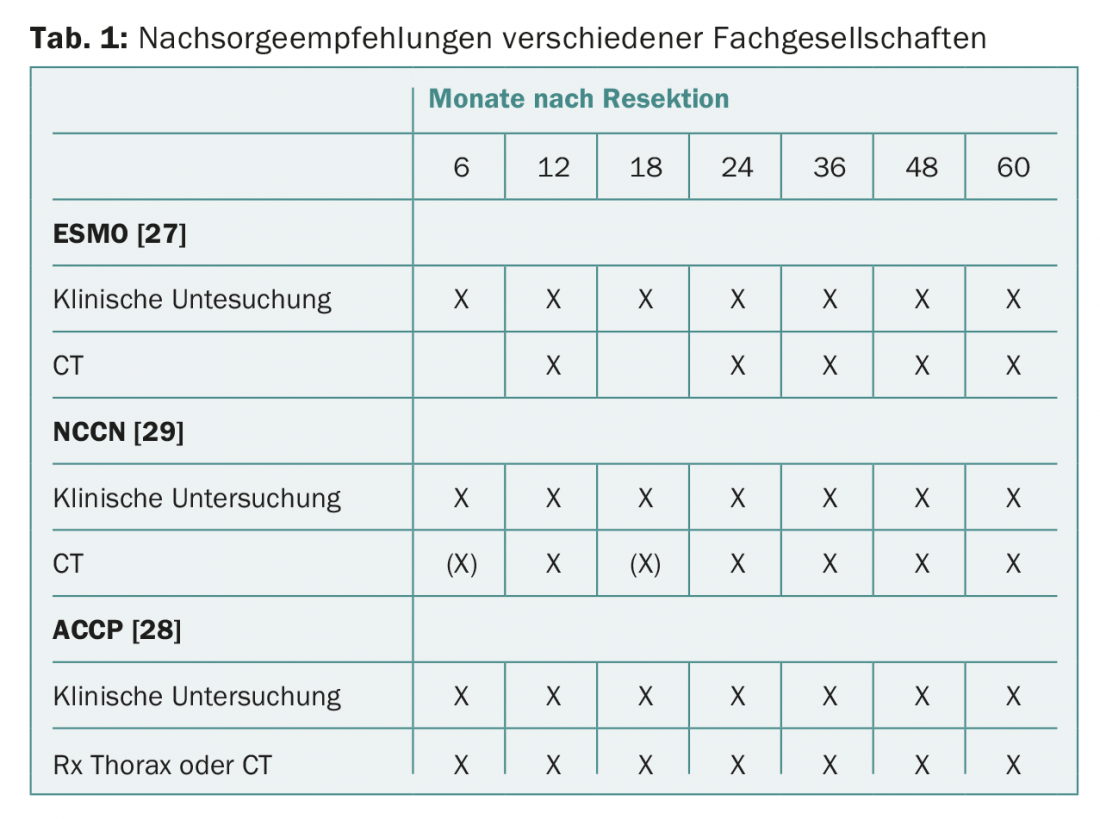
Las directrices de la ESMO (Sociedad Europea de Oncología Médica) recomiendan un chequeo clínico cada tres o seis meses durante los dos o tres primeros años y anualmente a partir de entonces. En cuanto al diagnóstico por imagen, se recomiendan las radiografías de tórax y la tomografía computarizada anual del tórax [27].
El Colegio Americano de Médicos de Tórax (ACCP) recomienda que los pacientes sometidos a resección curativa de CPNM sean controlados mediante TC torácico cada seis meses durante los dos primeros años y anualmente a partir de entonces. No se recomienda la realización de exámenes PET en el seguimiento [28].
Las recomendaciones de la NCCN (National Comprehensive Cancer Network) para el carcinoma bronquial sugieren exámenes clínicos y TC de tórax con o sin contraste cada seis o doce meses durante dos años, y después TC anuales sin contraste [29]. No se recomienda la PET ni la IRM craneal.
Resumen
A pesar de los beneficios potenciales de un seguimiento intensivo y basado en imágenes para la detección precoz de recidivas locales que puedan abordarse de nuevo de forma curativa y la detección precoz de segundos tumores, existen pocas pruebas que respalden el uso rutinario de investigaciones más allá del examen físico periódico y la radiografía de tórax convencional. Ningún estudio de seguimiento ha demostrado una mejora de la supervivencia o de la calidad de vida de los pacientes con CPNM. La mayoría de estos estudios son retrospectivos y tienen muchas limitaciones. Los exámenes radiológicos adicionales se asocian a veces a costes elevados. Diversos estudios han demostrado que el seguimiento intensivo no es rentable [11,14]. Además, debe mencionarse en este punto que un mayor uso de exámenes radiológicos sensibles en el seguimiento aumenta el riesgo de hallazgos falsos positivos, lo que a su vez hace necesarios exámenes adicionales, lo que supone una carga para los pacientes y genera costes adicionales.
La mayoría de los pacientes con CPNM operados con intención curativa son mayores y tienen enfermedades concomitantes. Muchos son fumadores activos o ex fumadores. Estos puntos justifican consultas médicas regulares. A pesar de la falta de pruebas, la mayoría de las sociedades profesionales recomiendan el uso de tomografías computarizadas del tórax cada tres a seis meses, además de un examen clínico. Existe una gran necesidad de estudios prospectivos para evaluar el valor de los exámenes radiológicos en los cuidados de seguimiento. Fuera de los protocolos de estudio, recomendamos que el seguimiento se limite esencialmente a controles clínicos y radiografías convencionales de tórax. Es importante discutir la importancia y la puesta en práctica del seguimiento con los pacientes. Un aspecto importante de la atención de seguimiento es también motivar a los pacientes para que dejen de fumar. Los pacientes que siguen fumando tienen un mayor riesgo de recaída, un mayor riesgo de segundos tumores, una mayor mortalidad no relacionada con el cáncer y una peor supervivencia global [30–32].
Mensajes para llevarse a casa
- Sólo alrededor de la mitad de los pacientes con cáncer de pulmón no microcítico (CPNM) recién diagnosticado pueden someterse a una terapia curativa.
- La probabilidad de recaída tras una terapia curativa en el CPNM es del 30-75% dependiendo del estadio y es mayor en los tres primeros años.
- No existen pruebas fehacientes que justifiquen un seguimiento intensivo tras un CPNM tratado de forma curativa, y menos aún un seguimiento radiológico estrecho. La mayoría de los pacientes ya no pueden ser tratados de forma curativa en caso de recaída.
- El seguimiento debe incluir esencialmente un seguimiento clínico, radiografías convencionales del tórax y, si es necesario, tomografías computarizadas.
Literatura:
- Martini N, et al: Incidencia de la recidiva local y de segundos tumores primarios en el cáncer de pulmón resecado en estadio I. J Thorac Cardiovasc Surg 1995; 109: 120-129.
- al-Kattan K, et al: Recidiva de la enfermedad tras la resección del cáncer de pulmón en estadio I. Eur J Cardiothorac Surg 1997; 12(3): 380-384.
- Martin J, et al: Resultados a largo plazo de la terapia de modalidad combinada en el cáncer de pulmón no microcítico resecable. J Clin Oncol 2002; 20: 1989-1995.
- No hay autores en la lista: Patrones de fracaso en pacientes con carcinoma pulmonar no microcítico resecado en estadio I y II. El Grupo Ludwig de Estudio del Cáncer de Pulmón. Ann Surg 1987; 205: 67-71.
- Sugimura H, et al: Supervivencia tras un cáncer de pulmón no microcítico recidivante después de una resección pulmonar completa. Ann Thorac Surg 2007; 83: 409-417.
- Thomas P, Rubinstein L: Recidiva del cáncer tras la resección: cáncer de pulmón de células no pequeñas T1 N0. Grupo de estudio del cáncer de pulmón. Ann Thorac Surg 1990; 49(2): 242-247.
- Johnson BE: Segundos cánceres de pulmón en pacientes tras el tratamiento de un cáncer de pulmón inicial. J Natl Cancer Inst 1998; 90: 1335-1345.
- Deschamps C, et al: Cánceres primarios múltiples de pulmón. Resultados del tratamiento quirúrgico. J Thorac Cardiovasc Surg 1990; 99: 769-777.
- Martini N, Melamed MR: Cánceres primarios múltiples de pulmón. J Thorac Cardiovasc Surg 1975; 70: 606-612.
- Moore S, et al: Seguimiento dirigido por enfermeras y seguimiento médico convencional en el tratamiento de pacientes con cáncer de pulmón: ensayo aleatorio. BMJ 2002; 325: 1145.
- Virgo KS, et al: Opciones de manejo postratamiento para pacientes con cáncer de pulmón. Ann Surg 1995; 222: 700-710.
- Nakamura R, et al: Seguimiento postoperatorio de pacientes con cáncer de pulmón de células no pequeñas. Oncología 2010; 33: 14-18.
- Younes RN, Gross JL: Seguimiento en el cáncer de pulmón ¿Con qué frecuencia y para qué? Tórax 1999; 115: 1494-1499.
- Egermann U, et al: Seguimiento regular tras la resección curativa del cáncer de pulmón no microcítico: ¿un beneficio real para los pacientes? Eur Respir J 2002; 19: 464-468.
- Walsh GL, et al: ¿Está médicamente indicado y es rentable el seguimiento de los pacientes con cáncer de pulmón tras la resección? Ann Thorac Surg 1995; 60: 1563-1570.
- Westeel V, et al: Relevancia de un seguimiento postoperatorio intensivo tras la cirugía del cáncer de pulmón de células no pequeñas. Ann Thorac Surg 2000; 70: 1185-1190.
- Song IH, et al: Factores pronósticos de la supervivencia tras la recidiva en pacientes con cáncer de pulmón no microcítico en estadio I completamente resecado. Eur J Cardiothorac Surg 2014; 45: 262-267.
- Hanna WC, et al: La tomografía computarizada de dosis mínima es superior a la radiografía de tórax para el seguimiento y tratamiento de pacientes con cáncer de pulmón resecado. J Thorac Cardiovasc Surg 2014; 147: 30-33.
- Kanzaki R, et al: Valor clínico de la tomografía por emisión de positrones con F18-fluorodesoxiglucosa-tomografía computarizada en pacientes con cáncer de pulmón de células no pequeñas tras cirugía potencialmente curativa: experiencia con 241 pacientes. Interact Cardiovasc Thorac Surg 2010; 10: 1009-1014.
- Choi SH, et al: Tomografía por emisión de positrones-tomografía computarizada para la vigilancia postoperatoria en el cáncer de pulmón de células no pequeñas. Ann Thorac Surg 2011; 92: 1826-1832; discusión 1832.
- Dahele M, et al: Cambios radiológicos tras la radioterapia estereotáctica para el cáncer de pulmón en estadio I. J Thorac Oncol 2011; 6: 1221-1228.
- Huang K, et al.: Cambios radiográficos tras la radioterapia ablativa estereotáctica pulmonar (SABR) – ¿Podemos distinguir la recidiva de la fibrosis? Una revisión sistemática de la literatura. Radiother Oncol 2012; 102: 335-342.
- Brix G, et al: Exposición a la radiación de pacientes sometidos a exámenes PET/TC de 18F-FDG de modalidad dual de cuerpo entero. J Nucl Med 2005; 46: 608-613.
- Edelman MJ, Schuetz J: Seguimiento del cáncer de pulmón no microcítico local (estadio I y estadio II) tras la resección quirúrgica. Curr Treat Options Oncol 2002; 3: 67-73.
- Naunheim KS, et al: Pruebas de vigilancia clínica tras operaciones de cáncer de pulmón. Ann Thorac Surg 1995; 60: 1612-1616.
- Virgo KS, et al: Seguimiento de pacientes con cáncer de pulmón: motivación de los cirujanos torácicos. Tórax 1998; 114: 1519-1534.
- Vansteenkiste J, et al.: 2ª Conferencia de Consenso de la ESMO sobre Cáncer de Pulmón: consenso sobre diagnóstico, tratamiento y seguimiento del cáncer de pulmón de células no pequeñas en estadios iniciales. Ann Oncol 2014 ago; 25(8): 1462-1474.
- Colt HG, et al: Follow-up and surveillance of the patient with lung cancer after curative-intent therapy: Diagnosis and management of lung cancer, 3rd ed: American College of Chest Physicians evidence-based clinical practice guidelines. Tórax 2013; 143: e437S-54S.
- Red Nacional Integral del Cáncer: Guías de práctica clínica en oncología de la NCCN (Guías de la NCCN®); Cáncer de pulmón de células no pequeñas. Cáncer de pulmón de células no pequeñas (versión 5; 2017).
- Warren GW, et al: Tabaquismo en el momento del diagnóstico y supervivencia en pacientes con cáncer. Int J Cancer 2013; 132: 401-410.
- Park SM, et al: Tabaquismo previo al diagnóstico, obesidad, resistencia a la insulina y riesgo de un segundo cáncer primario en varones supervivientes de cáncer: Estudio de la National Health Insurance Corporation. J Clin Oncol 2007; 25: 4835-4843.
- Gajdos C, et al: Efectos adversos del tabaquismo sobre los resultados postoperatorios en pacientes con cáncer. Ann Surg Oncol 2012; 19: 1430-1438.
InFo ONCOLOGÍA Y HEMATOLOGÍA 2017; 5(3): 18-21