En 2023 se publicó una versión actualizada de la directriz s2k “Diagnóstico, prevención y tratamiento del eccema de manos”. Se propone clasificar el eccema de manos/eccema crónico de manos desde un punto de vista etiológico en dermatitis de contacto alérgica o irritante, eccema de manos atópico y dermatitis de contacto proteínica, por lo que a menudo se presentan formas mixtas. Actualmente se dispone de opciones terapéuticas tópicas, físicas y sistémicas para su tratamiento. En el caso del eccema alérgico e irritante, es importante identificar los factores desencadenantes y tomar las medidas adecuadas de protección de la piel.
| El texto se basa principalmente en la directriz s2k “Diagnóstico, prevención y tratamiento del eccema de manos” publicada en 2023 (nº de registro AWMF: 013-053, a 23/02/2023) y en la actual directriz europea ESCD de Thyssen et al. 2022. |
El eccema de manos (ES) es una enfermedad inflamatoria de la piel frecuente, con una prevalencia a un año del 9,7% en la población general adulta [1]. Existen formas agudas o crónicas de ES, con diferentes grados de gravedad y subtipos [2]. [2,3] En 2023 se publicó una versión actualizada de la directriz s2k “Diagnóstico, prevención y tratamiento del eccema de manos”, basada en la directriz europea ESCD . Según la definición, existe eccema crónico de manos (ECM) si el eccema localizado en las manos se produce durante más de tres meses o al menos dos veces al año [2]. Las formas crónicas son frecuentes y suelen deberse a una etiología multifactorial. [4,5] Los efectos sociomédicos asociados a la cronicidad debidos al estrés laboral, social y psicológico son considerables y conducen a una reducción de la calidad de vida relacionada con la salud (CVRS ) . Los CHE se encuentran entre los cuadros clínicos más frecuentes en los entornos dermatológicos y de salud laboral [6]. Actualmente se dispone de opciones terapéuticas tópicas, físicas y sistémicas para el tratamiento del eccema de manos [2]. Sin embargo, existe una necesidad insatisfecha de alternativas terapéuticas bien toleradas y a largo plazo, en particular para el CHE moderado a grave. En este contexto se han puesto en marcha varios proyectos de investigación.
Puede realizar el examen CME en nuestra plataforma de aprendizaje después de revisar los materiales recomendados. Haga clic en el siguiente botón:
Epidemiología y carga de morbilidad
En un reciente estudio danés basado en la población, la prevalencia a un año del eccema de manos en la población general fue del 13,3%, con un 35,1% de los afectados con una manifestación de moderada a grave y un 82,6% que cumplía los criterios para el CHE [7]. El grado de pérdida de calidad de vida se correlaciona positivamente con la gravedad y la duración de la enfermedad [7]. Los desgarros cutáneos, la hinchazón, las ampollas y la inflamación con lesiones exudativas y costrosas perjudican la vida cotidiana. [8,9] Los estudios han demostrado que el eccema de manos tiene el mismo impacto negativo en la calidad de vida relacionada con la salud (CVRS) que la psoriasis o el asma . Estos efectos negativos son más pronunciados para las mujeres que para los hombres y las mujeres [10,11]. [10]En un estudio multicéntrico, también se observó que los enfermos de eccema de manos tenían mayores niveles de estrés, depresión, ansiedad y pensamientos suicidas en comparación con la población general . [9,12] La capacidad de trabajo y las actividades cotidianas pueden verse mermadas y no es infrecuente que se desarrollen trastornos del sueño, lo que aumenta aún más el nivel de sufrimiento .
Etiología, morfología y clasificación
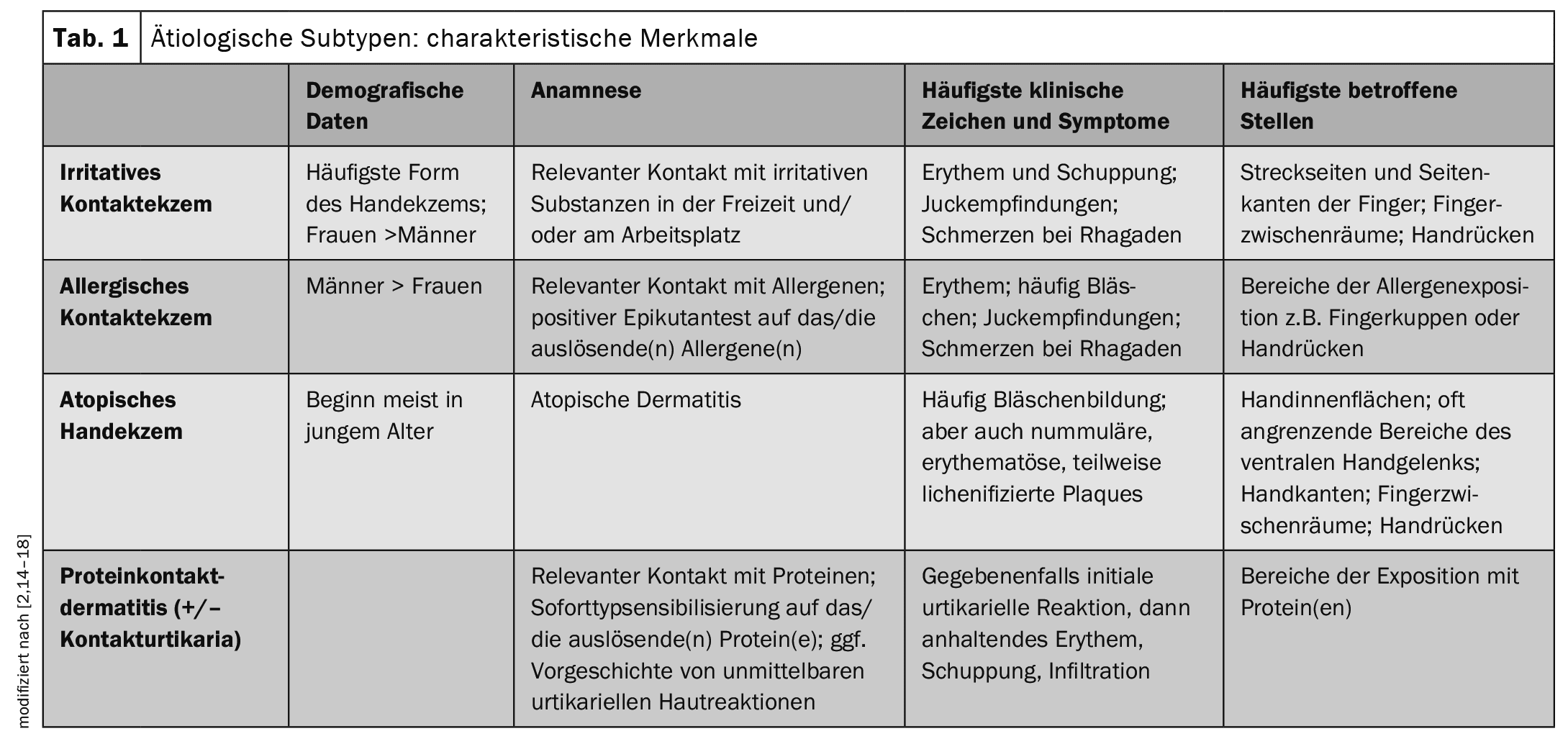
La clasificación del eccema de manos se basa generalmente en la etiología subyacente más que en la morfología, la progresión de la enfermedad y la localización anatómica, aunque el cuadro clínico se utiliza a menudo como característica adicional, sobre todo en los casos de etiología poco clara [2]. La directriz actual propone la siguiente clasificación etiológica por subtipos: [2,3]
- Dermatitis de contacto irritante
- eczema atópico de manos
- dermatitis alérgica de contacto
- Dermatitis de contacto proteínica (con y sin urticaria de contacto).
Las formas más comunes son el eccema de manos irritante y el atópico, seguidos de la dermatitis de contacto alérgica; la dermatitis de contacto proteínica es bastante rara. [2,13] Las formas mixtas son especialmente frecuentes en el CHE; por ejemplo, la dermatitis de contacto irritante suele darse junto con la dermatitis de contacto alérgica o el eccema de manos atópico .
[2,14–18]La tabla 1 ofrece una visión general de los rasgos característicos de los subtipos etiológicos .Una clasificación según los cambios morfológicos distingue entre las siguientes manifestaciones:
- eczema numular de manos
- eczema vesicular de manos
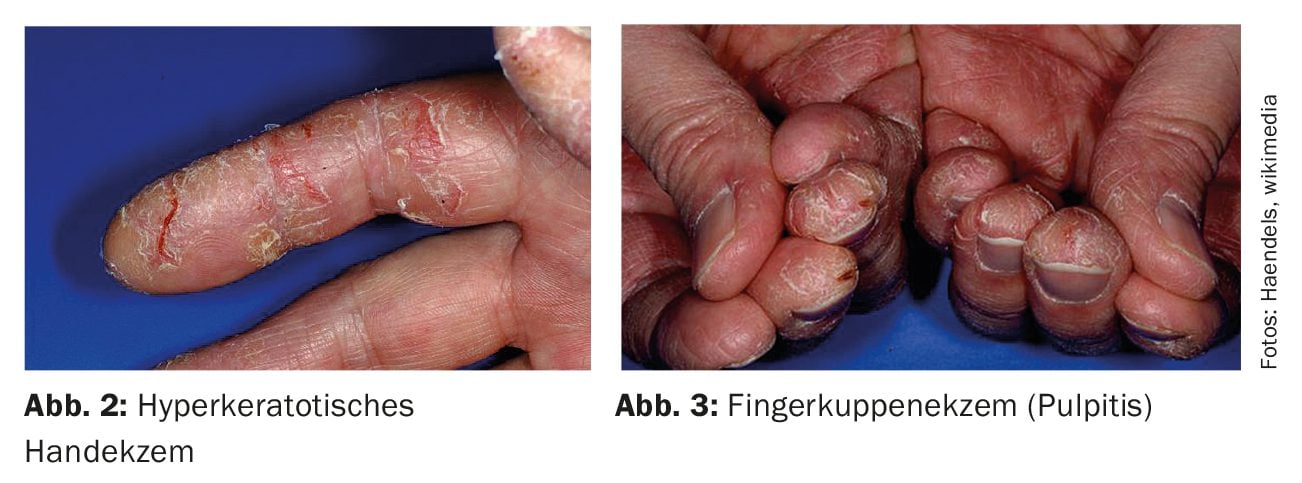
- Eccema hiperqueratósico de las manos
- Eczema de las yemas de los dedos (pulpitis).
Las eflorescencias agudas incluyen eritema, edema, supuración, costras, pápulas y vesículas/bullas. [2,3] Las eflorescencias crónicas incluyen liquenificación, descamación, hiperqueratosis, fisuras y rágades . Todos los subtipos van acompañados de prurito; otros síntomas comunes son dolor, ardor y escozor en la piel. Debe tenerse en cuenta que el eccema de manos suele ser polimórfico. Por ejemplo, los pacientes con CHE suelen presentar una combinación de eritema, descamación, liquenificación, edema, hiperqueratosis, vesículas y fisuras en la zona de las manos y las muñecas [3].
Los cambios histológicos dependen del estadio de la enfermedad e incluyen edema intercelular, espongiosis, acantosis y paraqueratosis en la epidermis, mientras que en la dermis superior se producen infiltrados perivasculares de linfocitos, que a su vez pueden migrar a la epidermis.
Historia clínica y examen clínico
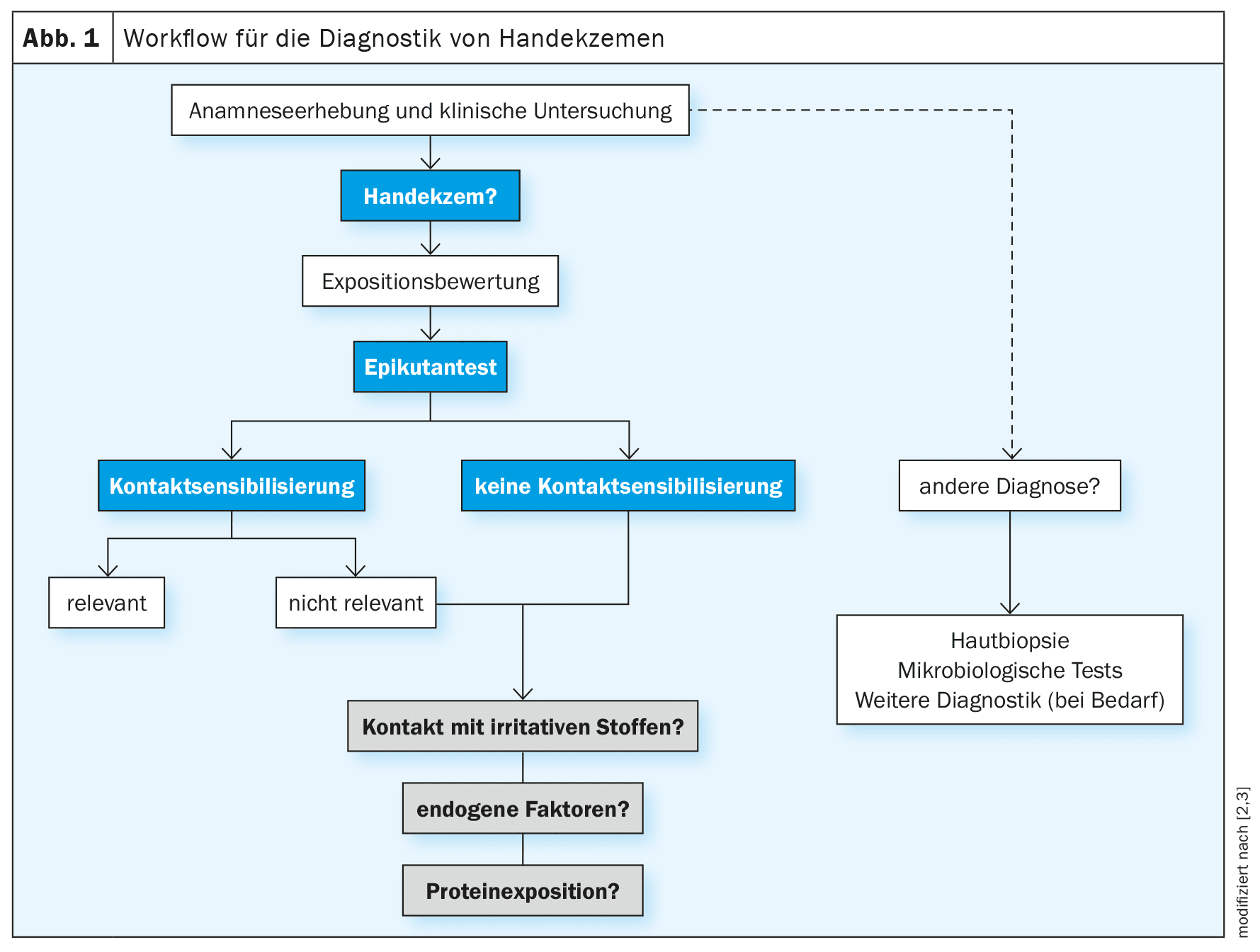
En el diagnóstico del eccema de manos se recomienda un procedimiento estructurado para aclarar sistemáticamente las posibles causas. [2,3] El algoritmo recomendado por la directriz se esboza esquemáticamente en la figura 1. Los componentes importantes del diagnóstico son: una historia clínica detallada que incluya la exposición personal y laboral, un examen clínico y pruebas cutáneas. Una historia clínica minuciosa es de importancia fundamental para cualquier evaluación de la exposición y la evaluación de la exposición es un requisito previo para planificar las pruebas prick y epicutáneas. La historia clínica debe realizarse de forma estructurada y contener información sobre los síntomas actuales, la duración y el curso de la enfermedad. [2,39,57,58] También deben preguntarse las exacerbaciones y recidivas en relación con actividades relacionadas con el trabajo y si existen indicios anamnésicos/anamnésicos familiares de una diátesis atópica (dermatitis atópica, asma alérgica, rinoconjuntivitis alérgica) . [59] Además, deben averiguarse las enfermedades cutáneas o sistémicas previas y actuales, el uso regular de medicamentos y el posible consumo de nicotina . También puede ser útil que los profesionales sanitarios y los pacientes aporten documentación fotográfica de los episodios de la enfermedad. [2,16] Además, las directrices recomiendan recopilar información sobre sensibilizaciones alérgicas previamente documentadas y procedimientos de prueba, así como información sobre el uso y la reacción a medicamentos tópicos y productos para el cuidado de la piel, el trabajo en mojado y la exposición actual y previa a alérgenos de contacto e irritantes conocidos en el trabajo, en casa y durante el tiempo libre .
[2,19]Se ha demostrado que la ES está desencadenada por factores ambientales hasta en un 59% de los casos . La diátesis atópica es uno de los factores de riesgo frecuentemente asociados a la HE/CHE(Resumen 1). Además de la inspección de las manos, el examen clínico incluye la exploración de todo el tegumento, incluidos los pies [2]. [20] Los pies están afectados hasta en un 20% de todos los pacientes con eccema de manos . [21,22] Dado que las manifestaciones clínicas del eccema de manos muestran similitudes con un amplio espectro de dermatosis, las consideraciones de diagnóstico diferencial también son cruciales . En el caso de la dermatitis alérgica de contacto, también debe considerarse la afectación de los genitales.Evaluación de la exposición, prueba de punción y epicutánea
Para el diagnóstico de la dermatitis alérgica de contacto , debe probarse la exposición al alérgeno local y temporalmente relevante y la sensibilización de contacto al alérgeno o alérgenos sospechosos. La dermatitis de contacto irritante es un diagnóstico de exclusión; requiere que se hayan descartado otras etiologías, en particular la dermatitis de contacto alérgica, y que exista exposición a irritantes cutáneos [2]. El eccema de manos atópico puede estar asociado a una alteración inherente de la barrera cutánea, por ejemplo, la deficiencia de filagrina. Otros indicios de eccema atópico de las manos pueden ser una historia personal positiva de eccema atópico, eccema atópico en otra localización (por ejemplo, eccema flexural) u otras enfermedades atópicas. El eccema de manos debido a una dermatitis de contacto proteínica es poco frecuente; el diagnóstico se realiza a partir de la evidencia de una sensibilización de tipo inmediato a una proteína (prick test, IgE específica) y una reacción eccematosa a esta proteína (normalmente carne, pescado, verduras y frutas en personas que manipulan alimentos). La dermatitis de contacto proteínica también puede ir acompañada de urticaria de contacto sobre la proteína.
Evaluación de la exposición: Debe incluir tanto la exposición laboral como la doméstica, incluidos el uso y el tipo de equipo de protección y los productos utilizados para el cuidado de la piel, la higiene personal y las terapias médicas y alternativas. La evaluación de la exposición es una herramienta importante para el diagnóstico etiológico de la dermatitis de contacto alérgica, la dermatitis de contacto proteínica y/o la dermatitis de contacto irritante [4]. El objetivo es determinar si la exposición actual a alérgenos y/o irritantes ha causado el eccema [4]. Además de evaluar si existe una enfermedad profesional, la evaluación de la exposición es también la base de las medidas preventivas. Si una prueba epicutánea arroja resultados positivos inesperados, se recomienda volver a realizar el análisis de la exposición [4]. Existen métodos modernos para identificar y cuantificar la exposición a determinados alérgenos [4].
[23]Prick test: un prick test positivo se utiliza para detectar alergias de tipo inmediato (por ejemplo, látex de caucho natural o ciertos alérgenos alimentarios) y también puede ser un indicio de la presencia de eccema atópico . La exposición continuada o repetida a proteínas incompatibles puede provocar reacciones eccematosas conocidas como dermatitis de contacto proteínica [2]. Si se sospecha una dermatitis de contacto proteínica sin síntomas sistémicos, la prueba del pinchazo con material fresco que contenga proteínas (alimentos y plantas) es un procedimiento diagnóstico fiable e importante. [2,24] Alternativamente, la exposición directa al alérgeno sospechoso durante unos 20 minutos en el lugar donde se produce la dermatitis de contacto proteínica (por ejemplo, pescado o carne en los dedos) puede provocar habones y ampollas, lo que confirma el diagnóstico .Sin embargo, siempre debe tenerse en cuenta el riesgo de anafilaxia en pacientes que hayan experimentado síntomas generalizados en el pasado. Por lo tanto, es aconsejable realizar la prueba con un historial médico adecuado en preparación para emergencias. Al analizar los resultados, es importante tener en cuenta que las pruebas de pinchazo con material fresco también pueden dar lugar a reacciones positivas inespecíficas (irritantes), por lo que pueden ser útiles las pruebas de control. Puede obtenerse información adicional sobre el perfil de sensibilización individual midiendo los anticuerpos IgE específicos además de la prueba de pinchazo. [2,24] Esto puede confirmar el diagnóstico de hipersensibilidad de tipo inmediato .
[23]Prueba epicutánea (también conocida como prueba del parche): se considera el patrón oro para detectar la sensibilización de tipo IV (alergias de tipo tardío) como desencadenante de la dermatitis alérgica de contacto y está indicada si el eccema de manos ha persistido durante más de tres meses, si los síntomas no responden a la terapia o si existe la sospecha clínica de una alergia de contacto . [23] Una reacción positiva en la prueba epicutánea requiere una evaluación posterior de la relevancia clínica de los alérgenos identificados . Si se identifican desencadenantes ocupacionales, debe comprobarse el lugar de trabajo del paciente. Dado que la dermatitis alérgica de contacto de las manos sólo puede curarse evitando sistemáticamente las sustancias desencadenantes, es importante proporcionar a los pacientes información exhaustiva sobre el tipo de alérgenos de contacto y su aparición [2]. Debe tenerse en cuenta que una prueba epicutánea negativa por sí sola no significa la exclusión absoluta de la sensibilización de contacto, ya que es posible que se produzcan reacciones falsas negativas y no siempre está garantizado que se hayan incluido todos los alérgenos potenciales.Diagnóstico microbiológico y molecular
Si existen indicios de una infección secundaria durante el examen clínico, puede utilizarse un hisopo cutáneo para obtener información sobre el microorganismo causante y la resistencia a los antibióticos [2]. En la mayoría de los casos, las infecciones secundarias se deben al Staphylococcus aureus (S. aureus) y se producen como factor acompañante o agravante del eccema de manos, sobre todo en pacientes atópicos. [2,25] El tratamiento antibiótico sólo debe considerarse si hay signos de una infección clínica . Además, debe descartarse una posible infección por dermatofitos (tiña) o por levaduras (candidiasis); los casos unilaterales de eccema de manos son especialmente sospechosos. [26] A efectos de diagnóstico, deben tomarse frotis de piel/material escamoso para microscopía y cultivo y -si está disponible- para reacción en cadena de la polimerasa (PCR) . En el caso de las infecciones por dermatofitos en las manos, también pueden verse afectados los pies. Además, debe considerarse la sarna como posible diagnóstico diferencial. [2,27] En casos poco frecuentes, normalmente cuando se forman ampollas en un dedo, también debe considerarse la posibilidad de una infección por herpes simple .
[28,29]Para los casos en los que resulta difícil diferenciar clínica e histológicamente el eccema de manos de la psoriasis palmar, desde hace algunos años es posible utilizar el “ clasificador molecular” en el campo del diagnóstico molecular, que garantiza una mejor diferenciación basada en la expresión específica de la enfermedad de los genes NOS2 y CCL27 en la biopsia cutánea . [2,30,31] Alternativamente, el perfil molecular de las diferentes etiologías y subtipos clínicos/morfológicos del eccema de manos también puede analizarse ahora sin biopsia cutánea utilizando secciones de tiras adhesivas epidérmicas junto con la secuenciación del transcriptoma completo y el análisis del proteoma global .Tratamiento según el esquema paso a paso
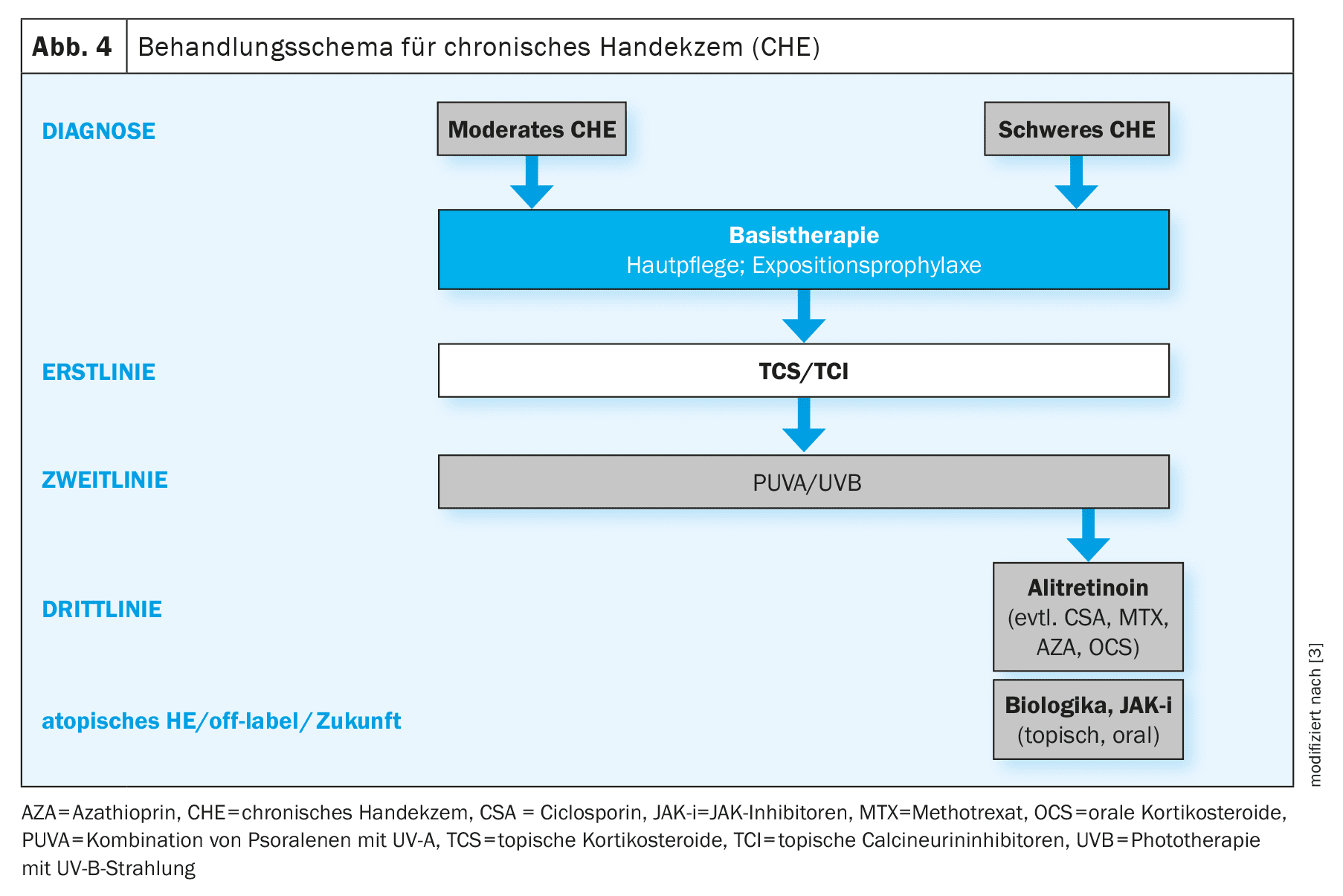
El tratamiento de la HE/CHE se basa en un esquema paso a paso e incluye varios componentes de tratamiento en función de la morfología y la gravedad (Fig. 4) [2]. [2,23] Para evaluar la gravedad puede utilizarse la puntuación del índice de gravedad del eccema de manos (HECSI) o la guía fotográfica validada . [32] La guía fotográfica adaptada contiene 16 fotografías categorizadas en cuatro grupos de gravedad: casi sin apariencia, moderado, grave y muy grave, se utilizó para evaluar la gravedad autodeclarada de la ES .
[33] El HECSI da una puntuación total de 0 a 360 puntos basada en la evaluación de la gravedad de seis signos morfológicos diferentes y la extensión del eccema en cinco zonas de las manos (curado = 0; casi curado = 1-16; moderado = 17-37; grave = 38-116; muy grave = ≥117) . [34,35] En los estudios clínicos, el HECSI, una evaluación validada de la gravedad basada en la morfología, es la herramienta de evaluación objetiva más utilizada .
Terapia antiinflamatoria tópica/fototerapia: Actualmente no existen opciones de terapia antiinflamatoria tópica aprobadas específicamente para la HE/CHE. [3,23] Para el tratamiento de primera línea de la CHE de moderada a grave, las directrices recomiendan el uso de corticosteroides tópicos (TCS) de potencia I-IV . [38] El tratamiento de la CHE de moderada a grave es complejo y requiere una estrategia terapéutica a largo plazo . [3,23] A menudo se da una combinación de factores irritativos, alérgicos y endógenos, lo que explica el curso crónico y la respuesta a menudo insatisfactoria a la terapia . Debido al riesgo de atrofia cutánea, no se recomienda el uso de TCS a largo plazo [3]. [15] Además, es posible que los TCS no ofrezcan beneficios para todos los subtipos de CHE, ya que hay pruebas de que los pacientes con dermatitis de contacto irritante responden de forma inadecuada y la dermatitis de contacto irritante está implicada de alguna forma en la mayoría de los casos de CHE . Como opción ahorradora de esteroides, puede utilizarse a corto plazo el inhibidor tópico de la calcineurina (ITC) tacrolimus (pomada, 0,1%) [3]. En pacientes adultos con CHE de moderada a grave que se muestra refractaria a los TCS/TCI, debe utilizarse fototerapia (PUVA tópica, UVB de banda estrecha, UVA1) de las manos [2]. Debido al riesgo de efectos secundarios con el uso prolongado como resultado de la dosis acumulada de UV, la fototerapia no es adecuada para el tratamiento a largo plazo.
[2,3,40]Terapia sistémica: La alitretinoína es actualmente la única terapia sistémica autorizada específicamente para la CHE en Suiza y puede utilizarse en adultos con CHE grave que no responden suficientemente al tratamiento con preparados tópicos y/o fototerapia . La alitretinoína es un principio activo del grupo de los retinoides y se administra en forma de cápsulas. [41] El dolor de cabeza es el efecto adverso más frecuente, que suele aparecer al inicio del tratamiento con alitretinoína y en muchos casos remite al cabo de 1-2 semanas . [2,17] Otros posibles efectos secundarios son un aumento de los niveles plasmáticos de colesterol y triglicéridos y una disminución de los parámetros de la función tiroidea, por lo que estos parámetros deben vigilarse durante el tratamiento y tomar contramedidas si es necesario . Al igual que otras sustancias activas de la clase de los retinoides, la alitretinoína también es teratogénica, por lo que se indican medidas anticonceptivas seguras y pruebas de embarazo periódicas antes, durante y durante un mes después de finalizar el tratamiento en mujeres en edad fértil [2].Los glucocorticoides orales (un máximo de tres semanas, empezando con 0,5 mg/kg/día), la acitretina, la ciclosporina, la azatioprina y el metotrexato se utilizan a veces fuera de indicación [2]. La acitretina es también un retinoide y, por tanto, teratogénico. El tratamiento con ciclosporina requiere un seguimiento cuidadoso, ya que puede asociarse a acontecimientos adversos potencialmente graves. En general, existe una gran necesidad de alternativas de tratamiento bien toleradas y sin esteroides que también puedan utilizarse a largo plazo.
Los nuevos hallazgos sobre los efectos de diferentes sustancias activas en distintos subgrupos de pacientes con CHE pueden ayudar a optimizar las opciones de tratamiento [4]. Para ello se necesitan más datos procedentes de estudios bien controlados. [2,4] Una hipótesis, por ejemplo, es que las formas de CHE desencadenadas por Th2 muestran una buena respuesta a las terapias dirigidas a Th2, como el dupilumab o el tralokinumab . Además de los biológicos, los inhibidores de JAK (en forma oral o tópica) también son actualmente objeto de investigación.
La entrevista resume otras explicaciones sobre la gestión del CHE.
Eccema crónico de las manos en un contexto sociolaboral
[2,42,43]El eccema de manos como enfermedad profesional de la piel, es decir, síntomas desencadenados o exacerbados por la exposición en el lugar de trabajo, está muy extendido . [44] Las estadísticas de las aseguradoras suizas de accidentes muestran que alrededor de una de cada seis enfermedades profesionales reconocidas está asociada a una enfermedad cutánea** . [45] El eccema de contacto representa alrededor del 90% de las enfermedades profesionales de la piel reconocidas . [42] En cuanto a la etiología del eccema ocupacional de manos, los subtipos irritativo y alérgico son los más comunes . [23,46,47] La predisposición atópica es el factor predisponente más conocido e importante y se encuentra en un tercio a la mitad de los casos de eccema ocupacional de manos .** Estado de la información 07.10.2024
[23]Los desencadenantes habituales de la dermatitis de contacto irritante son la exposición a trabajos húmedos, alimentos, guantes o aceites, donde el índice de gravedad del eccema de manos influye en la incidencia de la dermatitis de contacto irritante con la duración y la intensidad de la exposición . [23] Las posibles causas de la dermatitis de contacto alérgica incluyen la exposición a alérgenos como el cromato, el níquel, los biocidas y los productos químicos del caucho . [23] No es infrecuente que exista una combinación de factores irritantes, alérgicos y endógenos, lo que explica tanto el curso crónico como la respuesta a menudo insatisfactoria a la terapia . [48]Ciertos grupos ocupacionales están asociados con un mayor riesgo de desarrollar eccema de manos, incluyendo :- Ocupaciones de trabajo en mojado (peluqueros, limpiadores, personal sanitario, metalúrgicos, protésicos dentales)
- Ocupaciones con mayor exposición mixta en la industria alimentaria (panaderos, carniceros)
- [49–51]Floristas, cajeros, galvanizadores, operadores de maquinaria y empleados de la construcción y del tratamiento de superficies metálicas .
Mensajes para llevar a casa
- El eccema de manos (EM) y especialmente el eccema crónico de manos (ECM) son muy estresantes para los afectados y se asocian a una menor calidad de vida.
- La directriz s2k actualizada en 2023, que se basa en la directriz actual de la ESCD, ofrece una visión global de las recomendaciones basadas en la evidencia para el diagnóstico y el tratamiento del eccema de manos (ES)/eccema crónico de manos (ECM).
- Desde un punto de vista etiológico, la HE/CHE se clasifica como dermatitis alérgica de contacto, dermatitis irritante de contacto, eccema atópico de manos y dermatitis proteínica de contacto, dándose con frecuencia formas mixtas.
- La directriz recomienda un régimen de terapia escalonada para el tratamiento de la HE/CHE. Los TCS se consideran terapia de “primera línea”. El único agente terapéutico sistémico aprobado para la forma grave es actualmente la alitretinoína. Actualmente se están investigando diversos productos biológicos e inhibidores de JAK.
- El HE/CHE tiene una gran importancia sociomédica. El eccema ocupacional de manos está muy extendido en determinados grupos profesionales. En Suiza, los trabajadores deben notificar la HE/CHE ocupacional a la SUVA o a una compañía privada de seguros de accidentes.
Literatura:
- Quaade AS, et al: Prevalencia, incidencia y gravedad del eccema de manos en la población general – una revisión sistemática y metaanálisis. Dermatitis de contacto 2021; 84(6): 361-374.
- Directriz S2k “Diagnóstico, prevención y terapia del eccema de manos”, registro AWMF nº: 013-053, estado: 23/02/2023, válido hasta: 22/02/2028.
- Thyssen J, et al: Directrices para el diagnóstico, la prevención y el tratamiento del eccema de manos. Dermatitis de contacto 2022; 86(5): 357-378.
- “Panorama asistencial del eccema crónico de manos: status quo, retos y dermatología laboral”, Prof. Dr. Christoph Skudlik, formación avanzada, www.cme-kurs.de/kurse/chronisches-handekzem-status-quo-herausforderungen-berufsdermatologie-2,(última consulta: 03.10.2024).
- Nørreslet LB, et al: Impacto del eccema de manos en la calidad de vida: áreas metropolitanas frente a no metropolitanas. Dermatitis de contacto 2018; 78(5): 348-354.
- Silverberg JI, et al: Directrices sobre el eccema crónico de manos de un panel de expertos del Consejo Internacional del Eccema. Dermatitis 2021;32(5): 319-326.
- Quaade AS, et al: Eccema crónico de las manos: una enfermedad prevalente en la población general asociada a una menor calidad de vida y a malas medidas de salud general. Dermatitis de contacto 2023; 89(6): 453-463.
- Cvetkovski RS, et al: Calidad de vida y depresión en una población de pacientes con eczema ocupacional de manos. Dermatitis de contacto. 2006; 54: 106-111.
- Moberg C, Alderling M, Meding B: Eccema de manos y calidad de vida: un estudio basado en la población, estudio de 2009. BJD 2009; 161(2): 397-403.
- Agner T, et al: Gravedad del eccema de manos y calidad de vida: un estudio transversal multicéntrico de pacientes con eccema de manos. Dermatitis de contacto 2008; 59: 43-47.
- Marron SE, et al: La carga psicosocial del eccema de manos: Datos de un estudio multicéntrico dermatológico europeo. Dermatitis de contacto 2018; 78: 406-412.
- Grant L, et al: Desarrollo de un modelo conceptual del eccema crónico de manos (ECM) basado en entrevistas cualitativas con pacientes y dermatólogos expertos. Adv Ther 2020; 37(2): 692-706.
- [Pathogenesis of hand eczema]Molin S: Patogénesis del eccema de manos . Dermatólogo 2019; 70(10): 755-759.
- Diepgen TL, et al: Guía sobre el tratamiento del eczema de manos Código CIE 10: L20. L23. L24. L25. L30. JDDG 2009; 7 Suppl 3: S1-16.
- Agner T, et al. : Clasificación del eccema de manos. JEADV 2015; 29: 2417-2422.
- Agner T, Elsner P. Eccema de manos: epidemiología, pronóstico y prevención. JEADV 2020; 34 Suppl 1: 4-12.
- Menné T, et al: Directrices sobre el eccema de manos basadas en las directrices danesas para el diagnóstico y tratamiento del eccema de manos. Dermatitis de contacto 2011; 65: 3-12.
- Molin S, et al: Diagnóstico del eccema crónico de manos mediante un algoritmo: una herramienta para la clasificación en la práctica clínica. Clin Exp Dermatol 2011; 36: 595-601.
- Lerbaek A, et al: La heredabilidad del eccema de manos no se explica por la comorbilidad con la dermatitis atópica. J Invest Dermatol 2007; 127: 1632-1640.
- Agner T, et al: Factores asociados al eccema combinado de manos y pies. JEADV 2017; 31: 828-832.
- Mahler V: Dermatitis de las manos–diagnóstico diferencial, diagnóstico y opciones de tratamiento. JDDG 2016; 14: 7-26; quiz 27-8.
- Antonov D, Schliemann S, Elsner P: Dermatitis de las manos: una revisión de las características clínicas, la prevención y el tratamiento. Am J Clin Dermatol 2015; 16: 257-270.
- Herloch V, Elsner P. La (nueva) enfermedad profesional nº 5101: “Enfermedades cutáneas graves o recurrentes”. JDDG 2021 mayo; 19(5):720-742. https://onlinelibrary.wiley.com/doi/10.1111/ddg.14537_g.
- Dickel H. Alergias ocupacionales excepcionales causadas por alimentos de origen animal. El dermatólogo. 2021; 72: 493-501.
- Haslund P, et al: Staphylococcus aureus y gravedad del eccema de manos. Br J Dermatol. 2009; 161: 772-777.
- Wiegand C, et al: ¿Siguen siendo punteros los métodos clásicos de diagnóstico en micología? JDDG 2016; 14: 490-494.
- Fatahzadeh M, Schwartz RA: Infecciones por el virus del herpes simple humano: epidemiología, patogenia, sintomatología, diagnóstico y tratamiento. JAAD 2007; 57: 737-763.
- Quaranta M, et al: El análisis de expresión genómica intraindividual revela una firma molecular específica de la psoriasis y el eccema. Sci Transl Med 2014; 6: 244ra90.
- Garzorz-Stark N, et al: Un novedoso clasificador molecular de enfermedades para la psoriasis y el eccema. Exp Dermatol 2016; 25: 767-774.
- Sølberg JBK, et al: El transcriptoma del eccema de manos evaluado mediante stripping con cinta adhesiva. Dermatitis de contacto 2022; 86: 71-79.
- Sølberg JBK, et al: El proteoma del eccema de manos evaluado mediante stripping con cinta adhesiva. J Invest Dermatol 2023 Aug; 143(8): 1559-1568.e5.
- Coenraads PJ, et al: Construcción y validación de una guía fotográfica para evaluar la gravedad de la dermatitis crónica de las manos. BJD 2005; 152: 296-301.
- Held E, et al: El índice de gravedad del eccema de manos (HECSI): un sistema de puntuación para la evaluación clínica del eccema de manos. Un estudio de fiabilidad interobservadores e intraobservadores. BJD 2005; 152(2): 302-307.
- Weistenhöfer W, et al: Una visión general de las puntuaciones cutáneas utilizadas para cuantificar el eccema de manos: una actualización crítica según los criterios de la medicina basada en la evidencia. BJD 2010; 162(2): 239-250.
- Rönsch H, et al: ¿Qué resultados se han medido en los ensayos sobre el eccema de manos? Una revisión sistemática. Dermatitis de contacto 2019; 80(4): 204-207.
- Williams C, et al: Estudio doble ciego y aleatorizado para evaluar la eficacia de distintas cremas hidratantes en la prevención de la dermatitis inducida por el lavado de manos para simular el uso sanitario. BJD 2010; 162: 1088-1092.
- De Paépe K, et al: Efectos beneficiosos de una crema hidratante de tolerancia cutánea sobre la función de barrera en la dermatitis de contacto irritante y alérgica provocada experimentalmente. Dermatitis de contacto 2001; 44: 337-343.
- Elsner P, Agner T: Eccema de manos: tratamiento. JEADV 2020 Jan; 34 Suppl 1: 13-21.
- Berndt U, et al: Papel de la puntuación de atopia y de las características atópicas individuales como factores de riesgo para el desarrollo de eccema de manos en aprendices de trabajadores del metal. BJD 1999; 140: 922-924.
- Lee GR, et al: Terapias actuales y emergentes para el eccema de manos. Dermatol Ther 2019; 32(3): e12840.
- Bissonnette R, et al: Retratamiento exitoso con alitretinoína en pacientes con eccema crónico de manos recidivante. BJD 2010; 162: 420-426.
- Elsner P, Schliemann S. Tratamiento según un esquema paso a paso. Dtsch Dermatolog 2023;71(1):44-55.
- Skudlik C, John SM: Dermatosis ocupacionales. En: Plewig G et al (eds). Dermatología de Braun-Falco. Springer, Berlín Heidelberg 2022: 539-549.
- “Las enfermedades de la piel en el trabajo son más comunes de lo que cree”, www.suva.ch/de-ch/praevention/nach-gefahren/gefaehrliche-materialien-strahlungen-und-situationen/hautschutz-am-arbeitsplatz/berufliche-hautkrankheiten-frueh-erkennen,(última consulta: 07.10.2024).
- “Eccema crónico de manos”, información para pacientes.
Hospital Universitario de Zúrich, Departamento de Dermatología, www.usz.ch/app/uploads/2020/ 07/A5_BR_Handekzem_Digital-23.9.2019.pdf, (última consulta 07.10.2024). - Hogan DJ, Dannaker CJ, Maibach HI: El pronóstico de la dermatitis de contacto. JAAD 1990; 23(2 Pt 1): 300-307.
- Coenraads PJ, Diepgen TL: Riesgo de eccema de manos en empleados con dermatitis atópica pasada o presente. Int Arch Occup Environ Health 1998; 71(1): 7-13.
- Alfonso JH, et al: Normas mínimas sobre prevención, diagnóstico y tratamiento de las enfermedades cutáneas profesionales y relacionadas con el trabajo en Europa – documento de posición de la Acción COST StanDerm (TD 1206). JEADV 2017; 31 Suppl 4: 31-43.
- Vindenes HK, et al: Prevalencia y factores de riesgo laborales del eccema de manos en una población general noruega (The HUNT Study). Dermatitis de contacto 2017; 77: 214-223.
- Lukács J, Schliemann S, Elsner P: Asociación entre el tabaquismo y la dermatitis de las manos – una revisión sistemática y metaanálisis. JEADV 2015; 29: 1280-1284.
- Bauer A, et al: [Alergias de contacto en la población activa alemana : Datos de la red IVDK de 2003-2013]. Dermatologist 2015; 66: 652-664.
- Diepgen TL, et al: Clasificación del eccema de manos: un estudio transversal y multicéntrico de la etiología y la morfología del eccema de manos. BJD 2009; 160: 353-358.
- “Protección de la piel: cómo evitar lesiones y enfermedades cutáneas”, www.suva.ch/hautschutz,(última consulta: 07.10.2024).
- Ruff SMD, et al: La asociación entre la dermatitis atópica y el eccema de manos: una revisión sistemática y metaanálisis. BJD 2018; 178: 879-888.
- Heede NG, et al: Factores predictivos del eccema de manos autoinformado en adultos daneses: un estudio de cohortes basado en la población con un seguimiento de 5 años. BJD 2016; 175: 287-295.
- Lund T, et al: Riesgo de eccema de manos relacionado con el trabajo en relación con la exposición al trabajo húmedo. Scand J Work Environ Health 2020; 46: 437-445.
- [Criteria of atopic skin diathesis]Diepgen TL, Fartasch M, Hornstein OP: Criterios para la evaluación de la diátesis cutánea atópica . Dermatosis en la ocupación y el medio ambiente 1991; 39: 79-83.
- Diepgen TL, Sauerbrei W, Fartasch M: Desarrollo y validación de puntuaciones diagnósticas para la dermatitis atópica incorporando criterios de calidad de datos y utilidad práctica. J Clin Epidemiol 1996; 49: 1031-1038.
- Molin S, Ruzicka T, Herzinger T: El tabaquismo se asocia a eccema de manos alérgico e irritante combinado, alergias de contacto e hiperhidrosis. JEADV 2015; 29: 2483-2486.
PRÁCTICA DERMATOLÓGICA 2024; 34(5): 4-12