Los adultos jóvenes rara vez se ven afectados por incidentalomas suprarrenales; la edad media supera los 50 años. La mayoría son adenomas suprarrenales endocrinológicamente inactivos, en un 10-15% de los casos los incidentalomas son hormonalmente activos y se encuentran tumores malignos en un 2-5% de los casos. Se recomienda un enfoque paso a paso para su clarificación.
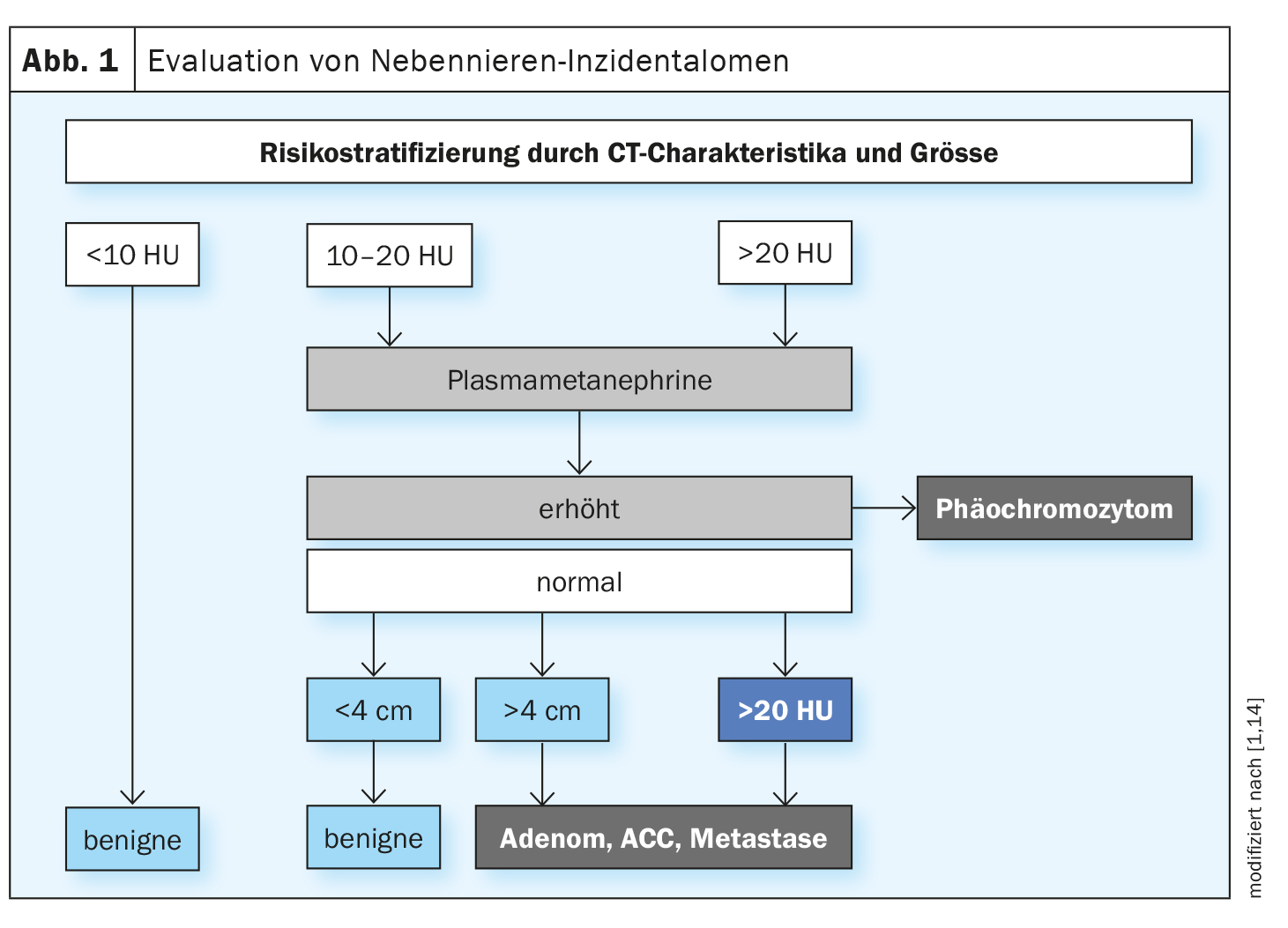
En referencia a la situación actual de los datos y a las directrices prácticas de la Sociedad Europea de Endocrinología, el Prof. Dr. Michael Brändle, Médico Jefe de Medicina Interna General/Medicina Hospitalaria y Medicina de Urgencias del Hospital Cantonal de St. Gallen, explicó el algoritmo de diagnóstico recomendado (Fig. 1) [1,2]. Un incidentaloma suprarrenal es una masa suprarrenal de al menos 1 cm de tamaño detectada por imagen si se trata de un hallazgo incidental en el contexto de un diagnóstico por imagen que no se realizó debido a una sospecha de enfermedad suprarrenal o a un examen de estadificación de un tumor maligno conocido. La atención se centra en la cuestión de si los hallazgos son patológicos o no.
En este contexto, es necesario aclarar ante todo los dos puntos siguientes [1,2]:
- ¿El incidentaloma produce hormonas en exceso?
- ¿Hay algún tumor maligno? (ejemplo clásico: carcinoma corticosuprarrenal).
Los datos epidemiológicos muestran que, paralelamente al aumento de los exámenes por imagen, cada vez se detectan más lesiones pequeñas y benignas en pacientes de edad avanzada. Los incidentalomas suprarrenales son extremadamente raros en personas menores de 30 años; la edad media es de 54 años [3,4]. La incidencia de tumores grandes y malignos permaneció igual durante el periodo de estudio 1995-2015 [5]. Entre el 71,2 y el 82,4% de los incidentalomas suprarrenales son benignos y hormonalmente inactivos (adenomas) [6].
¿Incidentaloma endocrino activo?
El ponente recomendó realizar primero una historia clínica y un examen físico, ya que esto simplificaría la interpretación de los hallazgos de laboratorio [1]. Los tumores suprarrenales endocrinos activos pueden presentar uno de los siguientes cuadros clínicos (tabla 1) :
- Hipercortisolismo (síndrome de Cushing)
- Feocromocitoma
- Hiperaldosteronismo (síndrome de Conn)
- Exceso de hormonas sexuales (extremadamente raro)
El primer paso es aclarar si podría tratarse de un feocromocitoma . Los feocromocitomas suelen ser clínicamente silentes u oligosintomáticos. Los posibles síntomas inespecíficos son dolor de cabeza (60-90%), sudoración (55-75%), palidez, rubor, inquietud, pérdida de peso, fatiga y leucocitosis [13]. Los síntomas se basan en un aumento de la concentración y, por tanto, del efecto de las catecolaminas liberadas. “Siempre hay que buscar un feocromocitoma, incluso en pacientes normotensos”, subrayó el Prof. Brändle. En el caso de lesiones pequeñas con una señal típica de los adenomas, es bastante improbable que se trate de un feocromocitoma. Las directrices recomiendan la medición de metanefrinas libres en plasma o metanefrinas fraccionadas en la recogida de orina para descartar un feocromocitoma [2,7]. Existen ciertos escollos en la determinación de metanefrinas, dijo el ponente, explicando que los resultados pueden ser falsos positivos en pacientes que están siendo tratados con paracetamol o antidepresivos tricíclicos.
El siguiente punto de aclaración se refiere al hiperaldosteronismo. Sin embargo, para ello se propone la “detección de casos”, es decir, buscarla sólo en determinados subgrupos de pacientes [8]. Entre ellos se incluyen los pacientes con hipertensión arterial o hipopotasemia inexplicable. La determinación de la relación aldosterona/renina se sugiere como prueba de cribado, aunque diversos medicamentos (por ejemplo, los hipertensivos) pueden provocar una distorsión, por lo que puede ser necesario un cambio de terapia previo. Fármacos que pueden influir en la relación aldosterona/renina:
- resultados falsos positivos: Betabloqueantes
- resultados falsos negativos: Inhibidores de la ECA, diuréticos, antagonistas AT1, antagonistas mineraloceptores
Los antagonistas del calcio, los alfabloqueantes y los vasodilatadores influyen poco en los resultados. Se recomienda dejar de tomar los medicamentos que puedan provocar una distorsión del resultado de la prueba entre 1 y 4 semanas antes de realizarla [9].
| ¿Se requiere un control de seguimiento? |
| Incidentalomas benignos no secretores: Seguimiento sólo para nuevos aspectos |
| Diagnóstico por imagen de los hallazgos sospechosos intermedios (si aún no se ha realizado una suprarrenalectomía): Revisión al cabo de 6-12 meses; si el tamaño aumenta >20% por 5 mm, está indicada la cirugía. |
| Secreción autónoma leve de cortisol: Compruebe regularmente las comorbilidades |
El siguiente paso es aclarar si existe hipercortisolismo . Puede observarse un exceso manifiesto de cortisol en los pacientes, ya que presentan características de un habitus típico de Cushing, informó el Prof. Brändle [1]. El síndrome de Cushing es un trastorno metabólico causado por un exceso de glucocorticoides como el cortisol. Existen causas exógenas (por ejemplo, la terapia prolongada con glucocorticoides) y endógenas [13]. El tratamiento depende de la causa del síndrome de Cushing; los adenomas de la hipófisis o de las glándulas suprarrenales pueden extirparse quirúrgicamente. Una sospecha de síndrome de Cushing puede verificarse o falsearse con la prueba de 1 mg de dexametasona [2]. Las recomendaciones de las directrices son que se realice una prueba de inhibición de la dexametasona en todos los pacientes [2]. Los niveles séricos de cortisol ≤50 nmol/l (≤1,8 μg/dl) se consideran el punto de corte para descartar la excreción autónoma de cortisol. Si los valores se encuentran en el intervalo 51-138 nmol/l, debe considerarse la posibilidad de repetir las pruebas en función de la presencia de comorbilidades. Los valores >138 nmol/l se clasifican como secreción autónoma de cortisol. En presencia de comorbilidades como la diabetes o la hipertensión, debe considerarse si los pacientes podrían beneficiarse de una intervención quirúrgica (suprarrenalectomía). Un metaanálisis muestra que la suprarrenalectomía puede conllevar una mejora de la hipertensión y la diabetes preexistentes, mientras que no se hallaron cambios significativos con respecto a la dispilipidemia y la obesidad [10]. Bancos et al. incluyeron 26 estudios en su análisis con datos de 584 pacientes con síndrome de Cushing subclínico y 457 pacientes con tumores suprarrenales asintomáticos [10].
Como resultado, los pacientes adrenalectomizados con síndrome de Cushing subclínico mostraron mejoras estadísticamente demostrables en la hipertensión (RR 11; IC 95%: 4,3-27,8) y la diabetes mellitus (RR 3,9; IC 95%: 1,5-9,9) en comparación con los cuidados convencionales [10]. La hipertensión mejoró en 21 de 54 pacientes adrenalectomizados con tumores suprarrenales asintomáticos.
La dignidad: ¿benigna o maligna?
El riesgo de malignidad aumenta con el incremento del tamaño del tumor: para los incidentalomas >6 cm el riesgo de malignidad es del 25%, para los de 4-6 cm es del 6% y para los <4 cm es sólo del 2% [11,12]. La tomografía computarizada (TC) nativa sin contraste es el mejor método validado para evaluar la dignidad. Según las directrices actuales de la Sociedad Europea de Endocrinología, la masa suprarrenal puede clasificarse como benigna si las unidades Hounsfield (UH) son ≤10. Si el tamaño del incidentaloma es de <4 cm, en la mayoría de los casos no es necesario realizar más pruebas de imagen, según el ponente.
Debe considerarse la cirugía para los incidentalomas benignos no secretores (<4 cm, ≤10 HU) ist eine Nachuntersuchung nur bei neuen klinisch relevanten Aspekten erforderlich. Bei suspekten Befunden (10–20 HU) empfahl Prof. Brändle eine Verlaufskontrolle nach 6–12 Monaten; bei Grössenzunahme>20% por 5 mm). En pacientes con una secreción autónoma de cortisol leve, es útil una evaluación periódica de las comorbilidades (diabetes, hipertensión, etc.) [2,13].
Congreso: Foro Médico de Davos
Literatura:
- “Incidentaloma suprarrenal”, Prof. Dr. med. M. Brändle, 31º Foro Médico, Davos, 05.03.2024.
- Fassnacht M, et al: Manejo de los incidentalomas suprarrenales: Guía de práctica clínica de la Sociedad Europea de Endocrinología en colaboración con la Red Europea para el Estudio de los Tumores Suprarrenales. Eur J Endocrinol 2016; 175(2): G1-G34.
- Sherlock M, et al: Incidentaloma suprarrenal. Endocr Rev 2020; 41(6): 775-820.
- Jing Y, et al: Prevalencia y características de los tumores suprarrenales en una población de cribado no seleccionada: un estudio transversal. Ann Intern Med 2022; 175(10): 1383-1391.
- Ebbehoj A, et al: Epidemiología de los tumores suprarrenales en el condado de Olmsted, Minnesota, EE.UU.: un estudio de cohortes basado en la población. Lancet Diabetes Endocrinol 2020; 8(11): 894-902.
- Hanna FWF, et al: Manejo de los tumores suprarrenales incidentales. BMJ 2018; 360: j5674.
- Lenders JWM, et al: Feocromocitoma y paraganglioma: una guía de práctica clínica de la Sociedad Endocrina. The Journal of Clinical Endocrinology & Metabolism 2014; 99 (6): 1915-1942.
- Funder et al. Manejo del aldosteronismo primario: detección de casos, diagnóstico y tratamiento: y guía de práctica clínica de la sociedad endocrina. U Clin Endocrin Metab 2016; 101: 1889-1916.
- Registro alemán de Conn, www.conn-register.de,(último acceso 05/04/2024)
- Bancos I, et al: Terapia de las enfermedades endocrinas: Mejora de los factores de riesgo cardiovascular tras la suprarrenalectomía en pacientes con tumores suprarrenales y síndrome de Cushing subclínico: revisión sistemática y metaanálisis. Eur J Endocrinol 2016; 175(6): R283-R295.
- Mantero F, et al: Una encuesta sobre el incidentaloma suprarrenal en Italia. Grupo de estudio sobre tumores suprarrenales de la Sociedad Italiana de Endocrinología. J Clin Endocrinol Metab 2000; 85(2):637-644.
- Kebebew E: Incidentaloma suprarrenal. N Engl J Med 2021; 384(16): 1542-1551.
- Elhassan YS, et al: Historia natural de los incidentalomas suprarrenales con y sin exceso de cortisol autónomo leve: revisión sistemática y metaanálisis. Ann Intern Med 2019; 171(2): 107-116.
- Bancos I, Prete A: Abordaje del paciente con incidentaloma suprarrenal. J Clin Endocrinol Metab 2021; 106(11): 3331-3353.
- “Feocromocitoma”, https://flexikon.doccheck.com,(último acceso 08/04/2024)
HAUSARZT PRAXIS 2024; 19(4): 39-41 (publicado el 18.4.24, antes de impresión)