La enfermedad pulmonar intersticial es relativamente rara en la práctica general. No obstante, debe considerarse en casos de disnea crónica, tos seca y estertores con burbujas finas. El diagnóstico precoz y correcto es crucial.
Las enfermedades pulmonares intersticiales (EPI) engloban un amplio grupo de diferentes enfermedades raras del parénquima pulmonar con una presentación clínica, radiológica y patológica similar [1]. Los procesos subyacentes de la enfermedad pulmonar intersticial, el pronóstico, pero también las terapias difieren considerablemente de una entidad a otra. Por un lado, encontramos enfermedades con un pronóstico favorable, pero también enfermedades con un curso agudo y una elevada mortalidad. La fibrosis pulmonar idiopática (FPI), la enfermedad pulmonar intersticial más común entre las neumonías intersticiales idiopáticas (PII), muestra un curso comparable al de los tumores malignos agresivos, con una supervivencia media de unos tres años tras el diagnóstico [2].
El tratamiento de la enfermedad pulmonar intersticial en pacientes individuales depende en gran medida de la entidad de la enfermedad. Para algunos patrones de enfermedad, la atención se centra en la abstinencia de exposición a sustancias nocivas (inhalatorias). Dependiendo de la entidad, se utilizan terapias inmunosupresoras o, en el caso de la FPI, antifibróticas. El diagnóstico precoz y correcto, con especial reconocimiento de los factores reversibles, es crucial para un asesoramiento y tratamiento óptimos de los pacientes.
Clasificación de las enfermedades pulmonares intersticiales
La enfermedad pulmonar intersticial puede dividirse en enfermedades de causa conocida y enfermedades de causa desconocida (neumonía intersticial idiopática, PII) (Fig. 1) . La lista de posibles causas de la enfermedad pulmonar intersticial es larga. Entre las causas conocidas se encuentran la exposición a polvos inorgánicos u orgánicos, los medicamentos y los rayos X. La EPI complicada puede aparecer en muchas enfermedades reumatológicas. La enfermedad pulmonar intersticial puede ser la primera manifestación de una enfermedad reumatológica subyacente antes de que pueda diagnosticarse mediante los criterios de diagnóstico habituales. En 2015, se introdujo el término “neumonitis intersticial con características autoinmunes” (IPAF) para reflejar esta situación [3].
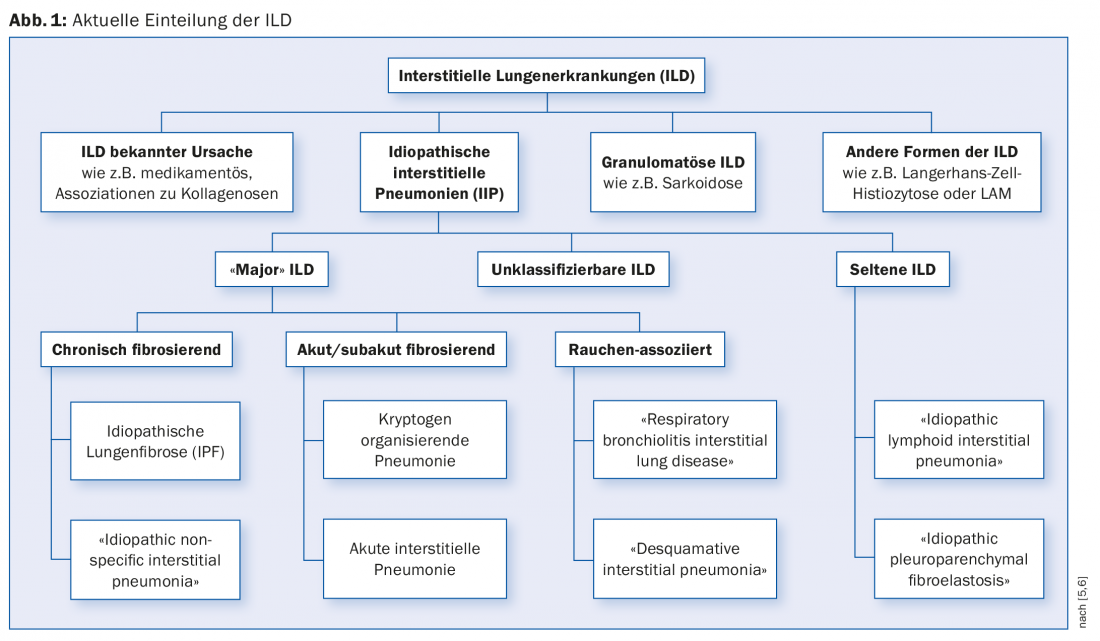
La causa de la PII es – como su nombre indica – poco clara. Las PII “mayores” se clasifican según su curso clínico en fibrosantes crónicas, fibrosantes agudas/subagudas y enfermedades asociadas al tabaquismo.
La denominación “idiopática” es en parte contradictoria con la fisiopatología en el grupo de enfermedades asociadas al tabaquismo, por lo que se discute una categorización fuera de la PII. El tabaquismo provoca cambios detectables histológicamente (“bronquiolitis respiratoria”). Los individuos susceptibles pueden desarrollar EPI (“enfermedad pulmonar intersticial bronquiolítica respiratoria” [RB-ILD] y “neumonía intersticial descamativa”) [4].
Epidemiología de la EPI
Las enfermedades pulmonares intersticiales son enfermedades raras, por lo que existen pocos datos epidemiológicos. Un amplio estudio epidemiológico realizado en 1994 halló una incidencia de 31,5 casos por 100.000/año en hombres y de 26,1 casos por 100.000/año en mujeres [7]. La FPI, más frecuente en hombres de edad avanzada, es la entidad más común entre las IILD. No existen datos epidemiológicos de la FPI en Suiza. Se calcula que en Suiza hay entre 100 y 5000 pacientes con FPI (prevalencia 1,25-63 casos/100.000) [8]. La edad en el momento del primer diagnóstico de la enfermedad pulmonar intersticial varía entre las distintas entidades patológicas. Mientras que la incidencia de la FPI aumenta significativamente con la edad, las sarcoidosis, las histiocitosis de células de Langerhans o, en las mujeres, las linfangioleiomiomatosis (LAM) son más frecuentes en la edad adulta joven.
Diagnóstico de la enfermedad pulmonar intersticial
La enfermedad pulmonar intersticial se diagnostica teniendo en cuenta los hallazgos clínicos, radiológicos, de función pulmonar, de química de laboratorio y, dependiendo de la situación, citológicos/histológicos. El diagnóstico y la determinación de la estrategia terapéutica para cada paciente se llevan a cabo de forma óptima en un marco interdisciplinar formado por clínicos (neumólogos), radiólogos y patólogos (junta de enfermedades pulmonares intersticiales). Se ha demostrado que se puede lograr una mejora cualitativa significativa en los diagnósticos [9].
Clínica: La clínica de la enfermedad pulmonar intersticial suele ser inespecífica, con disnea que aumenta lentamente y, por lo general, tos seca. El examen clínico revela a menudo estertores de burbujas finas acentuados basalmente y, sobre todo en la enfermedad avanzada, una saturación de oxígeno reducida (especialmente con el esfuerzo) y signos de hipoxemia crónica como uñas de reloj y dedos en palillo de tambor. Es importante considerar la presencia de una enfermedad pulmonar intersticial en una fase temprana del diagnóstico diferencial de los pacientes con estos síntomas.
A menudo, una historia cuidadosa nos proporciona pistas decisivas sobre la entidad de la enfermedad pulmonar intersticial. La duración de los síntomas, pero también las posibles influencias ambientales, incluido un historial laboral detallado, son importantes. La identificación de las influencias medioambientales potencialmente reversibles es de gran importancia. El reconocimiento de los posibles aeroalérgenos que pueden desencadenar una neumonitis por hipersensibilidad (alveolitis alérgica exógena, AEA) es elemental tanto para el diagnóstico como para la eliminación decisiva de la exposición. Lo más frecuente es la cría de aves, el contacto con la agricultura o la exposición a mohos. El tabaquismo es un factor desencadenante potencialmente reversible en la enfermedad pulmonar intersticial asociada al tabaquismo. Además de la enfermedad pleural asociada al amianto, la exposición al amianto también puede provocar fibrosis pulmonar asociada al amianto. Deben buscarse específicamente síntomas de una enfermedad reumatológica subyacente. Muchos medicamentos pueden causar EPI como efecto secundario. En este punto, nos gustaría hacer referencia a la página www.pneumotox.com, que es muy útil en la vida cotidiana y proporciona información sobre los efectos secundarios tóxicos pulmonares conocidos.
Deben tomarse los antecedentes familiares; hasta en un 20% de todos los casos de EPI existe una forma familiar con las correspondientes mutaciones genéticas [10].
Imagen: La radiografía convencional de tórax suele sugerir una enfermedad pulmonar intersticial con aumento de las marcas pulmonares reticulares y/o nodulares.
La tomografía computarizada (TC) del tórax con cortes de “alta resolución” desempeña un papel fundamental en el diagnóstico de la EPI. Según el tipo y la disposición de los cambios en relación con la localización del lobulillo secundario (Fig. 2) y la topografía pulmonar, pueden distinguirse distintos patrones radiológicos.
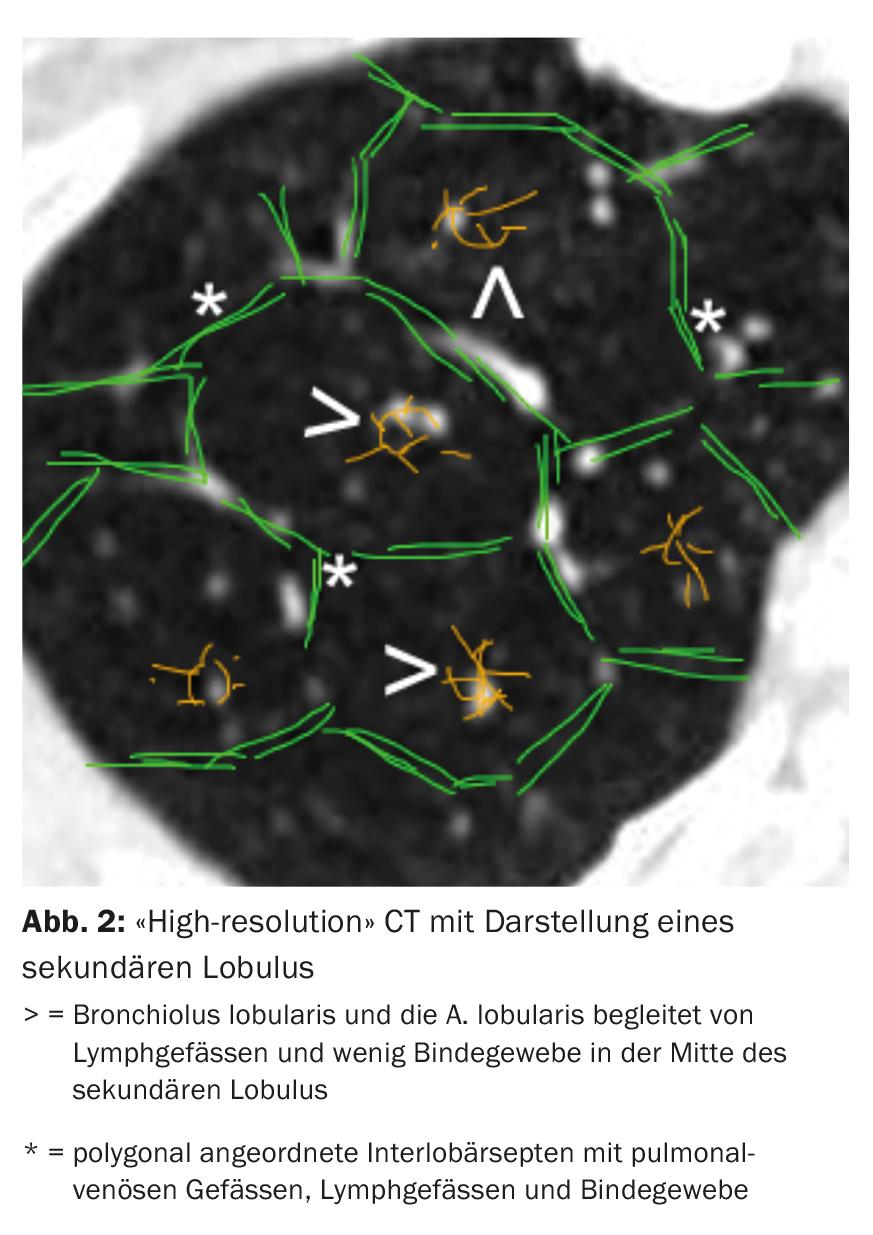
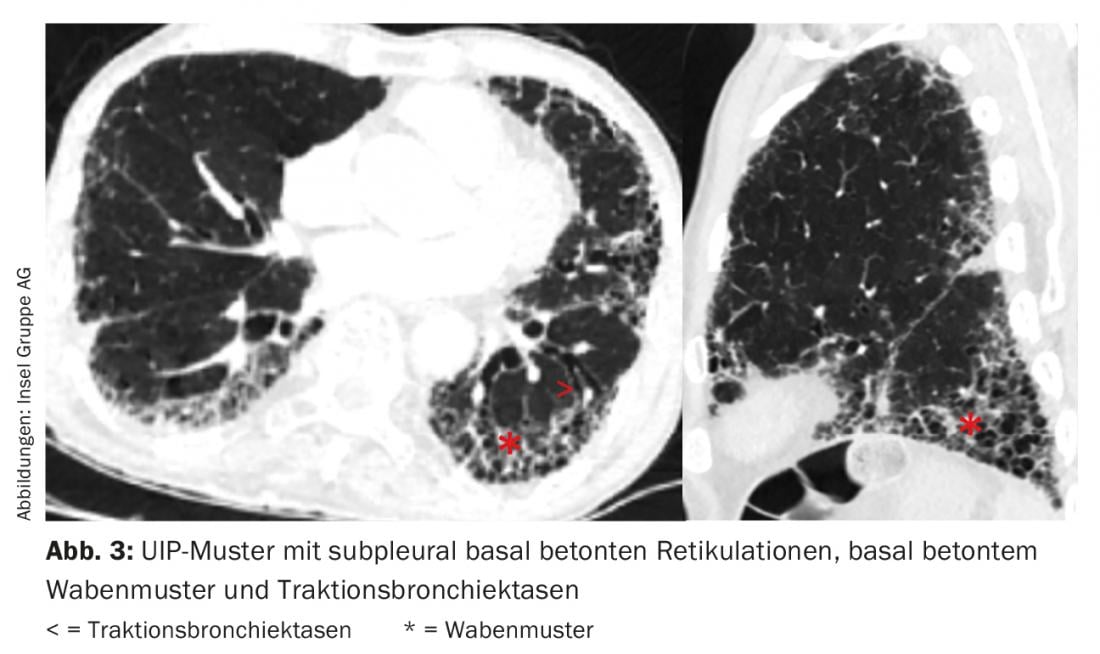
El patrón radiológico único no es específico de una entidad de EPI. Por ejemplo, en la FPI encontramos un patrón de “neumonía intersticial habitual” (NIU) con reticulaciones acentuadas basales subpleurales, patrón de panal acentuado basal y bronquiectasias de tracción (Fig. 3) [11]. Sin embargo, también puede encontrarse un patrón UIP en otras entidades como la vasculitis de pequeños vasos, el EAA crónico, la enfermedad pulmonar intersticial en el contexto de la artritis reumatoide o la asbestosis.
Función pulmonar: En la enfermedad pulmonar intersticial solemos encontrar restricción y alteración del intercambio gaseoso (capacidad de difusión). A medida que la enfermedad avanza, se produce inicialmente una hipoxemia inducida por el ejercicio y, a medida que la enfermedad progresa, una hipoxemia inducida por el reposo.
La capacidad vital forzada (CVF) se utiliza como un importante parámetro de progresión. Un descenso de la CVF de ≥10% en 24 semanas aumenta el riesgo de mortalidad durante los doce meses siguientes en un factor de 4,8 [12]. Además de la CVF fácilmente medible, la capacidad de difusión, la prueba de la marcha de 6 minutos y los índices multivariables también se correlacionan con el pronóstico [13].
Laboratorio: El laboratorio puede ser útil para clasificar la enfermedad pulmonar intersticial. Además de un hemograma (eosinofilia), la función renal, hepática y los valores inflamatorios, así como la búsqueda serológica de una enfermedad reumatológica subyacente pueden darnos indicaciones.
Investigaciones invasivas: Por regla general, se realiza una broncoscopia con al menos un lavado broncoalveolar (BAL) en pacientes con un nuevo diagnóstico de EPI. Un BAL cada vez más hemorrágico de porción a porción es típico de la hemorragia alveolar (por ejemplo, en la vasculitis de pequeños vasos). La distribución celular en el BAL muestra cambios característicos en algunas entidades de EPI (por ejemplo, eosinofilia en la neumonía eosinofílica, linfocitosis en la sarcoidosis y EAA). En función del diagnóstico de sospecha basado en la presentación clínica y radiológica, se realizan biopsias de los ganglios linfáticos mediastínicos/hiliares y/o biopsias transbronquiales de pulmón. Los fragmentos de tejido de las biopsias pulmonares transbronquiales suelen ser demasiado pequeños para un diagnóstico fiable. Pueden obtenerse muestras de tejido más grandes con toracoscopia o, desde hace unos años, también broncoscópicamente con criobiopsia.
Terapia
La terapia de la enfermedad pulmonar intersticial difiere fundamentalmente de una entidad a otra (Fig. 4) . Por ejemplo, en unas pocas entidades, la enfermedad puede verse influida de forma decisiva por la abstinencia de exposición (dejar de fumar, abstinencia de desencadenantes de alveolitis alérgica exógena, cambio de medicación). Muchas enfermedades pulmonares intersticiales se tratan con inmunosupresión, como las enfermedades asociadas a colagenosis/vasculitis, las neumonías organizativas (criptogénicas), las neumonías eosinofílicas o las sarcoidosis. La inmunosupresión suele realizarse con corticosteroides sistémicos, a menudo en combinación con un fármaco ahorrador de esteroides (por ejemplo, azatioprina o micofenolato).
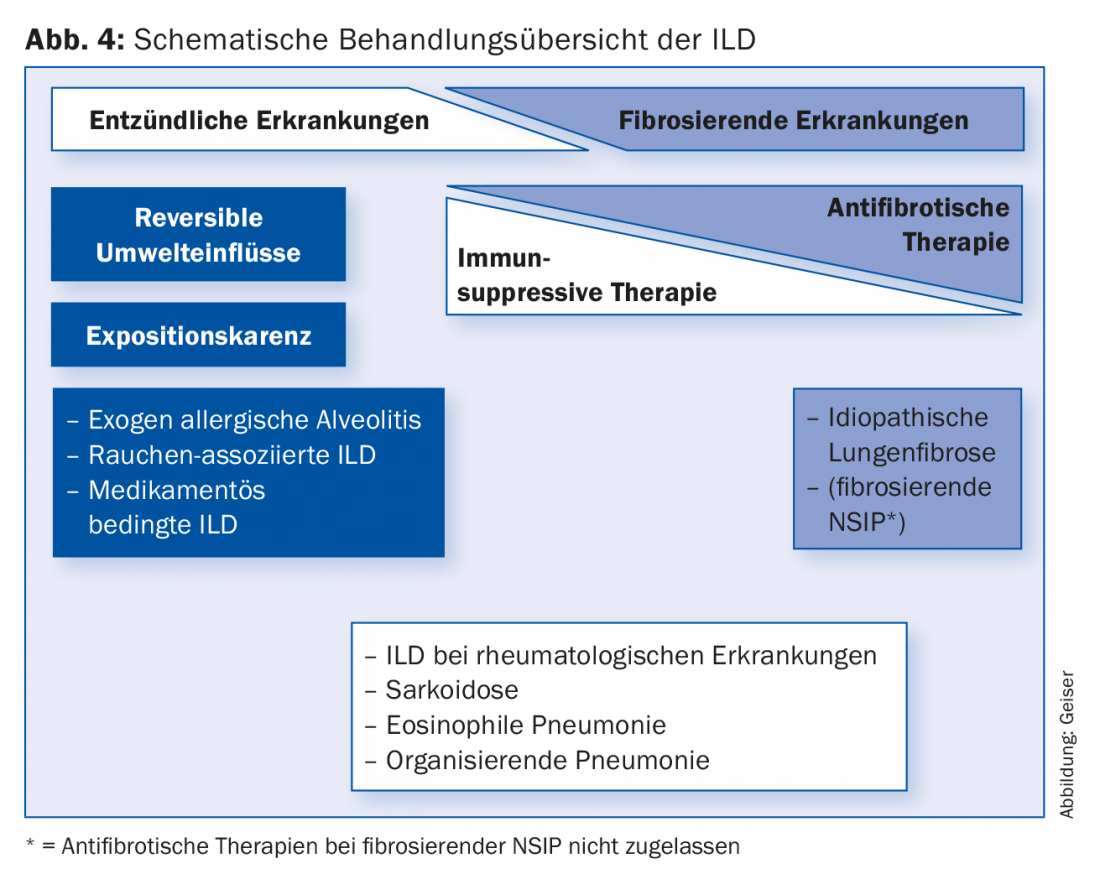
Las terapias inmunosupresoras utilizadas habitualmente para la FPI hasta hace unos años ya no se recomiendan [14,15]. Tras muchos estudios negativos con diversas sustancias, los dos fármacos aprobados actualmente para el tratamiento de la FPI, la pirfenidona (Esbriet®) y el nintedanib (Ofev®), han demostrado ralentizar la progresión de la enfermedad [16–18]. Nuevos datos sugieren que la supervivencia puede verse influida favorablemente.
En los pacientes más jóvenes con entidades de enfermedad pulmonar intersticial de progresión rápida, como la FPI, la evaluación para el trasplante de pulmón debe producirse al principio del curso de la enfermedad. A medida que la enfermedad pulmonar intersticial progresa, puede ser necesaria una oxigenoterapia a largo plazo para los pacientes hipoxémicos y otras terapias paliativas, incluida la rehabilitación pulmonar.
Mensajes para llevarse a casa
- Aunque la enfermedad pulmonar intersticial (EPI) es relativamente infrecuente en el ámbito de la medicina general, la disnea crónica, la sequedad
- La tos y los estertores con burbujas finas deben considerarse como diagnóstico diferencial.
- Entre las enfermedades pulmonares intersticiales, encontramos entidades patológicas muy diferentes con cursos distintos.
- Un diagnóstico precoz y correcto es crucial para un asesoramiento y un tratamiento óptimos del paciente.
- La terapia de la EPI difiere significativamente en función de la entidad de la enfermedad y va desde la abstinencia de la exposición a los agentes desencadenantes hasta la inmunosupresión y el uso de terapias antifibróticas en la fibrosis pulmonar idiopática (FPI).
- Los pacientes más jóvenes con una entidad de EPI de progresión rápida deben ser evaluados para un trasplante de pulmón en una fase temprana.
- En el curso, puede ser necesaria una oxigenoterapia a largo plazo en pacientes hipoxémicos y otras terapias paliativas.
Literatura:
- Cosgrove G, Schwarz M: Aproximación a la evaluación y el diagnóstico de la enfermedad pulmonar intersticial. En: Schwarz M, King T (eds.): Enfermedad pulmonar intersticial. 5ª ed. Shelton: People’s Medical Publishing House-USA 2011: 3-34.
- Latsi PI, et al: Neumonía intersticial idiopática fibrótica: valor pronóstico de las tendencias funcionales longitudinales. Am J Respir Crit Care Med 2003; 168(5): 531-537.
- Fischer A, et al: Una declaración oficial de investigación de la Sociedad Respiratoria Europea/Sociedad Americana del Tórax: neumonía intersticial con características autoinmunes. Eur Respir J 2015; 46(4): 976-987.
- Fraig M, et al: Bronquiolitis respiratoria: un estudio clinicopatológico en fumadores actuales, ex fumadores y nunca fumadores. Am J Surg Pathol 2002; 26(5): 647-653.
- Sociedad Torácica Americana/Sociedad Respiratoria Europea: Clasificación de consenso multidisciplinar internacional de las neumonías intersticiales idiopáticas. Am J Respir Crit Care Med 2002; 165(2): 277-304.
- Travis WD, et al: Una declaración oficial de la Sociedad Torácica Americana/Sociedad Respiratoria Europea: Actualización de la clasificación multidisciplinar internacional de las neumonías intersticiales idiopáticas. Am J Respir Crit Care Med 2013; 188(6): 733-748.
- Coultas DB, et al: La epidemiología de las enfermedades pulmonares intersticiales. Am J Respir Crit Care Med 1994; 150(4): 967-972.
- Funke M, Geiser T: Fibrosis pulmonar idiopática: ¡el momento decisivo es ahora! Swiss Med Wkly 2015; 145: w14139.
- Flaherty KR, et al: Neumonía intersticial idiopática: ¿cuál es el efecto de un enfoque multidisciplinar del diagnóstico? Am J Respir Crit Care Med 2004; 170(8): 904-910.
- Kropski JA, Blackwell TS, Loyd JE: La base genética de la fibrosis pulmonar idiopática. Eur Respir J 2015; 45(6): 1717-1727.
- Raghu G, et al: Una declaración oficial de la ATS/ERS/JRS/ALAT: fibrosis pulmonar idiopática: directrices basadas en pruebas para el diagnóstico y el tratamiento. Am J Respir Crit Care Med 2011; 183(6): 788-824.
- du Bois RM, et al: Capacidad vital forzada en pacientes con fibrosis pulmonar idiopática: propiedades de la prueba y diferencia mínima clínicamente importante. Am J Respir Crit Care Med 2011; 184(12): 1382-1389.
- Sharp C, Adamali HI, Millar AB: Comparación de los índices multidimensionales publicados para predecir el resultado en la fibrosis pulmonar idiopática. ERJ Open Res 2017; 3(1). DOI: 10.1183/23120541.00096-2016.
- Funke M, et al: Fibrosis pulmonar idiopática en Suiza: diagnóstico y tratamiento. Respiración 2017; 93(5): 363-378.
- Raghu G, et al: Guía oficial de práctica clínica de la ATS/ERS/JRS/ALAT: Tratamiento de la fibrosis pulmonar idiopática. Una actualización de la Guía de práctica clínica de 2011. Am J Respir Crit Care Med 2015; 192(2): e3-19.
- Noble PW, et al: Pirfenidona en pacientes con fibrosis pulmonar idiopática (CAPACITY): dos ensayos aleatorizados. Lancet 2011; 377(9779): 1760-1769.
- Richeldi L, et al: Eficacia y seguridad del nintedanib en la fibrosis pulmonar idiopática. N Engl J Med 2014; 370(22): 2071-2082.
- King TE Jr, et al: Un ensayo de fase 3 de pirfenidona en pacientes con fibrosis pulmonar idiopática. N Engl J Med 2014; 370(22): 2083-2092.
PRÁCTICA GP 2017; 12(12): 13-18