Plusieurs facteurs de risque primaires et secondaires sont discutés dans le cadre de l’apparition d’escarres. En fonction de la classification de l’escarre, le traitement se fait en ambulatoire ou en milieu hospitalier. En raison de la complexité, il est important d’inclure les aspects bio-psycho-sociaux dans le concept de traitement, conformément au modèle CIF. Le traitement local des plaies doit être accompagné par des professionnels spécialisés.
Dans le cadre de la médecine fondée sur les preuves, les sociétés savantes internationales révisent régulièrement les recommandations. L’European Pressure Ulcer Advisory Panel (epuap.org), le National Pressure Injury Advisory Panel (npiap.com) et la Pan Pacific Pressure Injury Alliance (pppia.org) ont donc publié une mise à jour majeure en 2019, qui peut être consultée sous forme numérique. Une nouvelle révision est prévue en 2024 afin d’adapter les recommandations aux nouvelles données probantes. Même si la force des recommandations a changé, de nombreux principes de base restent similaires.
Définition
Une escarre (pressure injury) est une lésion localisée de la peau et/ou des tissus sous-jacents, due à une pression ou à une pression combinée à des forces de cisaillement. Les escarres surviennent généralement au-dessus de saillies osseuses, mais peuvent également être liées à des dispositifs médicaux (medical devices) ou à d’autres objets.
Désormais, l’accent est mis sur la tolérance des tissus dans une situation individuelle et changeante. Celle-ci est influencée, par exemple, par le microclimat, la circulation sanguine, l’âge, l’état de santé, les comorbidités ou l’état des tissus. Parmi ces autres facteurs réellement ou supposément associés aux escarres, le plus fréquent est l’immobilisation [1].
Classification
Les escarres sont classées en quatre degrés. De plus, deux catégories sont décrites pour intégrer les lésions tissulaires profondes et les plaies occupées dans le thème des escarres (tableau 1).

Étiologie
Dans la formation des escarres, les facteurs de risque, les conditions mécaniques marginales et la courbe de tolérance individuelle à la pression sont discutés. Les conditions mécaniques limites comprennent l’intensité, la durée et le type de contrainte mécanique (frottement, pression, friction) ; elles sont regroupées sous le nom de facteurs de stress tissulaire internes. La sensibilité et la tolérance individuelles des tissus incluent les propriétés mécaniques des tissus, la géométrie des tissus et des os, les propriétés de transport et de température, ainsi que la physiologie et les processus de réparation ; regroupés sous le nom de lésions tissulaires. Plus la pression d’appui est forte et plus le temps d’exposition à une zone cutanée donnée est long, plus le risque d’escarres est élevé, compte tenu de la tolérance individuelle des tissus [2].
La compression des vaisseaux capillaires provoque une ischémie des tissus, une accumulation de substances toxiques et une perte de tissus. D’autres facteurs, tels que les forces de cisaillement et les frottements, peuvent également contribuer à la détérioration des tissus. Le premier signe d’une escarre qui se développe en surface est la rougeur fixée qui ne s’est pas complètement estompée après douze heures de décharge. Si cette zone n’est pas soulagée de manière adéquate, les tissus continuent à s’abîmer jusqu’à l’os. Certaines escarres se développent à partir de la profondeur et sont identifiables en premier lieu par un durcissement ou une accumulation de liquide en profondeur [2].
Les escarres sont devenues un nom commun dans la littérature francophone, tout comme les ulcères de décubitus, les escarres de pression ou les ulcères de pression. Après de nombreuses discussions, le terme “deep tissue injury” s’est imposé en Asie du Sud-Est, en Australie et en Nouvelle-Zélande, tandis qu’en Europe, les termes “pressure ulcer”, “decubitus ulcer”, ou “pressure sore” sont souvent utilisés.

Facteurs de risque et évaluation du risque
Les groupes à haut risque comprennent les personnes âgées, à mobilité réduite, ayant subi une opération ou un traitement intensif, ou souffrant de paraplégie [1]. Le risque d’escarres est influencé par différents facteurs tels que l’âge croissant et les altérations de la peau qui l’accompagnent (diminution de la régénération de la peau, résistance de la peau). Grâce à de nombreuses études d’observation de qualité, l’importance des différents facteurs de risque dans le risque global a pu être déterminée entre-temps par des modèles multivariés. Les facteurs de risque résumés dans les tableaux 2 et 3 doivent être pris en compte.

Évaluation des risques
Afin de mettre en œuvre des mesures préventives adéquates et de planifier les interventions à un stade précoce, le risque d’escarres doit être évalué régulièrement. Dans la gestion moderne, les facteurs de risque énumérés ci-dessus sont combinés en un modèle multivarié. Les premiers résultats de la recherche montrent que l’intégration d’algorithmes d’ajustement du risque individuel basé sur les données peut être utilisée dans la pratique clinique quotidienne. Avec l’intégration de ces connaissances, il semble qu’une meilleure prévention des escarres soit possible par rapport à l’utilisation d’échelles d’escarres régulières telles que l’échelle de Braden et l’échelle de Norton comme évaluations structurées. Tant que de tels modèles de risque basés sur des données ne seront pas introduits à grande échelle dans la vie quotidienne, l’expertise des professionnels de la santé en matière de prévention individualisée ne pourra pas être remplacée. Des formations régulières pour les professionnels de la santé restent utiles et contribuent à l’amélioration de la qualité des soins et à la réduction de l’incidence.
Une évaluation du risque à l’aide d’une échelle de risque validée n’est pas pertinente pour les personnes atteintes de paraplégie, car la paraplégie représente déjà un risque élevé et l’on prendrait plutôt trop de mesures de prévention [3]. Une évaluation individualisée des risques résulte d’une observation régulière et d’une expertise professionnelle dans le modèle bio-psycho-social de la Classification internationale du fonctionnement (CIF) [4]. Dans un contexte de traitement hospitalier, l’équipe interdisciplinaire évalue le risque global à partir d’une évaluation infirmière et médicale complétée par une perspective thérapeutique. Dans le contexte ambulatoire, le patient lui-même, éventuellement aidé par des proches aidants ou des soignants ambulatoires, doit être formé pour pouvoir mettre en œuvre la gestion globale comprenant la prévention, la détection précoce et l’introduction d’autres mesures. En complément, il est possible de faire appel à des services ambulatoires spécialisés tels que le ParaHelp ou les services ambulatoires de traitement des plaies. Le risque d’escarres augmente à court terme [6] :
- en cas de détérioration de l’état général
- en cas d’infections et de fièvre
- après une opération
- en cas d’immobilisation au lit
- en cas de dérégulation autonome
- en cas d’hypotension.

Mesures de prévention des escarres
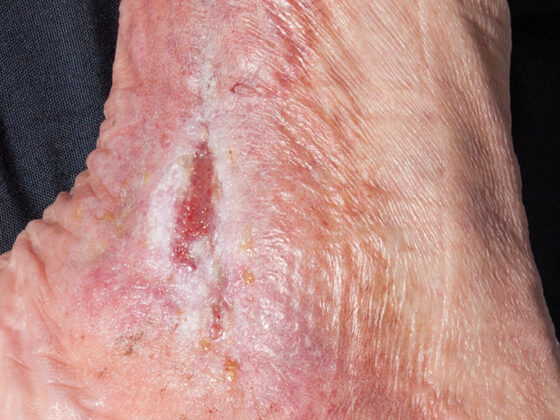
Le contrôle régulier de la peau comprend l’inspection et la palpation de la peau, en particulier des zones à risque (figure 1). En fonction des capacités fonctionnelles et personnelles du patient, le contrôle de la peau peut être effectué par le patient lui-même. Si nécessaire, le personnel soignant ou/et les proches soignants se chargent de cette tâche, qui doit être concrètement clarifiée dans chaque cas. Dans l’éducation des patients, la compétence du contrôle de la peau est un élément essentiel (tableau 4) [5].

Les intervalles de contrôle à domicile dépendent de la phase de vie ou de la phase de traitement aigu ou de rééducation. Dans le cadre d’une prise en charge ambulatoire stable, la peau doit être contrôlée en toute sécurité le matin après le sommeil et le soir après la mobilisation. Un intervalle de contrôle cutané plus élevé est nécessaire en cas d’infection, de détérioration de l’état général, d’immobilisation due à la sédation et d’anomalies cutanées. Toutes les observations qui s’écartent de la situation cutanée normale doivent être documentées et des interventions de soins adéquates doivent être mises en place.
Mesures complémentaires de prévention
Pour la mise en œuvre des mesures complémentaires, des spécialistes tels que des diététiciens, des ergothérapeutes, des physiothérapeutes ou des psychologues seront éventuellement impliqués [7,8]. En principe, un positionnement adapté et soulageant au lit et au fauteuil roulant ainsi qu’une décharge régulière au fauteuil roulant sont indiqués. L’immobilisation au lit sans repositionnement doit être évitée. Les patients ne doivent être mobilisés en fauteuil roulant que tant que leur peau le supporte. En principe, après une escarre traitée, la mobilisation en fauteuil roulant ne doit pas excéder six heures et, si possible, une pause déjeuner doit être prévue. Le cas échéant, il est nécessaire de soulager la pression par un couchage souple avec des matelas adaptés (matelas anti-escarres statiques ou dynamiques) et un matériel de positionnement adapté (oreillers, cales de positionnement, etc.). Les coussins d’assise, la position assise, etc. doivent être adaptés à chaque patient. Les intervalles de positionnement doivent également être adaptés sur un système dynamique, car il est fondamentalement nécessaire de soulager la pression en changeant de position.
Des soins de la peau adaptés aux patients permettent d’éviter les lésions cutanées. La peau doit également être protégée de l’humidité et des irritations. Il est important de ne pas oublier de corps étrangers dans le lit ou le fauteuil roulant. Il faut également veiller à éviter les frottements avec les vêtements et les chaussures (par exemple les coutures et les plis), les chaussures peuvent être choisies une ou deux tailles plus grandes.
La situation nutritionnelle individuelle doit être évaluée au moyen d’une évaluation structurée et des conseils nutritionnels ou une thérapie nutritionnelle doivent être mis en place pour assurer un apport suffisant en protéines, un bon apport en vitamines et en nutriments, un apport calorique et hydrique adapté [9].
Ces mesures sont soutenues par une psychothérapie intégrée qui vise à modifier le comportement pour prévenir les récidives, à traiter les comorbidités psychiatriques et à soutenir les stratégies d’adaptation pour optimiser l’observance. Afin de parvenir à une bonne thérapie commune pour la prévention des escarres, il est utile de construire une compréhension commune en partenariat du point de vue des intervenants expérimentés [14,15]. Une éducation des patients qui favorise la compréhension est indiquée.
Traitement des escarres
En fonction de la classification de l’escarre, un concept de traitement conservateur est possible dans un cadre ambulatoire ou un concept de traitement chirurgical en milieu hospitalier est nécessaire [10]. En raison de sa complexité, le concept de traitement doit inclure les aspects bio-psycho-sociaux conformément au modèle CIF [2].
Mesures conservatrices en cas d’escarres [11,12]: soulagement systématique de la pression au moyen de matelas spéciaux et mise à nu des zones concernées. Les causes doivent être évaluées et si possible éliminées, les facteurs de risque doivent être minimisés de manière préventive. Le traitement des plaies doit suivre le concept TIME (T = “Tissue removal”, débridement ; I = “Infection control”, contrôle de l’infection ; M = “Moisture management”, promotion de la granulation ; E = “Edge protection”, épithélisation) (Tab. 5). Le cas échéant, le matériel de positionnement et les aides doivent être réadaptés aux circonstances individuelles. Le patient, en tant que participant, est toujours au centre d’une prévention efficace. Ainsi, une rééducation telle que l’apprentissage de nouvelles techniques d’auto-soins, de transferts, de nouveaux mouvements et un soutien psychologique peuvent être recommandés parmi d’autres mesures. En complément de la thérapie locale avec des pansements spéciaux, différentes mesures physiques telles que l’électrostimulation, le plasma froid, les massages T Touch ou les infrarouges filtrés par l’eau ont un effet positif sur la cicatrisation. Comme il n’existe aucune preuve de la supériorité de mesures individuelles, celles-ci doivent être utilisées en fonction des possibilités.

En raison des taux élevés de récidive, le traitement chirurgical est recommandé dans un centre spécialisé disposant d’une expérience adéquate et d’équipes de traitement interdisciplinaires bien établies [16]. Un exemple est le “Concept de Bâle sur les escarres”, qui intègre les principes suivants et qui a de plus en plus fait ses preuves et a été continuellement développé au cours des dernières années [2,13]:
- Décharge de pression
- Débridement de plaies
- Traitement des plaies/conditionnement des plaies
- Traitement des maladies générales,
- Facteurs de risque, optimisation de l’alimentation
- Couverture des défauts par la chirurgie plastique
- Éducation/suivi/prophylaxie
Diagnostic différentiel important
La dermatite associée à l’humidité et à l’incontinence (DAI) est définie comme une dermatite de contact irritative qui survient majoritairement chez les patients souffrant d’incontinence fécale ou urinaire. En raison de la destruction de la fonction de barrière de la peau, une inflammation est déclenchée avec une peau suintante et des plaies superficielles. Souvent, des infections cutanées secondaires en sont la conséquence(tableau 6). Les termes apparentés sont dermatite fessière, lésions d’humidité, dermatite périnéale ou éruption cutanée.

Les facteurs de risque sont des épisodes fréquents d’incontinence fécale et urinaire, l’utilisation de produits d’incontinence occlusifs, un mauvais état de la peau (défenses cutanées altérées, peau âgée, influence des stéroïdes) et une température corporelle élevée.
Pour le traitement de l’IAD, la gestion de l’humidité est particulièrement importante, en complément des principes de traitement décrits ci-dessus pour les escarres.
Messages Take-Home
- Les escarres apparaissent à des endroits typiques, au-dessus de protubérances osseuses ou à cause de la pression exercée par des appareils médicaux. Les groupes vulnérables sont les suivants : les personnes gravement malades, les personnes atteintes de paraplégie, les personnes en soins palliatifs, les personnes souffrant d’obésité, les prématurés, les personnes âgées dont les capacités fonctionnelles sont chroniquement réduites et les personnes opérées.
- La profondeur de l’escarre selon la classification internationale EPUAP conduit à différents concepts de traitement (conservateur ou chirurgical).
- Le soulagement de la pression, qui est la première mesure la plus importante, nécessite une planification particulière dans le cadre d’une prise en charge ambulatoire.
- La cicatrisation et le traitement local des plaies doivent être suivis régulièrement par des professionnels spécialisés, car il s’agit d’une cicatrisation compliquée.
- Les facteurs de risque au sens bio-psycho-social du terme devraient impérativement être analysés de manière structurée et traités de manière individualisée.
Littérature :
- Mise à jour 2019 : National Pressure Injury Advisory Panel, European Pressure Ulcer Advisory Panel and Pan Pacific Pressure Injury Alliance. Prévention et traitement des ulcères/injuries de pression : Guide de référence rapide. Emily Haesler (Ed.). Cambridge Media : Osborne Park, Western Australia ; 2019.
- Scheel-Sailer A, Plattner C, et al : Escarres – une mise à jour. Forum Med Suisse 2016 ; 16 : 489-498.
- Mortenson WB, Miller WC : A review of scales for assessing the risk of developing a pressure ulcer in individuals with SCI. Cordon spinal 2008 ; 46 : 168-175.
- Organisation mondiale de la santé (OMS), et al. : Classification internationale du fonctionnement, du handicap et de la santé (CIF). Genève : OMS, 2005.
- Kottner J, Hahnel E, et al. : Measuring the quality of pressure ulcer prevention : A systematic mapping review of quality indicators. International Wound Journal 2017 ; DOI : 10.1111/iwj.12854
- Najmanova K, et al : Facteurs de risque de blessure par pression acquise à l’hôpital chez les patients souffrant d’une lésion de la moelle épinière lors de la première rééducation : étude de cohorte prospective. Spinal Cord 2022;60(1) : 45-52. doi : 10.1038/s41393-021-00681-x. Epub 2021 Aug 9. PMID : 34373592.
- Atkinson RA, Cullum NA : Interventions pour les ulcères de pression : un résumé des preuves pour la prévention et le traitement. Cordon spinal 2018 ; 1.
- Hellmann S, Rößlein R : Prise en charge pratique des escarres. Hanovre : Schlütersche 2007.
- Diététique. Spinal Cord Injury Evidence-Based Nutrition Practice Guideline. 2014 ; Disponible à partir de : http://andevidencelibrary.com/topic.cfm?cat=3486,(dernière consultation 01.12.2022)
- Panfil E-M, Schröder G : Soigner les personnes atteintes de plaies chroniques : Lehrbuch für Pflegende und Wundexperten : Éditions Hans Huber ; 2015.
- Roche Rd : Incident de décubitus. Rehab Bâle : Roland de Roche ; 2012.
- Kreutzträger M, Voss H, Scheel-Sailer A, Liebscher T : Analyses des résultats d’une approche de traitement multimodal des ulcères de pression profonds dans les lésions de la colonne vertébrale : une étude de cohorte rétrospective. Cordon spinal 2018 ; 1.
- Rigazzi J, et al : Osteomyelitis and antibiotic treatment in patients with grade IV pressure injury and spinal cord lesion-a retrospective cohort study. Spinal Cord 2022 ; 60(6) : 540-547. doi : 10.1038/s41393-022-00758-1. Epub 2022 Feb 4. PMID : 35121846.
- Zanini C, et al. : Engaging in the prevention of pressure injuries in spinal cord injury : A qualitatif study of community-dwelling individuals’ different styles of prevention in Switzerland, The Journal of Spinal Cord Medicine 2018, DOI : 10.1080/10790268.2018.1543094
- Zanini C, et al : Challenges to building and maintain partnership in the prevention and treatment of pressure injuries in spinal cord injury : a qualitatif study of health professionals’ views. Swiss Med Wkly 2019 ; 149 : w20086. doi : 10.4414/smw.2019.20086. PMID : 31256412.
- Fähndrich C, et al : Approches de traitement des lésions de pression de stade III et IV chez les personnes souffrant de lésions de la moelle épinière : une revue de cadrage. J Spinal Cord Med 2022 ; Sep 21 : 1-11. doi : 10.1080/10790268.2022.2108645. Epub ahead of print. PMID : 36129337.
DERMATOLOGIE PRATIQUE 2022 ; 32(6) : 6-11