Année après année, les statistiques d’accidents disponibles nous le montrent très clairement : les activités sportives provoquent avec une régularité étonnante environ 300 000 accidents, dont la plupart ne présentent heureusement pas de gravité trop importante.
Qu’il s’agisse d’une contusion ou d’un écrasement, d’une élongation ou d’une entorse, le moment physiopathologique est identique pour toutes ces blessures sportives fréquentes et dont l’évolution est généralement favorable : l’application d’une force non coordonnée et inattendue provoque une lésion d’un ou de plusieurs types de tissus (capsule, tendon, muscle, ligament, voire cartilage et os) avec libération dans le milieu de cellules endommagées de ces structures concernées, ainsi que du sang provenant des vaisseaux locaux également lésés. (Fig. 1). Ces “substances étrangères” déclenchent automatiquement une chaîne de réactions : la cicatrisation. Pour tous les traumatismes, ce processus de guérison commence dès le moment de la blessure.
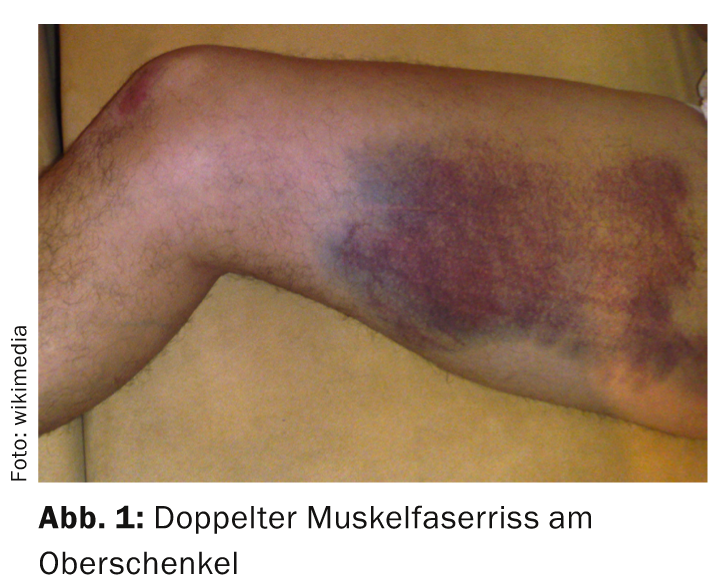
Soutenir le processus de guérison
Un traitement qui intervient de manière ciblée dans le processus de guérison permet de favoriser la régénération et de réduire le temps de guérison. Il est donc important d’abandonner les traitements purement symptomatiques au profit de thérapies qui soutiennent le processus de guérison de manière ciblée. Pour cela, il est nécessaire de comprendre les différentes phases des processus.
Les phases de cicatrisation sont en principe les mêmes pour chaque tissu et ne diffèrent que par quelques particularités propres à chaque tissu. Au cours de la première phase catabolique de la cicatrisation, caractérisée par l’inflammation et le nettoyage de la plaie, on observe tout d’abord un hématome constitué notamment d’un caillot de fibrine, dont la structure est importante pour la suite des événements. Les cellules ont ensuite besoin de cette fibrine pour se régénérer et former une nouvelle matrice extracellulaire. Au cours de la phase de prolifération anabolique suivante, les cellules tissulaires, c’est-à-dire les fibroblastes et les kératinocytes, recommencent déjà à travailler pour former des tissus. Enfin, la phase de réparation permet de former la substance de base du tissu, c’est-à-dire la matrice (Fig. 2).
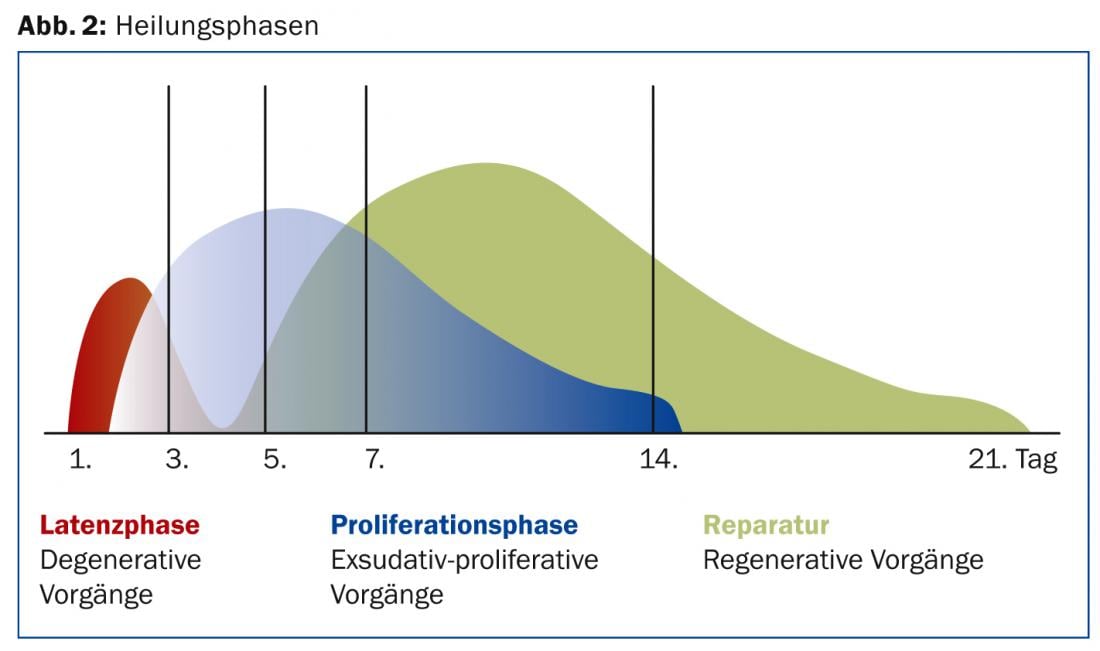
Quelle est l’évolution dans le temps ?
Les différentes phases du processus de guérison se déroulent à des moments différents. Ces trois phases ne sont pas strictement consécutives, mais se chevauchent. Leur durée est en outre variable et varie d’une personne à l’autre. Les données de la littérature vont de 16 à 50 semaines.
L’hématome se forme au bout de quelques secondes à quelques minutes seulement. Quelques heures à quelques jours plus tard, les fibroblastes deviennent actifs et modifient les tissus. La phase de régénération commence environ une semaine après le traumatisme initial et peut durer jusqu’à un an, selon le type de tissu. Différents types de cellules jouent un rôle plus ou moins important dans les différentes phases de la guérison. Tous les processus qui s’y déroulent sont étroitement liés. Les phases de guérison ne sont pas de simples processus linéaires. Au contraire, elles s’imbriquent les unes dans les autres et ne peuvent pas être séparées dans le temps ou dans l’espace. La durée des différentes phases de cicatrisation dépend souvent de la taille de l’hématome provoqué par la blessure. Les cellules du système immunitaire, avec son réseau de cytokines, sont également impliquées de différentes manières dans tous les processus de cicatrisation des plaies. Ces composants du système immunitaire stimulent la régénération tissulaire en contrôlant la croissance cellulaire et en stimulant la différenciation, le métabolisme des cellules et la synthèse des protéines. L’interleukine-1 et le TNF-X sont particulièrement actifs, mais des facteurs de croissance comme le TGF-β jouent également un rôle important en inhibant les lymphocytes T pro-inflammatoires. Le TGF-β stimule la régénération des tissus en stimulant l’activité des fibroblastes.
Malgré ce processus hautement subtil, cette cicatrisation tissulaire peut être influencée négativement par différents facteurs. Il s’agit notamment de la consommation de nicotine, du début du traitement, de l’âge et des AINS.
Une approche thérapeutique adaptée aux différentes phases est utile
Une approche thérapeutique dite adaptée aux différentes phases s’est avérée très efficace. Dans la phase précoce (stade inflammatoire), l’accent est mis sur le contrôle du gonflement post-traumatique. Pour cela, le schéma PECH (P=Pause, E=Glace, C=Compression, H=Surélévation) est utilisé.
Ces mesures simples et peu coûteuses, bien connues mais malheureusement trop souvent oubliées, ne sont pas seulement utiles et efficaces sur le terrain de sport ou dans les premiers soins immédiats, mais aussi par la suite dans le cadre du suivi du traitement prescrit par le médecin.
Nous sommes critiques quant à l’utilisation d’anti-inflammatoires non stéroïdiens, car ces médicaments entravent le processus de guérison naturellement programmé au niveau des tissus lésés. Si vous le souhaitez vraiment, les applications topiques telles que les patchs sont suffisantes.
En cas de blessure ligamentaire (genou, OSG), le patient peut être immédiatement équipé d’une orthèse. Selon les cas, il peut également être utile de soulager la pression en utilisant des cannes. Après quelques jours d’une telle immobilisation, on continue à stabiliser la zone avec l’orthèse et on rétablit progressivement la charge pondérale sur deux à quatre semaines.
Les orthèses semi-rigides ou les bandages de type tape conviennent à la phase de prolifération.
Pendant la phase de régénération, une contrainte mécanique contrôlée favorise la bonne orientation (alignement) des fibres de collagène. C’est là que la kinésithérapie, bien qu’elle puisse être prescrite dès le début, aura son principal effet.
Guérison terminée – et maintenant ?
Une fois la guérison terminée, il est recommandé de soutenir la zone blessée par un bandage, en particulier pour les patients qui font régulièrement du sport. Pour répondre aux exigences d’une rééducation adaptée à chaque phase, il est également possible d’utiliser des bandages dont la stabilité peut être progressivement retirée. Il est souhaitable d’accompagner le traitement d’un entraînement sensorimoteur, qui devrait commencer après environ quatre semaines.
PRATIQUE DU MÉDECIN DE FAMILLE 2014 ; 9(4) : 4-5











