La décision du consensus de Lyon, publiée l’année dernière, intègre quelques nouveautés importantes. Les critères de confirmation du diagnostic de RGO et les critères d’exclusion ont été légèrement modifiés. Les recommandations internationales divergent légèrement sur la question de savoir dans quels cas il est utile de rechercher la présence d’une métaplasie de Barrett ou d’un adénocarcinome œsophagien.
Le reflux gastro-œsophagien (RGO) provoque des symptômes et/ou des complications gênantes. “Vous pouvez traiter les patients présentant des symptômes typiques de reflux de manière empirique dans un premier temps, à condition qu’il n’y ait pas de symptômes d’alarme, d’anémie, de dysphagie ou de perte de poids et que l’anamnèse familiale soit négative”, explique le professeur Franz Ludwig Dumoulin, médecin-chef de médecine interne, Gemeinschaftskrankenhaus Bonn [1]. “Vous pouvez alors même les traiter avec une dose plus élevée d’IPP, mais après 2 fois 8 semaines, un tiers à la moitié des patients souffrent encore de troubles” [1]. C’est au plus tard à ce moment-là qu’il faut se demander si l’on est vraiment en présence d’un reflux gastro-œsophagien, a souligné le conférencier [1].
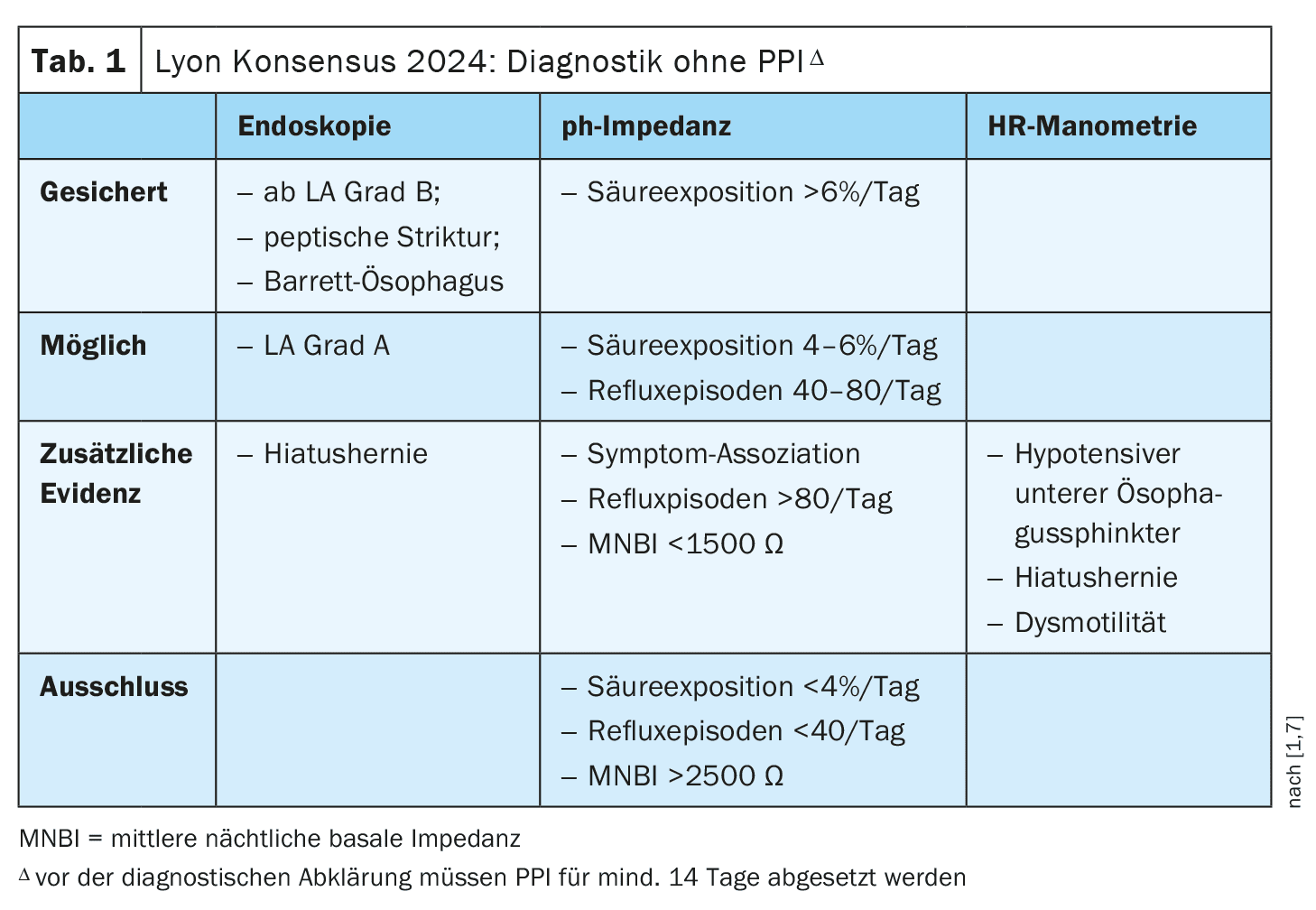
Vérifier le diagnostic de suspicion : deux critères clés
Pour répondre à cette question, il faut d’abord réaliser une endoscopie du tractus digestif supérieur** afin d’examiner l’œsophage à la recherche d’éventuelles modifications muqueuses liées au reflux, qui peuvent être évaluées selon la classification de Los Angeles (LA) [2]. Selon le consensus de Lyon mis à jour en 2024, une œsophagite à partir du grade LA B$ est qualifiée pour le diagnostic de RGO. Il s’agit d’une nouveauté importante, car les consensus précédents exigeaient un grade C au minimum. En revanche, une œsophagite de bas grade (LA grade A) n’est toujours pas considérée comme pathologique [2,7]. Si l’endoscopie ne permet pas de confirmer le diagnostic de RGO, un monitoring ambulatoire du reflux doit être réalisé, les patients ne devant pas être sous traitement par IPP. Le temps d’exposition à l’acide est le critère alternatif déterminant selon le consensus de Lyon ; s’il est supérieur à >6% lors de la surveillance du pH impédancenel, le diagnostic de RGO est considéré comme confirmé. Une augmentation du temps d’exposition à l’acide est corrélée à une sévérité accrue de l’œsophagite et à une augmentation de la longueur de la métaplasie intestinale [2]. Si le temps d’exposition à l’acide est de <4%, un reflux gastro-œsophagien peut être exclu. Un nouveau critère d’exclusion est une impédance basale nocturne >2500 Ω [1].
** ne pas prendre d’IPP au moins 14 jours avant [1].
$ LA grade B correspond à des érosions >5 mm [3]
Dépistage de Barrett uniquement en cas de symptômes de RGO ?
L’œsophage de Barrett – également appelé métaplasie de Barrett – se caractérise par une transformation de l’épithélium pavimenteux en épithélium cylindrique [4]. Il s’agit du seul précurseur connu de l’adénocarcinome œsophagien. En ce qui concerne la question de savoir s’il faut soumettre les patients à un dépistage, le guide allemand s2k cite comme critère déterminant l’existence de symptômes de reflux pendant plusieurs années [5]. Selon l’orateur, cela correspond également à la recommandation d’autres guides – le seul qui va un peu à contre-courant est le AGA-Clinical Practice Update publié en 2022 [6]. Ce guide propose de dépister l’œsophage de Barrett et l’adénocarcinome œsophagien chez les patients présentant au moins trois facteurs de risque établis, qu’il y ait ou non un problème de reflux [6]. Ces facteurs de risque comprennent : le sexe masculin, l’ethnie à peau claire, l’âge >50 ans, des antécédents de tabagisme, des antécédents de reflux chronique, l’obésité ou des antécédents familiaux positifs d’œsophage de Barrett et/ou d’adénocarcinome œsophagien.
Congrès : mise à jour des internistes
Littérature :
- “Gastroentérologie I”, Prof. Dr. med. F.L. Dumoulin, Internisten-Update, 22-23.11.2024, Livestream.
- Davis TA, Gyawali CP : Maladie de reflux gastro-œsophagien réfractaire : Diagnostic et prise en charge. J Neurogastroenterol Motil 2024 ; 30(1) : 17-28.
- Armstrong D, et al : The endoscopic assessment of esophagitis : a progress report on observer agreement. Gastroenterology 1996 ; 111(1) : 85-92.
- “Œsophage de Barrett”, https://flexikon.doccheck.com,(dernière consultation 14.01.2025).
- Madisch A, et al. : S2k-Leitlinie Gastroösophageale Refluxkrankheit und eosinophile Ösophagitis der Deutschen Gesellschaft für Gastroenterologie, Verdauungs- und Stoffwechselkrankheiten (DGVS), mars 2023 – AWMF-Registerummer : 021-013.
- Muthusamy VR, et al : Participants à la conférence de consensus sur l’œsophage de Barrett du CGIT. AGA Clinical Practice Update on New Technology and Innovation for Surveillance and Screening in Barrett’s Esophagus : Expert Review. Clin Gastroenterol Hepatol 2022 ; 20(12) : 2696-2706.e1.
- Gyawali CP, et al. : Updates to the modern diagnosis of GERD : Lyon consensus 2.0. Gut 2024 ; 73(2) : 361-371.
HAUSARZT PRAXIS 2025 ; 20(1) : 34 (publié le 23.1.25, ahead of print)