L’arthrite psoriasique (PsA) se manifeste cliniquement comme une maladie hétérogène dont l’expression phénotypique est très variable. La plupart des personnes concernées souffrent déjà de psoriasis cutané. Il est difficile de prédire quels patients atteints de psoriasis ont un risque accru de développer une atteinte articulaire, mais cela est crucial pour une intervention thérapeutique précoce. Ces défis et d’autres dans la prise en charge du PsA ont été abordés d’un point de vue interdisciplinaire lors du Congrès mondial du psoriasis et de l’arthrite psoriasique.
Environ 20 à 30% des patients atteints de psoriasis développent une arthrite psoriasique (PsA) au cours de leur maladie, avec une latence moyenne de 10 ans [1]. Les options de traitement médicamenteux de la PsA se sont considérablement élargies ces derniers temps et il existe désormais un large éventail de pharmacothérapies modificatrices de la maladie (DMARD). Les recommandations de la European League Against Rheumatism (EULAR) et du Group for Research and Assessment of Psoriasis and Psoriatic Arthritis (GRAPPA) fournissent des orientations pour choisir la stratégie de traitement appropriée. Malgré les progrès réalisés ces dernières années dans la recherche sur la physiopathologie et les options de traitement de la PsA, il reste de nombreuses questions non résolues. Selon une revue publiée en 2020, les médicaments antirhumatismaux modificateurs de la maladie actuels permettent d’obtenir une réponse ACR20 chez 40 à 60% des patients, ce qui signifie que plus de 40% des patients ne présentent pas de réponse suffisante [2]. Dans le cadre du Congrès mondial triennal sur le psoriasis et l’arthrite psoriasique, le Dr Christopher T. Ritchlin, MPH, University of Rochester (États-Unis) a présenté les défis actuels de la prise en charge de l’arthrite psoriasique (PsA) [11].
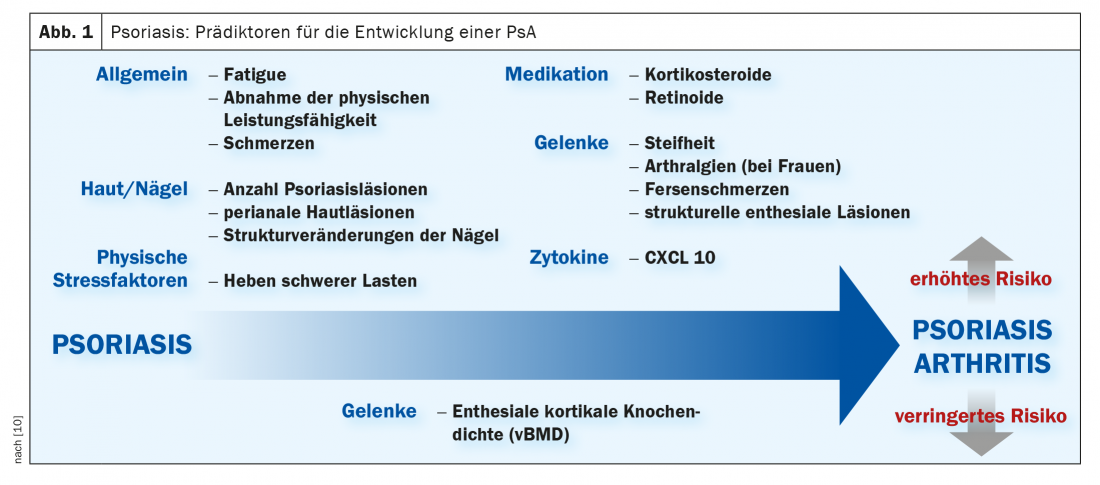
Quels sont les facteurs prédictifs du développement de la PsA ?
Il est difficile de prédire quels patients atteints de psoriasis présentent un risque accru de développer une PsA, mais de nombreuses initiatives de recherche sont en cours pour répondre à ces questions. Entre autres, il existe des preuves qu’une activité élevée de la maladie du psoriasis cutané constitue un facteur de risque pour le développement d’un PsA [3,4]. Le projet PAMPA (“Preventing Arthritis in a Multi-center Psoriasis At-risk Population”) a été lancé pour identifier des prédicteurs spécifiques permettant d’identifier les patients atteints de psoriasis présentant un risque accru d’évolution vers une PsA [5]. L’accent est mis sur la recherche de marqueurs cliniques, génétiques, immunologiques et environnementaux. Bien qu’il existe déjà des résultats isolés sur les biomarqueurs, comme Mulder et al. dans une revue systématique qui sera publiée en 2021. Il en ressort que la cytokine CXCL10 a une valeur prédictive positive pour le développement de la PsA chez les patients atteints de psoriasis (figure 1). Mais d’autres études sont nécessaires pour en savoir plus. Le projet DUET (“Diagnostic Ultrasound Enthesitis Tool”), un sous-projet de l’initiative GRAPPA [6], vise à développer un outil échographique pour le diagnostic précoce de la PsA.
En point de mire de la recherche : les cellules T mémoires résidant dans les tissus
Le décryptage de la physiopathologie permet d’identifier de nouvelles cibles pour les pharmacothérapies. Une étude a révélé la présence de cellules T à mémoire tissulaire CD4 (CD8+) dans le synovium de patients atteints d’arthrite psoriasique (TRM). On pense qu’ils jouent un rôle important dans les récidives de la maladie [7]. Une meilleure compréhension des cellules T mémoires résidentes tissulaires, qui sont importantes d’un point de vue physiopathologique, est donc une approche importante pour progresser dans le domaine de la pharmacothérapie de la PsA. Les cellules mémoires restent dans le corps pendant des années après la disparition d’une maladie et constituent la “mémoire immunologique”. Dans le cas d’une maladie auto-immune, le système immunitaire ne peut toutefois pas distinguer les agents pathogènes étrangers de ses propres tissus : les structures propres à l’organisme sont identifiées à tort par le système immunitaire comme des corps étrangers. Les cellules mémoires pathogènes sont constamment activées, ce qui est défavorable à une maladie inflammatoire chronique telle que l’arthrite psoriasique.
|
Nouvelles recommandations de GRAPPA Le forum international multidisciplinaire d’experts GRAPPA (“Group for Research and Assessment of Psoriasis and Psoriatic Arthritis”) publie régulièrement des recommandations révisées pour la prise en charge de la PsA en tenant compte des nouvelles données scientifiques sur les options thérapeutiques. La publication de la réédition la plus récente est prévue pour 2021. |
Patients souffrant d’obésité : Programme de style de vie pour la perte de poids
L’obésité est plus fréquente chez les patients atteints d’arthrite psoriasique que dans la population moyenne et est associée à une activité accrue de la maladie, à une moindre réponse au traitement et à un risque cardiovasculaire accru. Une étude menée par Klingberg et al. a montré que la réduction du poids corporel chez les patients obèses atteints de PsA sous traitement de fond constant contribuait à réduire l’activité de la maladie. a été démontré [8] : Au début de l’étude, l’IMC moyen était de 35,2 kg /m2. Après un changement de régime alimentaire sur une période de 12 à 16 semaines, une perte de poids moyenne de 18,7 kg a été observée. Cette perte de poids s’est accompagnée d’une amélioration significative de plusieurs paramètres liés à la maladie, notamment l’indice articulaire, la CRP, l’indice d’enthésite, le Health Assessment Questionnaire Disability Index (HAQ) ainsi que des indices axés sur le patient tels que la santé globale, la douleur et la fatigabilité. Les améliorations concernant l’ACR 20, 50 et 70 étaient respectivement de 51,2% (n=21), 34,1% (n=14) et 7,3% (n=3).
Congrès : World Psoriasis & Psoriasis Arthritis Conference 2021
Littérature :
- Mulder MLM, et al : Marqueurs cliniques, de laboratoire et génétiques pour le développement ou la présence d’arthrite psoriasique chez les patients psoriasiques : une revue systématique. Arthritis Res Ther 2021 ; 23 : 168.
- Ritchlin CT, et al : Moving Toward Precision Medicine in Psoriasis and Psoriatic Arthritis. The Journal of Rheumatology Supplement June 2020 ; 96 : 19-24.
- ASPAT/ÖGR : Guide de la spondyloarthrite périphérique 2020, https://rheumatologie.at, (dernière consultation 03.07.2021)
- Busse K, Liao W : Quels sont les patients atteints de psoriasis qui développent une arthrite psoriasique ? Psoriasis Forum 2010:16(4) : 17-25.
- GRAPPA, www.grappanetwork.org (dernière consultation 03.07.2021)
- Ullman K : Combined Clinic, a Rheumatologist & Dermatologist See Patients Together, 2019, www.the-rheumatologist.org (dernière consultation 03.07.2021)
- Kirkham BM, Menon B, Taams LS : Relations immunologiques et cliniques des cellules T synoviales IL-17+ dans l’arthrite psoriasique. ACR/ARHP Annual Meeting 2014 ; 633.
- Klingberg E, et al : La perte de poids améliore l’activité de la maladie chez les patients atteints d’arthrite psoriasique et d’obésité : une étude interventionnelle. Arthritis Res Ther 2019 ; 21(1) : 17.
- Coates LC, et al. : OP0229. Le Groupe de recherche et d’évaluation du psoriasis et de l’arthrite psoriasique (GRAPPA). Treatment Recommendations 2021. Annals of the Rheumatic Diseases 2021 ; 80 : 139-140.
- Médecine universitaire d’Erlangen, pathologies, psoriasis et articulations, www.medizin3.uk-erlangen.de (dernière consultation 03.07.2021)
- Ritchlin CT : Unmet needs in psoriatic arthritis, Interactive discussion session, Dr. med. Christopher T. Ritchlin, MPH, University of Rochester (USA), World Psoriasis & Psoriasis Arthritis Conference, Stockholm, 03.07.2021.
DERMATOLOGIE PRAXIS 2021 ; 31(4) : 25-26 (publié le 19.8.21, ahead of print)