Dans de nombreux domaines, l’adolescence est une période de transition entre les décisions prises par les adultes, qui doivent être soutenues et acceptées par les enfants, et les décisions prises par les jeunes eux-mêmes, qui doivent être soutenues et acceptées par les parents et dont les conséquences les feront entrer dans la vie adulte. Les personnes souffrant de TDAH sont particulièrement touchées.
Pendant l’adolescence, la plupart des familles connaissent de nouvelles discussions et de nouveaux conflits sur le fond. Il ne s’agit plus de se brosser les dents ou de préparer son sac d’école. Il s’agit plutôt de renégocier les domaines de responsabilité et les degrés de liberté, ainsi que le type de communication entre les “bientôt adultes” et les “déjà adultes”, qui doit faire ses preuves à l’adolescence et au-delà. Dans de nombreux domaines, il s’agit d’une transition entre les décisions prises par les adultes, qui doivent être soutenues et acceptées par les enfants, et les décisions prises par les jeunes eux-mêmes, qui doivent être soutenues et acceptées par les parents, et dont les conséquences leur permettent d’entamer leur vie d’adulte. Cela s’applique à toutes les familles, mais avec un accent particulier sur les familles qui ont un ou plusieurs enfants diagnostiqués TDAH à l’adolescence.
Changement de la symptomatologie à l’adolescence
Le TDAH n’est pas une “maladie infantile” et “ne se développe pas facilement” [1,2]. Cliniquement, la symptomatologie de base évolue au cours des années d’adolescence (figure 1). Il est reconnu depuis une quinzaine d’années que les symptômes ne diminuent pas simplement avec la puberté, mais que différentes évolutions sont possibles. A l’âge adulte, le tableau complet peut persister, une rémission partielle ou résiduelle peut survenir, ou encore une évolution positive des symptômes peut être observée. Dans la plupart des cas, avec l’âge, l’hyperactivité passe de plus en plus à l’arrière-plan et les troubles de l’attention au premier plan. L’impulsivité peut – mais ne doit pas – persister. Il existe de nombreuses publications sur l’évolution clinique à long terme et également sur le développement de comorbidités psychologiques telles que l’augmentation des troubles affectifs, des addictions et des troubles de la personnalité, en particulier en cas de TDAH non traité.

Si la symptomatologie peut généralement être atténuée et/ou mieux compensée, il existe (aussi) des résultats très spécifiques d’adolescents touchés par le TDAH. Comme le montre l’étude de cas, il existe toujours des troubles de l’attention bien compensés qui n’aboutissent à un premier diagnostic qu’à l’adolescence. Dans ces cas, l’anamnèse révèle que les symptômes existaient déjà dans l’enfance, mais qu’ils n’ont pas nécessité de traitement en raison d’un contexte favorable.
Les jeunes atteints de TDAH ont montré, par rapport aux jeunes non atteints, d’une part des stratégies d’apprentissage plus simples et d’autre part un comportement plus exploratoire, c’est-à-dire plus curieux, dans les tâches de prise de décision. Cela signifie qu’ils n’apprennent pas nécessairement de leurs expériences (par exemple, un feedback positif n’entraîne pas nécessairement la répétition du comportement), mais que les personnes concernées continuent malgré tout à emprunter de nouvelles voies [3]. Cela peut être un avantage dans une profession créative, mais à l’école, ce schéma n’est généralement pas souhaitable. Les adolescents en bonne santé présentent également des particularités dans la prise de décision par rapport aux enfants et aux adultes. Ainsi, selon notre étude, qui inclut l’imagerie fonctionnelle, ils sont particulièrement sensibles au feedback négatif et prennent donc particulièrement à cœur notre interprétation de ce feedback [4]. On peut dire que les adolescents atteints de TDAH reçoivent souvent un feedback négatif et qu’un cercle vicieux se met en place.
Particularités de la relation parent-enfant chez les adolescents atteints de TDAH
Du point de vue des parents, l’adolescence et l’autonomie revendiquée des jeunes marquent le début d’une période d’avance sur la confiance et donc de discussions sur l’ampleur, le moment opportun et les conséquences des nouvelles libertés. La plupart du temps, cela fonctionne “au coup par coup” : des libertés raisonnables sont accordées, les attentes qui y sont liées sont satisfaites, la confiance en l’autonomie du jeune augmente. Par exemple, lors de négociations sur l’heure et le cadre du retour à la maison après une sortie. Si l’accord est respecté de manière fiable, le niveau de confiance augmente généralement lors des discussions suivantes. Ce principe fonctionne de manière analogue dans les domaines de l’autonomie scolaire, du choix des amis, de l’organisation du règlement de la chambre. Les degrés de liberté augmentent avec la fiabilité pour les deux parties.
Pour les parents d’enfants atteints de TDAH, les évolutions sont souvent moins linéaires ou moins réussies, ce qui perturbe la relation de confiance avec les adolescents et alimente les inquiétudes des parents et des personnes de référence quant à la réussite de leur entrée dans la vie adulte. Le manque d’attention caractéristique du TDAH et les difficultés à contrôler ses impulsions conduisent facilement à rater le bus ou à accepter une invitation spontanée sans réfléchir, et par la suite à un manque de fiabilité avec les libertés nouvellement acquises. Cela se produit chez presque tous les adolescents, mais beaucoup plus fréquemment et avec plus de persistance chez les adolescents atteints de TDAH, ce qui pèse davantage sur la relation parent-enfant.
Désir d’autonomie vs. structure nécessaire
Les jeunes sont à la recherche d’une identité appropriée, veulent et doivent remettre en question les valeurs et les relations. L’influence des pairs gagne du terrain. Avoir un diagnostic lié à des difficultés quotidiennes n’est pas forcément un élément identitaire utile à première vue.
En raison des symptômes, les jeunes atteints de TDAH connaissent plus souvent des échecs, malgré leurs bonnes intentions, et le doute qui en résulte. Le développement d’une conscience de soi saine est donc plus menacé [1]. Ils se sentent plus souvent incompris et traités injustement que leurs pairs, et il n’est pas rare qu’ils aient le sentiment que leurs efforts ne sont pas valorisés et qu’ils n’en valent pas la peine.
Pendant l’adolescence, une nouvelle ambivalence apparaît entre les désirs d’autonomie et le niveau de soutien structurel et organisationnel nécessaire, par exemple en matière scolaire. L’autonomie attendue dans les domaines de l’organisation personnelle, de la planification des actions et de la gestion du temps augmente au fur et à mesure que l’élève poursuit sa scolarité et il n’est pas rare qu’il soit trop sollicité malgré ses bonnes aptitudes. Les déficiences existent surtout en raison des troubles des fonctions exécutives [5]. Leur importance augmente à l’adolescence, car les parents les assument moins par procuration et les tâches à accomplir deviennent plus complexes. Les jeunes doivent planifier et structurer leur emploi du temps, avec des cours scolaires et des activités de loisirs dans différents lieux, choisir et suivre une formation professionnelle, gérer leurs affaires financières de manière fiable – autant de choses que les parents avaient généralement (aussi) à l’esprit auparavant.
La figure 2 montre les difficultés particulières au fil du temps.
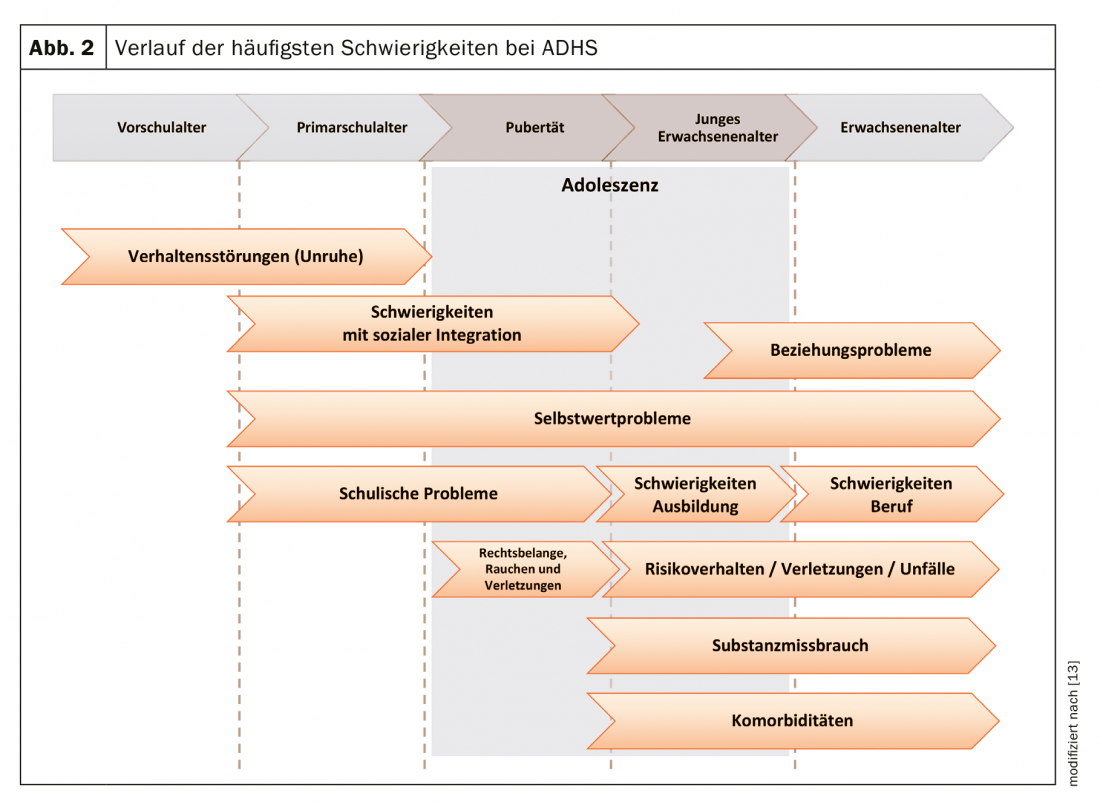
En principe, il s’agit des mêmes thèmes et questions que dans toutes les familles avec des adolescents. Cependant, l’ampleur et la constance des conflits sont généralement beaucoup plus élevées chez les adolescents souffrant de TDAH et les possibilités de compensation sont plus faibles. La patience et la confiance sont encore plus nécessaires dans les familles concernées. Les parents sont mis à l’épreuve un nombre incalculable de fois dans la confiance qu’ils ont d’accompagner un futur adolescent performant sur le plan professionnel/ scolaire et personnel. Certains auteurs décrivent le sport (de loisirs) et l’activité physique (en groupe) comme des éléments importants, prometteurs et peu coûteux du traitement du TDAH, auxquels on n’a pas encore accordé suffisamment d’attention [6].
TDAH et choix de carrière
La recherche d’une profession adaptée représente un défi pour toutes les personnes concernées. Il doit être adapté individuellement aux talents et aux intérêts des jeunes et correspondre à leur potentiel cognitif. Mais il devrait également offrir un environnement professionnel qui puisse soutenir et compenser les perturbations. Bien entendu, il n’existe pas de “professions liées au TDAH”. Pour éviter les échecs, il convient de procéder ensemble à une évaluation réaliste des points forts et des possibilités. Les questions importantes sont
- L’activité est-elle variée et implique-t-elle des mouvements ?
- Les différentes tâches peuvent-elles être divisées en étapes gérables en termes de temps et de contenu ?
- Le jeune peut-il s’impliquer avec ses propres idées créatives ?
- Existe-t-il suffisamment de motivations extrinsèques sous forme d’éloges et de feedback ?
Avant même l’entrée dans la vie professionnelle, il convient de décider avec les jeunes de la manière dont le formateur sera informé et des possibilités de soutien disponibles. Une présentation détaillée des questions sur la profession est disponible sur “adhspedia” [7].
Comorbidités du TDAH à l’adolescence
Malgré des chiffres variables selon les études, les troubles comorbides liés au TDAH à l’adolescence constituent certainement la règle et non l’exception [8]. 70% des adolescents atteints de TDAH présentent au moins un trouble mental comorbide. La distinction avec d’autres troubles n’est pas toujours claire et, surtout dans les phases sensibles du développement, la question reste de savoir s’il s’agit d’un diagnostic comorbide ou différentiel. Dans la pratique clinique quotidienne, il apparaît surtout que le nombre et la gravité des troubles comorbides limitent le résultat positif du traitement.
Les troubles du comportement social et de l’opposition, qui sont les troubles comorbides les plus fréquents chez l’enfant, ont tendance à diminuer. En revanche, les troubles affectifs et surtout la consommation de substances (nicotine, alcool, cannabis, etc.) sont en nette augmentation, surtout en cas de TDAH non traité, et persistent à l’âge adulte. Les jeunes atteints de TDAH consomment plus tôt et deviennent plus souvent dépendants [9]. Il n’est pas possible de se prononcer avec certitude sur les raisons de cette situation. Le facteur déterminant peut être un comportement prêt à prendre des risques, mais aussi une fonction de régulation à court terme, ou encore le désir de rejoindre des groupes sociaux et de copier leur comportement. Le groupe canadien de lignes directrices Caddra résume les études sur le TDAH et le développement de la dépendance de la manière suivante : le traitement du TDAH est particulièrement important pour prévenir le développement de la dépendance [8]. L’importance de l’automédication par la nicotine, qui a un fort effet dopaminergique, a été démontrée en particulier pour le tabagisme. Les addictions ne constituent pas une contre-indication absolue au traitement par stimulants. Il est important d’examiner et de tenir compte des aspects pharmacocinétiques. Il faut utiliser des médicaments dont le début d’action est le plus lent possible.
Parmi les troubles affectifs comorbides, la dépression est particulièrement observée, mais le risque de troubles affectifs bipolaires est également plus élevé. Les troubles des performances partielles, déjà fréquents dans l’enfance, persistent généralement à l’adolescence et sont souvent ignorés.

L’utilisation problématique des médias (dépendance aux jeux) est également fréquente dans le TDAH. Le TDAH semble être un facteur de risque particulier, car les stratégies de récompense de la plupart des jeux conviennent précisément aux enfants et aux adolescents souffrant de TDAH. Il est renforcé promptement et par intermittence. Certains auteurs estiment que la “gaming addiction” correspond également au principe d’une automédication/d’un traitement. Jusqu’à présent, peu d’études ont été menées sur ce sujet. Celles-ci indiquent toutefois que le traitement du TDAH peut également avoir un effet positif sur la consommation problématique de médias. Mais le plus important est que le temps passé sur les médias doit être “rempli” à nouveau en cas de réduction de la consommation de médias. Les enfants et les jeunes doivent parfois (ré)apprendre à pratiquer des activités de loisirs avec d’autres jeunes et à acquérir ainsi des compétences sociales.
La santé physique est également de plus en plus affectée par le TDAH, selon le degré de gravité. Dès l’enfance, le risque d’accident est accru. Le nombre d’accidents et d’hospitalisations augmente de manière significative. A l’adolescence, les comportements à risque augmentent encore et, associés à l’inattention, font que les personnes atteintes de TDAH ont plus souvent des accidents ou se mettent en danger, par exemple en ayant des rapports sexuels non protégés (augmentation des grossesses à l’adolescence).
Décider ensemble de l’organisation de la thérapie
En raison des changements dans la symptomatologie de base et des comorbidités supplémentaires possibles, ainsi que de l’évolution de la dynamique familiale, il semble judicieux de faire le point ensemble. L’objectif devrait être un nouveau contrat de traitement à responsabilité partagée. Les recommandations de base concernant le traitement, notamment la pharmacothérapie, ne changent pas [10]. Le bilan doit être réalisé avec le jeune, ses parents et le thérapeute pédopsychiatre qui le suit, et doit également inclure le droit de regard sur le traitement médicamenteux. Les lignes directrices de Caddra soulignent explicitement qu’il faut également s’en tenir aux thèmes pertinents pour les jeunes, tant au niveau de la langue que du contenu. L’adolescence est une période critique pour la poursuite d’une médication stable, une prise unique quotidienne peut augmenter la fiabilité [11]. A tous les âges, y compris chez l’enfant, mais plus explicitement encore à l’adolescence, la participation est importante dans le choix d’un traitement particulier ou, plus particulièrement, dans le choix d’un traitement médicamenteux. Les nouvelles lignes directrices S3 pour le TDAH [10] consacrent également un paragraphe à la décision participative.
Messages Take-Home
- La symptomatologie de base du TDAH change d’ampleur et de caractéristiques à l’adolescence.
- L’apparition et l’importance des troubles comorbides augmentent.
- La modification des symptômes et l’évolution de la dynamique familiale devraient conduire à un nouveau contrat de traitement, dont la responsabilité est partagée.
- Il est possible que le premier diagnostic de TDAH ne soit posé que pendant l’adolescence.
- Les loisirs actifs et le sport (en groupe) ne sont pas suffisamment pris en compte en tant que composante du traitement.
Sites Internet complémentaires
|
Littérature :
- Adam C, Döpfner M, Lehmkuhl G : L’évolution du trouble du déficit de l’attention/hyperactivité (TDAH) chez l’adolescent et l’adulte. Enfance et développement 2002 ; 11 : 73-81.
- Tischler L, et al. : TDAH à l’adolescence. Changement des symptômes et conséquences pour la recherche et la pratique clinique. Zeitschrift für Psychiatrie, Psychologie und Psychotherapie 2010 ; 58 : 23-34.
- Hauser TU, et al : Rôle du cortex préfrontal médian dans l’impossibilité de prendre des décisions dans le trouble de l’attention-déficit/hyperactivité juvénile. JAMA Psychiatry 2014 ; 71(10) : 1165-1173.
- Hauser TU, et al : Cognitive flexibility in adolescence : neural and behavioral mechanisms of reward prediction error processing in adaptive decision making during development. Neuroimage 2015 ; 104 : 347-345.
- Kordon A, Kahl KG : Trouble du déficit de l’attention/hyperactivité (TDAH) chez l’adulte. Psychother Psych Med 2004 ; 54 : 124-136.
- Ludolph AG, Plener PL : Le sport comme élément thérapeutique dans le traitement du trouble du déficit de l’attention/hyperactivité (TDAH). Psychothérapie en dialogue 2011 ; 12 : 221-223.
- adhspedia : TDAH et travail, www.adhspedia.de/wiki/ADHS_und_Beruf, dernière consultation le 16.07.19.
- Canadian ADHD Resource Alliance (CADDRA) : Canadian ADHD Practice Guidelines, Fourth Edition, Toronto ON. CADDRA, 2018.
- Frölich M, Lehmkuhl G : Épidémiologie et aspects pathogéniques de l’abus et de la dépendance aux substances dans le TDAH. Addiction 2006 ; 52 : 367-375.
- Numéro de registre AWMF 028-045 : version longue du guide interdisciplinaire basé sur les preuves et le consensus (S3) “Trouble du déficit de l’attention/hyperactivité (TDAH) chez l’enfant, l’adolescent et l’adulte” 2018.
- Wolraich M, et al. : Attention-deficit/hyperactivity disorder among adolescents : a review of the diagnosis, treatment, and clinical implications. Pediatrics 2005. 115(6) : 1734-1746.
- Stahl SM : Stahl’s Essential Psychopharmacology, third edition. Cambridge : Cambridge University Press 2008.
- Stieglitz RD : Trouble du déficit de l’attention avec hyperactivité (TDAH) chez l’adulte. Conférence Université de Bâle 2019, dernière consultation le 07/06/2019.
InFo NEUROLOGIE & PSYCHIATRIE 2019 ; 17(5) : 16-21