Une capacité physique et une force musculaire faibles au début de l’âge adulte sont des facteurs de risque de maladies cardiovasculaires (MCV). Cependant, la manière dont ces facteurs sont liés à l’athérosclérose subclinique n’est pas claire, en raison du manque d’études longitudinales. Une étude récente a cherché à savoir si les performances physiques et la force musculaire au début de l’âge adulte étaient liées à l’athérosclérose subclinique plus tard dans la vie.
Tant la capacité physique [2,3] que la force musculaire [2,4] sont des prédicteurs du risque futur de MCV et de la mortalité. Il a été démontré que la sarcopénie, dont fait partie la force musculaire, et les MCV partagent des voies pathogènes communes, l’athérosclérose jouant un rôle central [5]. Néanmoins, le lien entre les performances physiques et la force musculaire et l’athérosclérose subclinique est moins clair. Une étude récente a montré qu’une capacité physique plus élevée était associée à un risque plus faible d’athérosclérose subclinique, une fois les facteurs confondants éliminés [6]. En outre, il a été démontré que la force musculaire est associée à l’athérosclérose subclinique dans différentes populations, [7,8] et ce, indépendamment des autres facteurs de risque de MCV [8]. D’autres études ont également montré que les sportifs d’âge moyen présentent une prévalence plus élevée d’athérosclérose coronarienne que leurs homologues moins actifs [9]. Cependant, ces études sont transversales et limitées par le risque de causalité inverse. Il y a clairement un manque d’études longitudinales avec un suivi suffisant pour examiner le lien entre la capacité physique et la force musculaire au début de l’âge adulte et l’athérosclérose subclinique plus tard dans la vie. L’objectif d’une étude récente était donc, premièrement, de déterminer les associations entre la capacité physique maximale et la force musculaire au début de l’âge adulte et la présence de plaques et l’épaisseur de la média intima carotidienne (cIMT) plus tard dans la vie et, deuxièmement, d’examiner si ces associations étaient médiées par des facteurs de risque de MCV au début ou à la fin de l’âge adulte chez les hommes suédois [1].
L’étude a porté sur des hommes suédois (n=797) éligibles à la conscription (~18 ans) qui ont participé à l’évaluation de référence de l’étude sur la visualisation des maladies athéroscléreuses asymptomatiques pour une prévention cardiovasculaire optimale (VIPVIZA) entre 2013 et 2016 (60 ans). VIPVIZA est un essai pragmatique, ouvert, randomisé et contrôlé qui compare l’effet sur la prévention des MCV d’une communication traditionnelle basée sur les facteurs de risque individuels de MCV plus des informations imagées sur l’athérosclérose infraclinique d’une personne [10]. Lors de l’incorporation (~18 ans), la force musculaire isométrique (dynamomètre) et la capacité physique maximale (test de charge maximale-cycle-ergomètre) ont été mesurées. Plus tard dans la vie adulte (60 ans), la présence de plaque carotidienne et l’épaisseur de l’intima-média ont été évaluées à l’aide d’une échographie à haute résolution.
Analyse statistique
Dans l’analyse principale, des modèles de régression logistique ont été utilisés pour déterminer si les performances physiques et la force musculaire étaient associées à la présence de plaques. Les associations de la performance physique et de la force musculaire avec cIMT ont été évaluées à l’aide de deux approches : (i) régression linéaire avec cIMT continu et (ii) régression logistique avec cIMT dichotomisé, en utilisant ≥ du 75e percentile comme présence d’athérosclérose infraclinique ; cela correspond à une valeur de 0,91 mm. Le modèle 1 a été ajusté pour la formation et les MCV prématurées dans les antécédents familiaux. Le modèle 2 comprenait à la fois la capacité physique et la force musculaire, en plus des covariables du modèle 1, afin de déterminer l’association indépendante de ces prédicteurs avec l’athérosclérose subclinique.
D’autres analyses comprenaient une analyse secondaire dans laquelle la relation entre les différentes variables de force musculaire (prise de la main, extension du genou et flexion du coude) et la présence de plaques ainsi que cIMT a été examinée. Dans l’analyse principale, nous avons supposé que la capacité physique maximale et la force musculaire étaient un précurseur de l’IMC. Cependant, l’IMC, le poids corporel ou la taille peuvent également interférer avec l’association entre la force musculaire et la capacité physique maximale et l’athérosclérose subclinique. Les analyses de sensibilité suivantes ont donc été effectuées : (a) Inclure soit l’IMC au début de l’âge adulte, soit (b) du poids corporel au début de l’âge adulte ; ou (c) du poids et de la taille au début de l’âge adulte dans tous les modèles.
Caractéristiques descriptives
Lors du suivi, 62% (n=493) des participants présentaient des plaques et avaient un cIMT médian de 0,78 mm [intervalle interquartile (IQR) 0,23]. Au début de l’âge adulte, 82% (n=654) des hommes avaient un poids normal (IMC ≥18,5 et <25 kg/m2) et seulement 6% (n=48) étaient en surpoids ou souffraient d’obésité (IMC ≥25 kg/m2). Il était frappant de constater que les hommes ayant des capacités physiques et une force musculaire élevées étaient plus grands et avaient un IMC plus élevé que les hommes ayant des capacités physiques et une force musculaire moindres, une différence qui persistait plus tard dans la vie adulte. En outre, les hommes ayant une capacité physique élevée au début de l’âge adulte avaient un taux de cholestérol HDL plus élevé et des triglycérides plus faibles et étaient plus susceptibles de respecter les recommandations en matière d’activité physique plus tard dans la vie que les hommes ayant une capacité physique plus faible. De plus, les hommes ayant une capacité physique élevée étaient également plus susceptibles de ne pas avoir de plaques (41,4%, n=171) que les hommes ayant une capacité physique faible (34,6%, n=133, p=0,049).
Lien entre les plaques
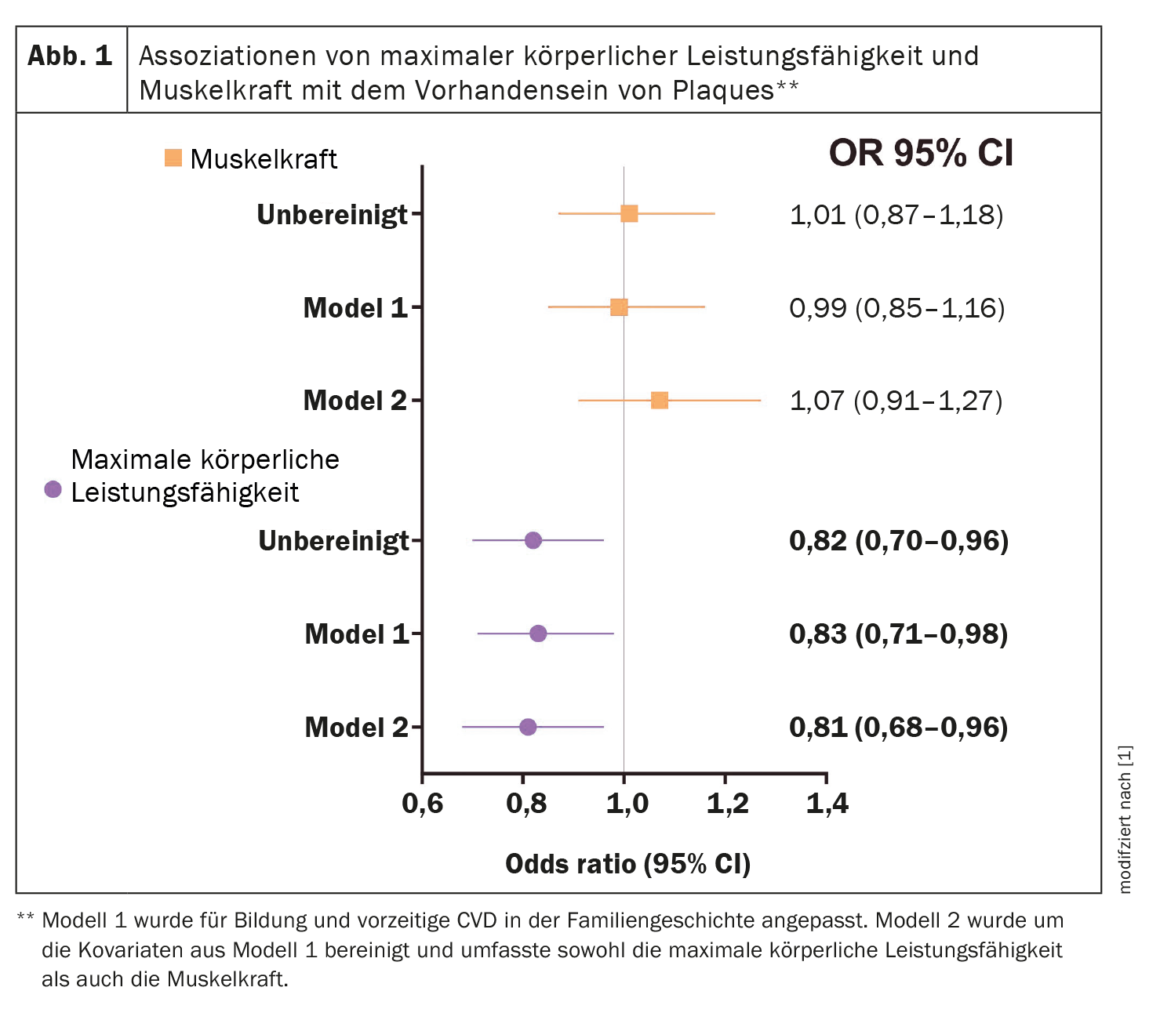
Une meilleure capacité physique était associée à une réduction de 17% de la probabilité (OR** 0,83 [95% CI# 0,71-0,98, p=0,024]) de présence de plaques plus tard dans la vie (modèle 1), ajustée en fonction de l’éducation et des antécédents familiaux de MCV prématurées. Cette association a persisté après ajustement pour la force musculaire, p=0,017 (modèle 2). Dans aucun des modèles, une relation significative entre la force musculaire et la présence de plaques n’a été trouvée (Fig. 1) [1].
** OR=Odds Ratio
# CI=intervalle de confiance
Associations de l’épaisseur d’Intima Media
Il y avait une relation non linéaire significative entre la capacité physique et le cIMT continu, indépendamment de la force musculaire (p-value non linéaire = 0,027), mais aucune relation significative avec le cIMT dichotomisé. Aucune relation significative n’a été trouvée entre la force musculaire et le cIMT continu ou dichotomisé.
Analyse de la médiation et analyse secondaire
Dans l’analyse multi-médiateurs, l’association entre la capacité physique et la présence de plaques n’a pas été médiatisée par l’IMC et la pression artérielle systolique au début de l’âge adulte, les intervalles de confiance à 95 % de l’effet indirect total étaient nuls, l’effet direct restant significatif (OR 0,80, p=0,011). Il est intéressant de noter que l’association entre la capacité physique et la présence de plaques était médiée par la combinaison de l’IMC, de la pression artérielle systolique, du cholestérol non-HDL, des triglycérides et du statut de tolérance au glucose plus tard dans la vie (l’effet indirect total était significatif, mais l’effet direct ne l’était pas [OR 0,85, p=0,080)], mais cette association n’était pas médiée par un seul facteur. En outre, aucune association significative n’a été trouvée entre la force de la poignée, l’extension du genou et la flexion du coude et la présence de plaques ou de cIMT.
Analyse de sensibilité
Dans l’analyse d’imputation multiple, l’association significative entre la capacité physique et la présence de plaques a été maintenue, tandis que l’association non linéaire avec le cIMT n’était plus significative. Les associations non significatives entre la force musculaire et l’athérosclérose infraclinique ont persisté après l’imputation des valeurs manquantes, à l’exception des associations des cIMT dichotomisés. La force musculaire était associée à une augmentation de 21% de la probabilité d’avoir un cIMT en utilisant > le 75e percentile (OR 1,21, IC 95% 1,03-1,42, p=0,018), indépendamment de la capacité physique.
L’inclusion de l’IMC au début de l’âge adulte comme facteur de confusion possible dans tous les modèles n’a pas modifié l’association entre la capacité physique et la présence de plaques, par rapport à l’analyse principale des cas complets. En revanche, l’ajustement pour le poids au début de l’âge adulte seul (OR 0,84, p=0,058, modèle 2) ou avec la taille au début de l’âge adulte (OR 0,85, p=0,072, modèle 2) affaiblissait les estimations. L’association entre la force musculaire et la présence de plaques est restée non significative indépendamment de l’ajustement sur l’IMC ou le poids au début de l’âge adulte, seul ou avec la taille. Après ajustement pour l’IMC au début de l’âge adulte, la relation non linéaire entre la capacité physique et le cIMT a été atténuée (p non linéaire = 0,051 dans le modèle 2). Après avoir inclus le poids au début de l’âge adulte seul ou avec la taille, l’association non linéaire a prévalu dans le modèle 2. L’association non significative avec la capacité physique et le cIMT ≥ du 75e percentile est restée inchangée après avoir inclus l’IMC au début de l’âge adulte, le poids seul ou la taille. L’ajustement pour l’IMC au début de l’âge adulte, le poids seul ou la taille n’a pas modifié l’association non significative entre la force musculaire et le cIMT.
Prévalence plus faible des plaques
Une capacité physique plus élevée au début de l’âge adulte, mais pas une force musculaire plus importante, pourrait protéger contre le développement de la plaque carotidienne à l’âge adulte. Le mécanisme sous-jacent pourrait être dû à la combinaison de l’indice de masse corporelle, de la pression artérielle systolique, du statut de tolérance au glucose, du cholestérol non-HDL et des triglycérides, et non à un seul facteur de risque de MCV.
Littérature :
- De Winter MA, et al.: Recurrent venous thromboembolism and bleeding with extended anticoagulation: the VTE-PREDICT risk score. EurHeartJ 2023.
https://doi.org/10.1093/eurheartj/ehac776 - Åberg ND, Kuhn HG, Nyberg J, et al.: Influence of cardiovascular fitness and muscle strength in early adulthood on long-term risk of stroke in Swedish men. Stroke 2015;46: 1769–1776.
- Högström G, Nordström A, Nordström P: High aerobic fitness in late adolescence is associated with a reduced risk of myocardial infarction later in life: a nationwide cohort study in men. Eur Heart J 2014;35:3133–3140.
- Timpka S, Petersson IF, Zhou C, Englund M: Muscle strength in adolescent men and risk of cardiovascular disease events and mortality in middle age: a prospective cohort study. BMC Med 2014;12: 1–8.
- He N, Zhang Y, Zhang L, et al.: Relationship between sarcopenia and cardiovascular diseases in the elderly: an overview. Front Cardiovasc Med 2021;8: 1–12.
- Jae SY, Lee KH, Kim HJ, et al.: Separate and joint associations of cardiorespiratory fitness and healthy vascular aging with subclinical atherosclerosis in men. Hypertension 2022;79: 1445–1454.
- Karabinus JA, Deblois JP, Keller A, et al.: The inverse association of muscular strength with carotid intima-media and extra-media thickness in women. Int J Sports Med 2021;42: 419–424.
- Albin EE, Brellenthin AG, Lang JA, et al.: Cardiorespiratory fitness and muscular strength on arterial stiffness in older adults. Med Sci Sports Exerc 2020;52: 1737–1744.
- Aengevaeren VL, Mosterd A, Sharma S, et al.: Exercise and coronary atherosclerosis: observations, explanations, relevance, and clinical management. Circulation 2020;141: 1338–1350.
- Näslund U, Ng N, Lundgren A, et al.: Visualization of asymptomatic atherosclerotic disease for optimum cardiovascular prevention (VIPVIZA): a pragmatic, open-label, randomised controlled trial. Lancet 2019;393: 133–142.
CARDIOVASC 2023; 22(1): 30–31











