Plus de 1000 patients ont été inclus dans la plus grande étude sur le diabète insipide réalisée à ce jour dans le monde. Il ressort des évaluations qu’une grande partie des personnes concernées présentent des carences en matière de soins et que beaucoup souffrent de problèmes psychologiques. Les résultats de l’enquête en ligne ont été publiés dans le Lancet Endocrinology.
L’hormone antidiurétique (peptide arginine vasopressine, AVP) est produite par l’hypothalamus dans le diencéphale et sécrétée dans le sang par la neurohypophyse. Chez les personnes en bonne santé, elle se trouve dans les reins et permet au corps de perdre le moins d’eau possible. Si l’on consomme constamment des liquides en excès, la fonction de production d’urine des reins s’en trouve affectée – ceux-ci ne peuvent plus retenir les quantités de liquide [1].
Bien classer le syndrome de polyurie-polydipsie
La cause la plus fréquente de la polyurie et de la polydipsie est la présence d’un diabète insipide central, dans lequel la libération osmotique de l’AVP (peptide arginine vasopressine) par la neurohypophyse est perturbée. Le diabète insipide rénal ou néphrogénique est beaucoup plus rare. Il y a ici une insensibilité de l’antidiurèse médiée par l’AVP dans les reins. La troisième cause possible est la polydipsie primaire. Elle résulte souvent d’une suppression de la libération de l’AVP par une augmentation excessive de la consommation de liquides [2].

Enquête internationale en ligne à grande échelle
L’enquête en ligne a été développée par une équipe d’experts en étroite collaboration avec des représentants des patients. L’implication directe des personnes concernées par la maladie a permis de mettre fortement l’accent sur l’étude des résultats pertinents pour les patients. Le recrutement pour la participation à l’enquête a été effectué par différents canaux avec le soutien d’organisations de patients. Entre le 23.8.2021 et le 7.2.2022, 1034 patients atteints de diabète insipide central ont participé à l’enquête [3]. 91% des participants étaient des adultes (tranche d’âge 34-54 ans) et 9% des enfants et adolescents (tranche d’âge 6-15 ans). 47% des participants présentaient un dysfonctionnement isolé du lobe postérieur de l’hypophyse et 53% un dysfonctionnement combiné des lobes antérieur et postérieur de l’hypophyse. Les principales causes étaient de nature idiopathique (30% des cas) ou la présence de tumeurs et de kystes (46% des cas). 26% des 994 patients ayant reçu un traitement par desmopressine ont présenté une hyponatrémie qui a entraîné une hospitalisation. Chez les patients chez qui la desmopressine – un agent antidiurétique appartenant au groupe des ADH-analgésiques – a été systématiquement supprimée ou retardée pour permettre une aquarèse intermittente, la prévalence de l’hyponatrémie était significativement plus faible (OR 0,55 ; IC 95% : 0,39-0,77 ; p=0,0006). Sur 535 patients hospitalisés pour une raison médicale quelconque, 13% (IC 95% ; 0,10-0,16) n’ont pas reçu de desmopressine sans qu’un substitut liquidien intraveineux ne soit administré. Les patients concernés présentaient des symptômes de déshydratation selon leur propre rapport. 64% (n=660) de tous les participants ont signalé une diminution de la qualité de vie et 36% (n=369) des changements psychologiques qui, selon eux, étaient liés au diabète insipide central. 80% (n=823) des participants ont été confrontés à une situation dans laquelle le diabète insipide central a été confondu avec le diabète sucré par des professionnels de la santé. 85% de tous les participants se sont prononcés en faveur d’un changement de nom de la maladie. Les dénominations alternatives préférées étaient “déficit en vasopressine” et “déficit en arginine-vasopressine”.
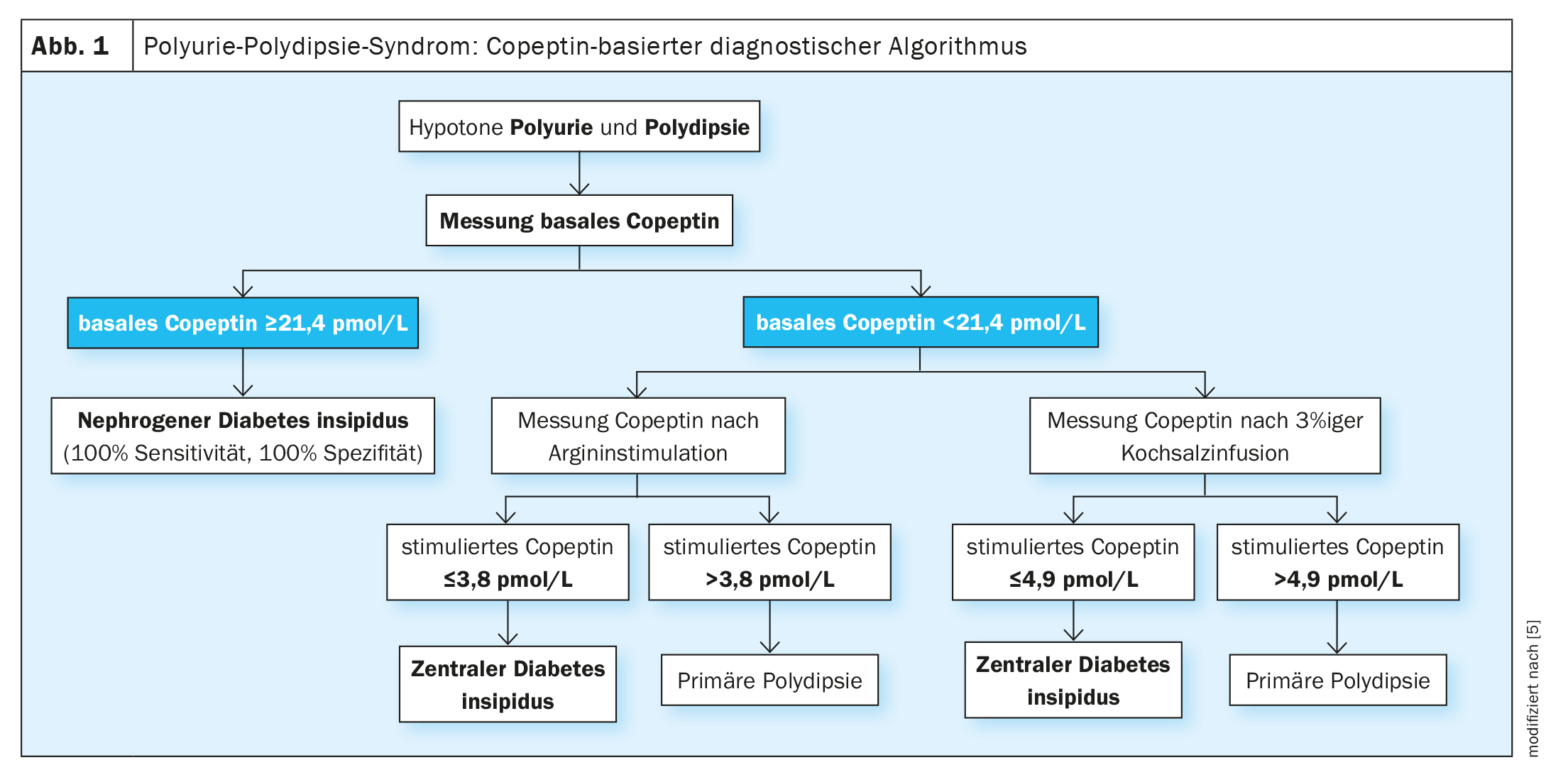
La copeptine, un marqueur de substitution pertinent de la vasopressine
Un algorithme basé sur la copeptine (Fig. 1)est aujourd’hui considéré comme l’étalon-or pour le diagnostic différentiel du syndrome de polyurie-polydipsie. La copeptine est un marqueur de substitution stable et fiable de la vasopressine, qui reflète la concentration de vasopressine dans la circulation. Le développement des dosages de la copeptine a représenté un grand progrès pour le diagnostic différentiel du syndrome de polyurie-polydipsie. Ainsi, un taux de copeptine basal sans soif préalable peut permettre de diagnostiquer un diabète insipide néphrogénique. Pour distinguer un diabète insipide central d’une polydipsie primaire, une stimulation osmotique (au moyen d’une solution saline hypertonique) ou non osmotique (au moyen d’arginine) est nécessaire. Ces deux tests permettent de distinguer ces entités avec une fiabilité diagnostique supérieure à celle du test de la soif. L’établissement d’un diagnostic correct est une condition préalable à un traitement ciblé.
Littérature :
- “Boire par litre : un nouveau test détermine la cause d’un déséquilibre pathologique de l’hydratation”, Médecine universitaire de Leipzig, 02/08/2018.
- Chifu I, Fenske W : Nouveau standard de diagnostic dans le diabète insipide. Dtsch Med Wochenschr 2018 ; 143(24) : 1739-1744.
- Atila C, et al : Central diabetes insipidus from a patient’s perspective : management, psychological co-morbidities, and renaming of the condition : results from an international web-based survey. Lancet Diabetes Endocrinol 2022 ; 10(10) : 700-709.
- “Diabetes insipidus aus Patientensicht”, Université de Bâle, 15.09.2022.
- Christ-Crain M : Copeptine – Place dans le diagnostic du syndrome de polyurie-polydipsie. J Klin Endokrinol Stoffw 2020 ; 13 : 142-150.
PRATIQUE DU MÉDECIN DE FAMILLE 2023 ; 18(1) : 32-33