Les maladies du cuir chevelu sont nombreuses. Pour un diagnostic précis, il faut distinguer si les follicules pileux, le cuir chevelu ou une combinaison des deux sont touchés. Il existe différentes stratégies de traitement en fonction de la cause et de la gravité de la maladie. Dans sa présentation, le Dr de Viragh a également donné un aperçu de l’évolution des approches thérapeutiques.
Les maladies du cuir chevelu sont nombreuses. Pour un diagnostic précis, il faut distinguer si les follicules pileux, le cuir chevelu ou une combinaison des deux sont touchés. En outre, les maladies de ce groupe sont divisées en pathologies inflammatoires et non inflammatoires. Outre l’infestation parasitaire, le diagnostic différentiel peut être une inflammation microbienne, c’est-à-dire une infestation par des champignons, des bactéries ou des virus, ou une inflammation stérile, c’est-à-dire une infection sans micro-organismes responsables.
Dermatite séborrhéique
La dermatite séborrhéique se manifeste surtout dans les zones où les glandes sébacées sont nombreuses. La cause de cette maladie de la peau grasse et squameuse est probablement une production accrue de sébum et une colonisation excessive par des levures Malassezia. Des squames grasses et jaunâtres apparaissent sur un fond généralement rouge. Les facteurs étiologiques de la dermatite séborrhéique sont [1] :
- La quantité de sébum produite
- Colonisation par Malassezia restricta et globosa
- Sensibilité individuelle (différences de fonction de barrière, système immunitaire, microflore).
La thérapie vise à réduire la quantité de sébum. Cela peut être fait en utilisant des shampooings contenant du goudron. Dans les cas difficiles, il est également possible de recourir à un traitement systémique par isotrétinoïne à faible dose en utilisation prolongée. La deuxième approche thérapeutique vise la colonisation par les levures Malassezia. Les azoles, d’autres antifongiques ou le zinc-pyrithione et le sélénium peuvent être utiles dans ce cas. Dans la mesure du possible, le traitement doit être préventif et, compte tenu de la prévalence d’environ 10% de la dermatite séborrhéique dans la population, il est préférable d’utiliser des produits en vente libre. Il existe quelques shampooings sur le marché en tant que préparations antifongiques. Cependant, ils ne restent généralement que très peu de temps sur le cuir chevelu concerné. Vous pouvez également utiliser une teinture, comme la teinture antipelliculaire DermoCapillaire d’Eucerin®, qui peut rester sur le cuir chevelu. Le temps d’action prolongé permet ainsi d’obtenir une certaine amélioration supplémentaire de l’efficacité, selon l’intervenant.
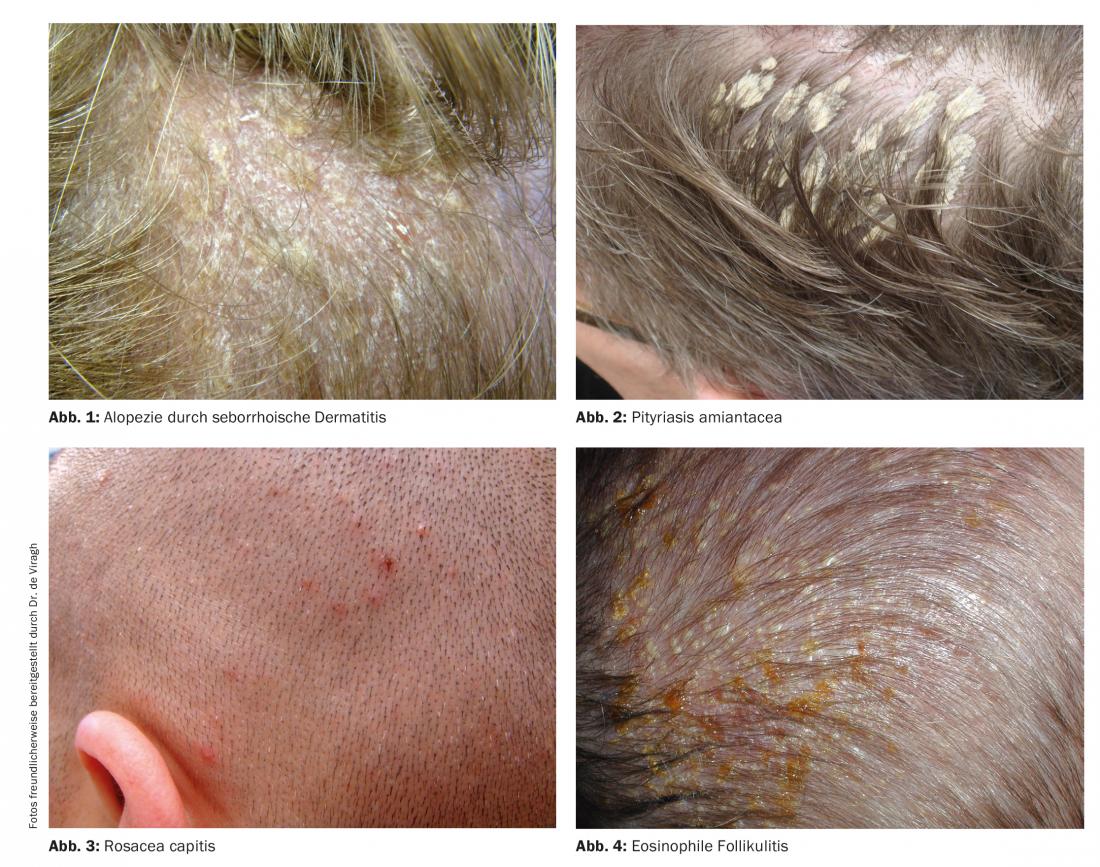
Dans les formes sévères de dermatite séborrhéique avec un tableau clinique inflammatoire, une alopécie transitoire peut se produire (figure 1). En cas d’inflammation très prononcée, appelée “dermatite séborrhéique cicatricielle de Laymon”, il peut y avoir des cicatrices et donc une alopécie définitive [2,3]. Le traitement consiste alors principalement en des stéroïdes systémiques afin de lutter le plus efficacement possible contre la réaction inflammatoire.
Le pityriasis amiantacé est une autre forme grave de dermatite séborrhéique (figure 2). Le schéma de réaction peut ressembler à un psoriasis dans 2 à 15% des cas et, principalement chez les enfants, à une tinea capitis (<5% des cas de tinea capitis sont observés chez des patients post-pubères). Cependant, tant que ces diagnostics différentiels ne sont pas établis, le diagnostic de suspicion chez un patient adulte reste la dermatite séborrhéique. Le traitement doit consister en une thérapie antifongique systémique pendant quatre semaines. Dans de rares cas, le diagnostic différentiel avec le tableau clinique d’un pityriasis amiantacé est également un lichen planopilaire, une folliculite décalvante, un impétigo (surtout chez les enfants) ou une dermatose pustuleuse érosive.
Folliculites
Ces affections pustuleuses des follicules pileux peuvent être dues à un stress mécanique, déclenché par exemple par le grattage dû aux démangeaisons de la trichotillomanie ou de la dermatite atopique. De même, ils peuvent être le symptôme d’un tableau clinique complexe, comme des infections par des champignons et des bactéries, des alopécies neutrophiles et mixtes cicatrisantes ou un psoriasis pustuleux [4].
Les dermatoses du cuir chevelu ressemblant à l’acné décrivent un tableau clinique de pustules isolées situées au centre ou à la périphérie et peuvent conduire au diagnostic de suspicion suivant :
- “Red scalp” avec pustules (et sans pustules le “Red Scalp Syndrome”)
- Rosacée (Fig. 3)
- Folliculite causée par les stéroïdes
- Folliculite à Gram négatif
- Folliculite chronique non cicatrisante du cuir chevelu
- Folliculite nécrotique varioliforme.
Il est important de noter que toutes ces pathologies, contrairement à la “vraie” acné, se manifestent sans comédons ou cicatrices hypertrophiques concomitants.
Pour le traitement des dermatoses du cuir chevelu de type acné, la règle est la suivante : les médicaments topiques sont inefficaces. Un essai thérapeutique avec des tétracyclines peut être entrepris [5]. La folliculite à Gram négatif constitue une exception ; comme cette maladie peut être induite par des antibiotiques, il est préférable de les éviter. L’isotrétinoïne présente également une bonne efficacité. Dans le cas de la folliculite nécroticans varioliformis, qui apparaît plutôt en périphérie et sur le devant de la tête et dont les croûtes laissent des cicatrices en forme de nombril, les tétracyclines ne sont généralement pas non plus d’une grande aide, si bien que l’on passe souvent à l’isotrétinoïne, rapporte le Dr de Viragh.
Si des comédons sont visibles sur le cuir chevelu, il faut penser à une périfolliculite précoce suffodiens et abscedens en tant que “stade monosymptomatique de l’acné”. Cette maladie étant difficile à traiter, un traitement spécifique à haute dose doit être administré dès le début.
La folliculite pustuleuse à éosinophiles est une maladie très rare qui peut survenir chez les jeunes enfants et qui s’accompagne de pustules groupées au niveau de la tête (figure 4). On observe des folliculites récurrentes apparemment infectieuses. Un frottis ou une biopsie révèle la présence de multiples éosinophiles. Cette affection est auto-limitative, il faut rassurer les parents, le cas échéant, on peut traiter avec des stéroïdes topiques [6].
Le symptôme du cuir chevelu rouge
Le cuir chevelu rouge en tant que symptôme a ses propres diagnostics différentiels, allant d’une simple irritation due à des produits cosmétiques à des dommages causés par le soleil. L’encadré en donne un aperçu. Il est important de ne pas continuer à atrophier un cuir chevelu aminci par une stéroïdothérapie à long terme après la guérison de la maladie sous-jacente, car la rougeur résiduelle due aux télangiectasies est mal interprétée comme une persistance de la maladie.
Le “Red Scalp Syndrome” est un véritable “driving physicians crazy syndrome”. Cliniquement, on observe une rougeur persistante du cuir chevelu, accompagnée de démangeaisons et d’une sensation de brûlure, qui ne peut être expliquée par d’autres causes. Les stéroïdes n’aident pas dans ce cas, au contraire, ils aggravent les symptômes. Le traitement de choix est la tétracycline. Les préparations topiques à base d’hamamélis (Erol® ou Mavena shampooing et tonique) sont également relativement efficaces [7].

Perspectives
L’alopécie fibrosante frontale (maladie de Kossard) est une maladie inflammatoire du cuir chevelu très fréquente. Il existe une controverse sur l’étiopathogénie. On discute d’une forme d’alopécie androgénétique cicatricielle ou d’une variante du lichen planopilaire. En cas d’approches thérapeutiques différentes, il est souhaitable d’établir un diagnostic précis. Un groupe de travail dirigé par le Dr de Viragh mène actuellement une étude sur cette question et sur la forme de traitement la plus appropriée.
Source : Swiss Derma Day and STI reviews and updates, 10-11 janvier 2018, Lucerne
Littérature :
- DeAngelis YM, et al : Three etiologic facets of dandruff and seborrheic dermatitis : Malassezia fungi, sebaceous lipids, and individual sensitivity. J Investig Dermatol Symp Proc 2005 ; 10(3) : 295-297.
- Laymon CW : The cicatricial alopecias ; an historical and clinical review and an histologic investigation. J Invest Dermatol 1947 ; 8(2) : 99-122.
- Sperling LC, et al : L’histopathologie de l’alopécie cicatricielle primaire. Semin Cutan Med Surg 2006 ; 25(1) : 41-50.
- Lugović-Mihić L, et al. : Diagnostic différentiel de la folliculite des cheveux du cuir chevelu. Acta Clin Croat 2011 ; 50(3) : 395-402.
- Hersle K, et al. : Folliculite chronique non scarlatiniforme du cuir chevelu. Acta Derm Venereol 1979 ; 59(3) : 249-253.
- Dupond AS, et al : Eosinophilic pustular folliculitis in infancy : report of two affected brothers. Br J Dermatol 1995 ; 132(2) : 296-299.
- Trüeb RM : Hamamélis de Virginie d’Amérique du Nord (Hamamelis virginiana) : Based Scalp Care and Protection for Sensitive Scalp, Red Scalp, and Scalp Burn-Out. Int J Trichology 2014 ; 6(3) : 100-103.
DERMATOLOGIE PRATIQUE 2018 ; 28(1) : 38-40











