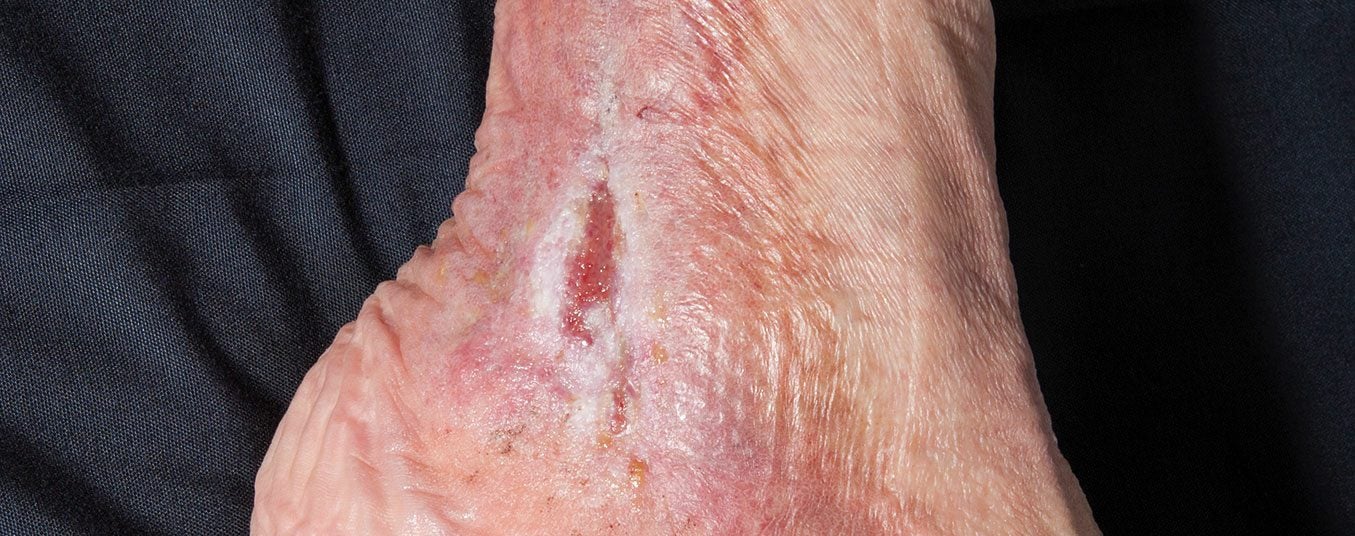
Environ 10 % des patients atteints d’ulcère de jambe souffrent d’un ulcère artériel. L’environnement de la plaie présente des troubles trophiques de la peau et des tissus attenants. Le traitement de l’ulcère artériel comprend essentiellement la réduction des facteurs de risque, le traitement local de la plaie et les procédures de revascularisation. On distingue la revascularisation ouverte (chirurgicale) et la revascularisation interventionnelle primaire, bien qu’il existe également des interventions hybrides.
L’ulcère artériel est un défaut au niveau de la gaine des tissus mous de la jambe, dû à une perfusion artérielle insuffisante et donc à un apport insuffisant d’oxygène aux tissus. La cause principale de la perfusion artérielle limitée est à nouveau ce que l’on appelle l’artériosclérose. L’artériosclérose – ou athérosclérose – est un terme générique désignant les processus qui entraînent un durcissement et un épaississement de la paroi artérielle. Il en résulte un rétrécissement de la lumière vasculaire avec une perfusion post-sténotique réduite consécutive et donc un manque d’apport d’oxygène et de substrats aux tissus.
L’artériosclérose peut en principe toucher tous les vaisseaux. En fonction de la sévérité et du district vasculaire, des séquelles graves peuvent apparaître, telles qu’un apoplexie, un infarctus du myocarde, une insuffisance rénale, une angine de poitrine ou des ulcères aux jambes (ulcus arteriosum). L’artériosclérose se développe sur plusieurs années et peut rester asymptomatique pendant des années.
Les principaux facteurs de risque classiques de l’artériosclérose sont [1–3]:
- Génétique (prédisposition familiale)
- Fumer
- Hypertension artérielle
- Diabète
- Hyperlipidémie
- Hypercholestérolémie
- Syndrome métabolique
- Exposition aux métaux lourds (surtout arsenic, plomb, cadmium)
- Hyperhomocystéinémie
Cependant, les processus inflammatoires chroniques subcliniques ou les infections font l’objet d’une attention croissante [4–6].
Le traitement de l’ulcère artériel comprend essentiellement les 3 domaines suivants :
- Réduction des facteurs de risque
- Traitement local de la plaie
- Procédures de revascularisation.
Choix de la procédure de revascularisation basé sur des critères
La revascularisation est une procédure qui élimine les rétrécissements artériels (sténoses) ou comble les obstructions. On peut distinguer les interventions ouvertes (chirurgicales) et les interventions primaires. Les formes combinées (interventions hybrides) sont également de plus en plus utilisées. Avant de procéder à une revascularisation, un diagnostic ciblé est nécessaire pour établir une feuille de route réussie pour le patient. C’est là qu’intervient un diagnostic par étapes. En plus de l’anamnèse et de l’examen clinique, d’autres méthodes sont disponibles. On peut penser à la détermination de l’ABI (Ankle Brachial Index) et aux procédures échographiques duplex. Avant la mise en place d’un pontage, les angiographies, qu’il s’agisse d’une angiographie par résonance magnétique (IRM) ou d’une angiographie par soustraction numérique (ASD), sont généralement indiquées de manière obligatoire. Mais les vaisseaux cibles ne sont pas les seuls à devoir être définis avec précision en préopératoire. Dans le cadre de la préparation anesthésique, il convient d’évaluer la capacité de charge du système cardiopulmonaire et, le cas échéant, de l’améliorer en préopératoire. D’autres régions vasculaires, en particulier les carotides, doivent également être évaluées en préopératoire par échographie duplex afin de prévenir un éventuel AVC périopératoire.
Dans l’ensemble, les mesures de revascularisation complexes s’apparentent à un voyage au long cours, dont l’ampleur doit être mûrement réfléchie et très bien préparée.
Procédures interventionnelles : Pendant longtemps, la ponction d’une artère plus large a été l’accès standard. Par exemple, l’artère fémorale commune a été ponctionnée dans l’aine et les sténoses ou les occlusions à courte distance ont été passées et dilatées avec un fil guide souple. Il est désormais possible de ponctionner des vaisseaux plus petits au niveau de la jambe et de traiter les rétrécissements ou les courtes occlusions par voie rétrograde [7].
Les procédures interventionnelles peuvent être réalisées sous analgosédation, ce qui constitue un avantage majeur pour les patients multimorbides.
Procédures chirurgicales : Les causes de l’ulcère artériel sont généralement des rétrécissements et/ou des sténoses de longue durée. Si le traitement interventionnel n’est pas possible, les interventions chirurgicales telles que les thrombendartériectomies et les pontages coronariens entrent en jeu [8]. Les plasties de pelage (thrombendartériectomies) consistent à retirer la calcification intraluminale ainsi que la couche interne (intima) et parfois aussi la partie centrale de la paroi artérielle (média).
La préférence doit être donnée aux tissus autologues, comme la veine, comme matériau de dérivation. Les matériaux autologues présentent des avantages considérables par rapport aux matériaux non autologues en termes de taux d’ouverture et de sensibilité aux infections. En revanche, la durée de l’opération est plus longue en cas d’utilisation de matériel autologue.
Les procédures chirurgicales – si elles sont correctement indiquées – ont des taux d’ouverture plus élevés que les procédures interventionnelles et doivent donc être priorisées si l’expertise est disponible.
Les revascularisations doivent être adaptées au patient et ont pour but d’éviter une amputation majeure (au-dessus de la cheville) et d’obtenir une fermeture de la plaie [9].
La conception de la revascularisation dépend de
- Présence d’une veine de dérivation adéquate
- Antécédents médicaux du patient
- Aptitude du patient à être anesthésié
- Étendue des ulcérations
Les études de cas 1-3 sont des exemples cliniques de possibilités de revascularisation.
Le patient n’est pas le seul à déterminer la forme de la revascularisation. Le choix de la procédure dépend également du répertoire du thérapeute et de l’établissement. Le fait de disposer à tout moment de toutes les options thérapeutiques possibles représente désormais un effort considérable en termes de personnel, d’économie et de logistique. Ainsi, la décision ne dépend pas seulement de ce que le patient “apporte”, mais aussi de l’expertise locale. Les patients atteints d’ulcère artériel sont des patients gravement malades avec des comorbidités importantes [10].
Les revascularisations artérielles ne sont pas des interventions curatives en soi, mais ont un caractère réparateur et limité dans le temps. Cette situation n’est pas toujours facile à communiquer au patient. Un traitement réussi de l’ulcère artériel nécessite donc une collaboration intensive entre les infirmières et les médecins, impliquant différentes sous-spécialités.
Messages Take-Home
- À un âge avancé, de nombreuses personnes sont confrontées à une diminution de la perfusion dans les membres inférieurs en raison du rétrécissement des artères. Une conséquence redoutée est l’apparition d’un ulcère au bas de la jambe.
- Environ dix pour cent des patients atteints d’ulcère de jambe souffrent d’un ulcère artériel. L’environnement de la plaie présente des troubles trophiques de la peau et des phanères.
- Le traitement de l’ulcère artériel comprend essentiellement la réduction des facteurs de risque, le traitement local de la plaie et les procédures de revascularisation. On distingue la revascularisation ouverte (chirurgicale) et la revascularisation interventionnelle primaire. Les interventions hybrides sont également de plus en plus utilisées.
Littérature :
- Heneghan HM, Sultan S : Homocystéine, le cholestérol du 21e siècle. Impact de l’hyperhomocystéinémie sur la patente et la survie sans amputation après intervention pour l’ischémie critique des membres. J Endovasc Ther 2008 ; 15(4) : 399-407.
- Selvin E, Erlinger TP : Prévalence et facteurs de risque de l’artériopathie périphérique aux États-Unis : résultats de l’enquête nationale sur la santé et la nutrition, 1999-2000. Circulation 2004 ; 110(6) : 738-743.
- Middeke M : Développement, diagnostic et prévention de l’artériosclérose [Development, Diagnosis and Prevention of Arteriosclerosis]. Dtsch Med Wochenschr 2019 ; 144(5) : 293.
- Raggi P, et al : Rôle de l’inflammation dans la pathogenèse de l’athérosclérose et interventions thérapeutiques. Atherosclerosis 2018 ; 276 : 98-108.
- Wolf D, Ley K : Immunité et inflammation dans l’athérosclérose. Circ Res 2019 ; 124(2) : 315-327.
- Hemmat N, et al : Infection virale et athérosclérose. Eur J Clin Microbiol Infect Dis 2018 ; 37(12) : 2225-2233.
- Dominguez A 3rd, et al : Endovascular therapy for critical limb ischemia. Expert Rev Cardiovasc Ther 2015 ; 13(4) : 429-444.
- Farber A, et al. : BEST-CLI Investigators. Surgery or Endovascular Therapy for Chronic Limb-Threatening Ischemia. N Engl J Med 2022 Nov 7. doi : 10.1056/NEJMoa2207899.
- Wang J, et al. : Interventions vasculaires percutanées versus pontages chirurgicaux chez les patients atteints d’ischémie limbique critique : une méta-analyse complète. Ann Surg 2018 ; 267(5) : 846-857.
- Ciocan RA, et al. : Profil démographique et de comorbidité des patients atteints d’ischémie limbique critique. Folia Med (Plovdiv) 2017 ; 59(1) : 14-22.
DERMATOLOGIE PRAXIS 2022 ; 32(6) : 12–16