L’éventail des traitements des dermatoses inflammatoires s’est considérablement élargi. La nouvelle autorisation de mise sur le marché du risankizumab (psoriasis) et du dupilumab (dermatite atopique) en 2019 ne sont que quelques-unes des étapes importantes. On peut s’attendre à ce que d’autres nouveaux médicaments arrivent prochainement sur le marché.
L’étude de la fonction pathogénique des immunomodulateurs constitue une base importante pour le développement de nouveaux agents spécifiques à une cible. Le PD Dr Robert Sabat, directeur du Psoriasis Forschungs- und BehandlungsCentrum, Charité-Universitätsmedizin Berlin, a donné un aperçu actuel des bases immunologiques dans le cadre des Journées de formation continue en dermatologie de Zurich de cette année, en mettant l’accent sur les dermatoses inflammatoires les plus courantes [1].
Le psoriasis, un exemple parfait
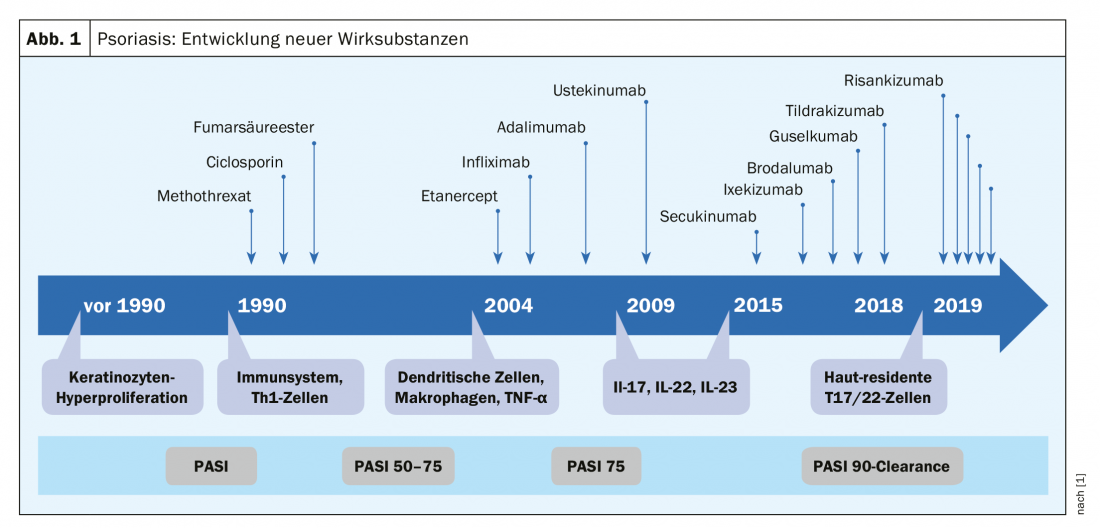
La neutralisation de cytokines individuelles – acteurs clés de la pathogenèse des maladies inflammatoires de la peau et cibles de thérapies spécifiques – a révolutionné les possibilités de traitement de plusieurs dermatoses. Le psoriasis en est un bon exemple : Au cours des deux dernières décennies, de nombreuses nouvelles substances pharmacothérapeutiques ont fait une percée, les progrès les plus importants ayant été réalisés au cours des quelques dernières années (figure 1). Rien qu’en 2018, plusieurs nouvelles molécules ont été mises sur le marché (ixekizumab, brodalumab, guselkumab, tildrakizumab). “Le psoriasis est un exemple parfait qui montre que la compréhension des processus inflammatoires en vaut vraiment la peine”, explique le conférencier. Selon le Dr Sabat, le mécanisme pathologique du psoriasis peut être résumé comme une réaction tissulaire excessive à certaines cytokines de certaines cellules immunitaires. Actuellement, l’accent est mis sur les cellules Th17 et Th22 résidentes de la peau et l’objectif thérapeutique est le PASI90 ou le PASI100. En ce qui concerne la dermatite atopique, la nouvelle autorisation de mise sur le marché en 2019 de l’anticorps monoclonal dupilumab, premier représentant biologique dans cette indication, constitue une étape importante [6].
De nouveaux chiffres épidémiologiques montrent également que la dermatite atopique et le psoriasis sont des affections cutanées fréquentes. Concernant le psoriasis, l’étude prospective danoise “Danish Skin Cohort” publiée en 2019 rapporte une prévalence à vie de 7,9% et une prévalence à 1 an de 5% dans un échantillon représentatif de la population générale (n=3490) [2]. Contrairement à la dermatite atopique et au psoriasis, on en sait beaucoup moins sur les phénotypes exacts des cellules T impliquées dans la maladie pour de nombreuses autres maladies cutanées à médiation immunitaire (par ex. le lichen plan, l’acné inversa/hidradénite supurative ou le pemphigus) [3]. Mais des efforts de recherche intensifs sont également en cours à ce sujet. Une étude récente sur les profils de cytokines du psoriasis et de l’acné inversa montre par exemple que dans l’acné inversa/hidradénite supurative, les taux d’IL-1β cutanés sont nettement plus élevés que dans le psoriasis [4].
Les cytokines, des acteurs clés
Les maladies de la peau à médiation cellulaire T, telles que le psoriasis, la dermatite atopique, le vitiligo et l’acné inversa, se déroulent selon le schéma identique suivant : phase de sensibilisation cellulaire, phase effectrice, symptômes cliniques. Au cours de la phase de sensibilisation cellulaire, il y a une interaction entre la cellule dendritique et la cellule T. La cellule dendritique est alors capable de produire des anticorps. Si certaines de ces populations de lymphocytes T sont suractivées, des maladies inflammatoires chroniques apparaissent. Dans le psoriasis, cela concerne les populations de cellules T Th17 et Th22, dans le vitiligo Th1, dans la dermatite atopique surtout les cellules Th2. Dans le psoriasis, la sécrétion des cytokines IL-17, IL26, IL-29 et IL-29 induite par Th17 est pathogéniquement importante. la sécrétion des cytokines IL22 et TNFα induite par Th22. L’inhibition de ces cytokines clés est à la base des nouveaux produits biologiques/biosimilaires développés ces dernières années [1,6]:
Inhibiteur du TNFα : étanercerpt, infliximab, adalimumab, certolizumab pegol, golimumab. A l’exception du golimumab (arthrite psoriasique uniquement), toutes les molécules citées sont autorisées pour le psoriasis et l’arthrite psoriasique.
Inhibiteur de l’IL17 : sécukinumab, ixekizumab. Les deux sont également approuvés pour l’arthrite psoriasique.
Inhibiteur de l’IL23 : ustékinumab , guselkumab, tildrakizumab, risankizumab. L’ustekinumab est approuvé pour le psoriasis et l’arthrite psoriasique, les autres uniquement pour le psoriasis.
La substance active risankizumab (SKYRIZI™) [5], approuvée en 2019, peut être utilisée pour le traitement du psoriasis en plaques modéré à sévère chez les patients adultes qui n’ont pas répondu de manière satisfaisante à d’autres traitements systémiques, tels que la ciclosporine, le méthotrexate (MTX) ou la PUVA (psoralène et UV-A), ou qui présentent une contre-indication ou une intolérance à ces traitements [5].
En ce qui concerne la dermatite atopique, l’autorisation de mise sur le marché en 2019 du dupilumab (Dupixent®), premier représentant des produits biologiques dans cette indication, constitue la dernière évolution des options thérapeutiques [6].
Le Dr Sabat fait remarquer que la recherche de traitements pharmacologiques des dermatoses inflammatoires est loin d’être terminée. Des études de phase II et de phase III sont actuellement en cours pour de nombreuses molécules et l’on peut s’attendre à ce que l’éventail des options thérapeutiques s’élargisse à nouveau dans un avenir proche.
Littérature :
- Sabat R : Présentation de diapositives : Mise à jour cours 3 – Dermatoses inflammatoires. Pathophysiologie de l’inflammation de la peau : exposé général, PD Dr. med. Robert Sabat, 9e Journées zurichoises de formation continue en dermatologie, Zurich, 27 juin 2019.
- Egeberg A, Andersen YMF, Thyssen JP : Prévalence et caractéristiques du psoriasis au Danemark : résultats de la cohorte danoise de la peau BMJ Open 2019 ; 9:e028116. doi : 10.1136/bmjopen-2018-028116.
- Sabat R, et al : Pathologie des cellules T dans l’inflammation de la peau. Seminars in Immunopathology 2019 ; 41 (3), 359-377.
- Witte-Händel E, et al : La voie de l’IL-1 est hyperactive dans l’hidradénite suppurative et contribue à l’infiltration et à la destruction de la peau. J Invest Dermatol 2019 ; 139(6) : 1294-1305. doi : 10.1016/j.jid.2018.11.018. Epub 2018 Dec 5.
- Compendium Suisse des Médicaments : SKYRIZI™. https://compendium.ch/, dernière consultation 28/06/2019.
- Compendium Suisse des Médicaments : Dupixent®. https://compendium.ch/, dernière consultation 28/06/2019.
DERMATOLOGIE PRAXIS 2019 ; 29(4) : 32-33 (publié le 26.8.19, ahead of print)