La pseudospondilolistesi è una forma di spondilolistesi (slittamento della vertebra). Nella maggior parte dei casi, si osserva un quadro degenerativo complesso delle strutture segmentali. Le stenosi foraminali e spinali sono possibili conseguenze della dislocazione vertebrale. I sintomi clinici sono spesso eterogenei e non specifici. Oltre alla terapia conservativa, è possibile eseguire un trattamento minimamente invasivo o un intervento chirurgico.
La spondilolistesi è una sublussazione di un corpo vertebrale ventralmente o dorsalmente nel segmento superiore. Contemporaneamente, si riscontrano spesso cambiamenti degenerativi dei dischi intervertebrali e delle piccole articolazioni vertebrali. La spondilolistesi vera (spondilolistesi vera, che è già stata riportata) si differenzia dalla pseudospondilistesi per la formazione di una fessura ossea congenita nella pars articularis. La dislocazione vertebrale ventrale di solito si basa su cambiamenti degenerativi nelle piccole articolazioni vertebrali, di preferenza nel segmento L4/5. La degenerazione del disco è la causa più comune dello spostamento vertebrale dorsale, principalmente in L3/4 [6,7]. La vera listesi si trova soprattutto nel segmento L5/S1, con una frequenza del 7% della popolazione [8].
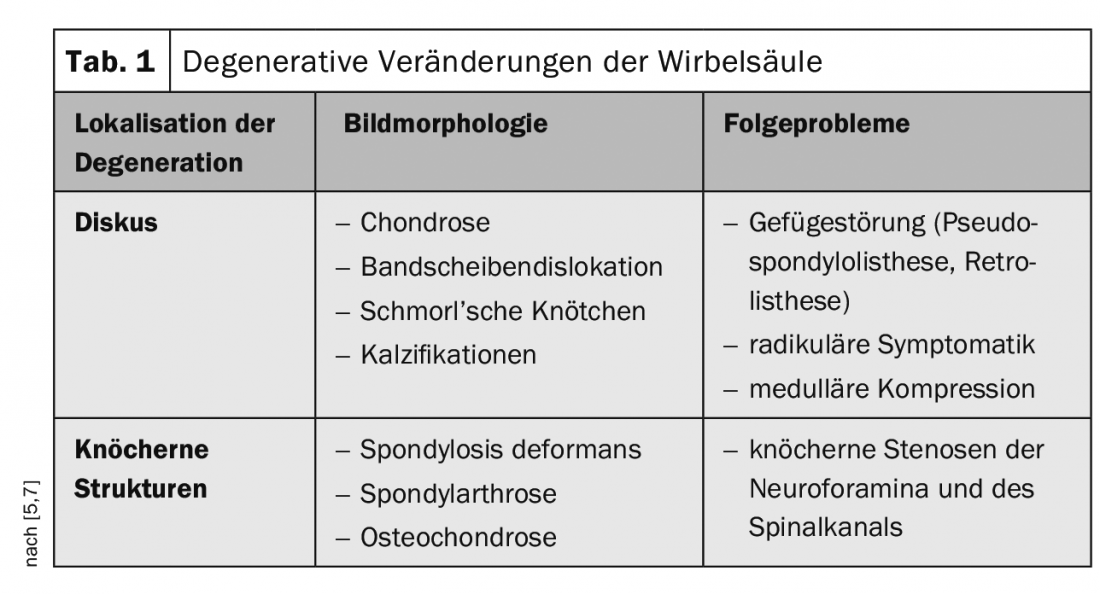
La pseudospondilolistesi, occasionalmente descritta anche come malattia di Junghanns [5], è di solito una conseguenza della degenerazione della colonna vertebrale e, oltre al disturbo strutturale, gli esami di imaging rivelano anche altri aspetti di usura nel segmento interessato. La Tabella 1 fornisce una panoramica.
I sintomi clinici sono determinati dal dolore alla schiena, per lo più dipendente dal carico o dal movimento. Sono possibili disturbi pseudoradicolari e radicolari, parestesie o blocchi. I sintomi sono aspecifici e non è possibile determinare la causa nemmeno dall’anamnesi e dall’esame clinico. La terapia conservativa primaria comprende la gestione del dolore con farmaci, misure di terapia fisica e, nel caso di un decorso frustrante, procedure minimamente invasive come la PRT guidata da TAC e/o i blocchi delle faccette [3]. Se i sintomi progrediscono nonostante il trattamento e la diagnostica per immagini mostra uno spostamento vertebrale superiore al 50% della lunghezza finale della placca, si effettua un consulto neurochirurgico. La riduzione segmentale con fusione intercorporea offre la prospettiva di una stabilizzazione segmentale [4].
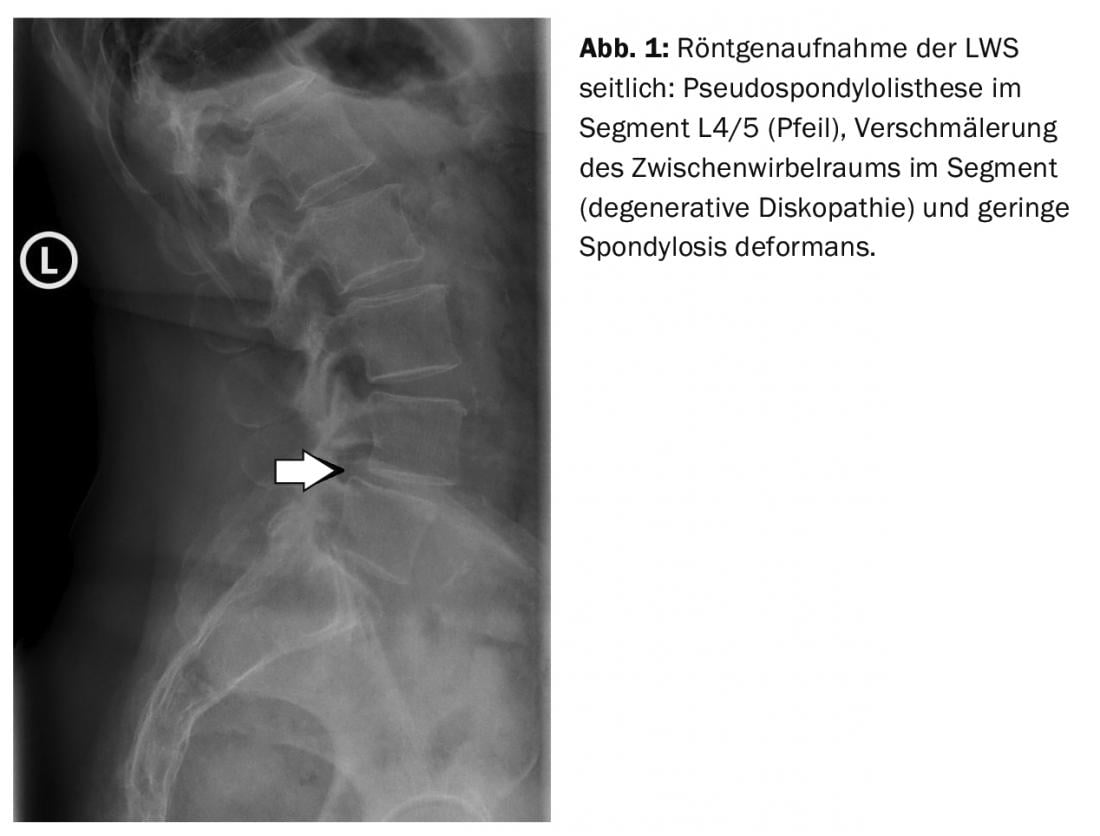
Radiograficamente, il disturbo strutturale (Fig. 1) è visibile soprattutto in proiezione laterale. Il restringimento dello spazio intervertebrale suggerisce cambiamenti discali degenerativi e si possono valutare anche le spondiloartrosi.
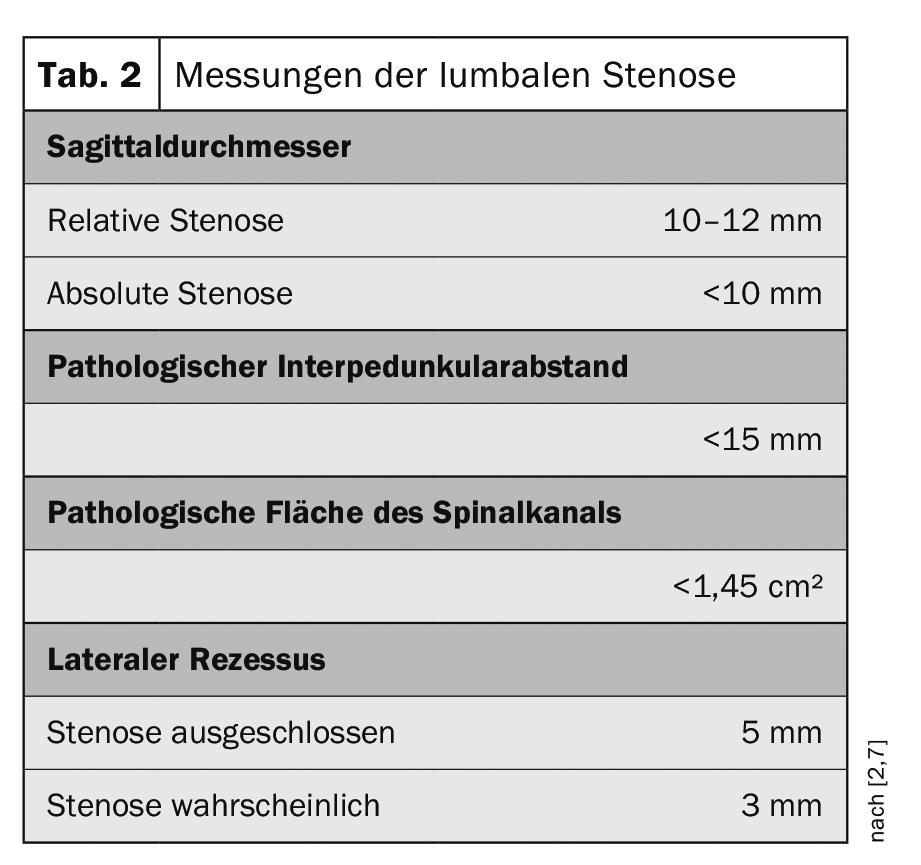
Gli esami tomografici computerizzati dimostrano l’interruzione dell’allineamento, soprattutto nella ricostruzione sagittale 2D (Fig. 4). Un’artrosi ipertrofica dell’articolazione facciale, che può verificarsi anche nella pseudospondilolistesi, deve essere differenziata in caso di reazioni ossee aumentate nella lacuna ossea nella vera e propria lisi con listesi. A seconda dell’entità dell’instabilità segmentale, può verificarsi una stenosi spinale, che può essere molto ben determinata metricamente dalla tomografia computerizzata [2] (Tab. 2).
Anche la risonanza magnetica (Figg. da 2A a 3B) è in grado di rilevare e differenziare molto bene la pseudocondilolistesi da quella reale [7]. Il carico meccanico corrispondente e il sovraccarico nel segmento con instabilità si traduce in un edema spongioso sottodiscale delle vertebre (Modic 1) con cambiamenti di segnale riconoscibili nelle sequenze T1w, T2w e di soppressione del grasso [1]. La somministrazione del mezzo di contrasto non è obbligatoria, ma comporterebbe un aumento del segnale nelle zone di edema. L’effusione irritante simultanea e frequente nelle piccole articolazioni vertebrali è iperintensa in T2w.
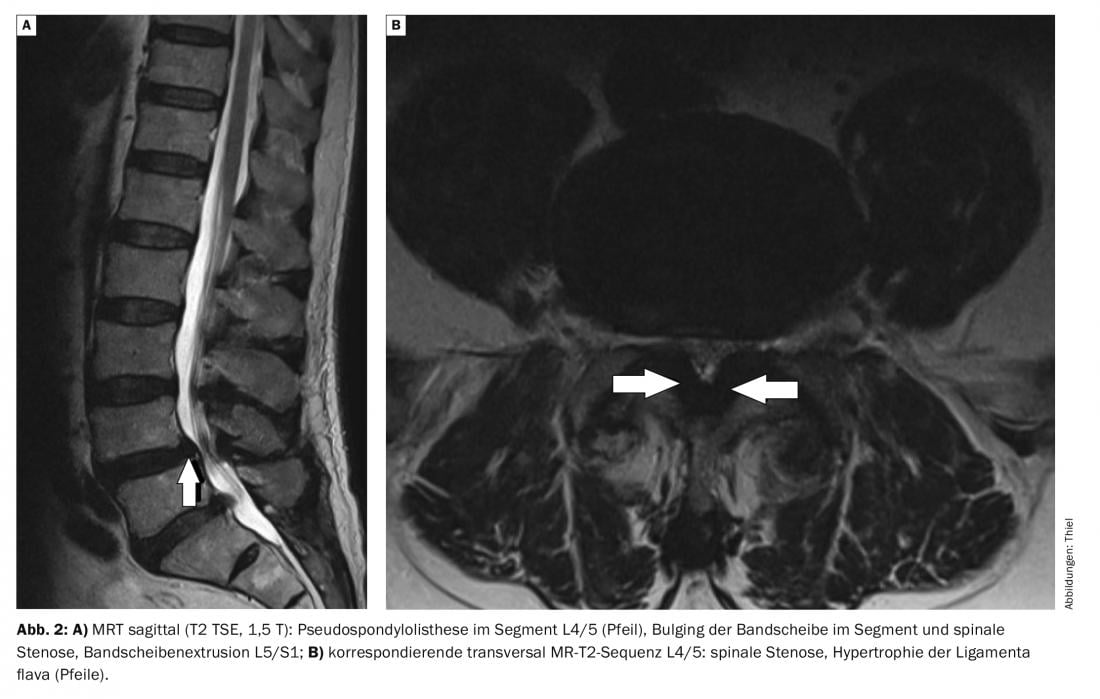
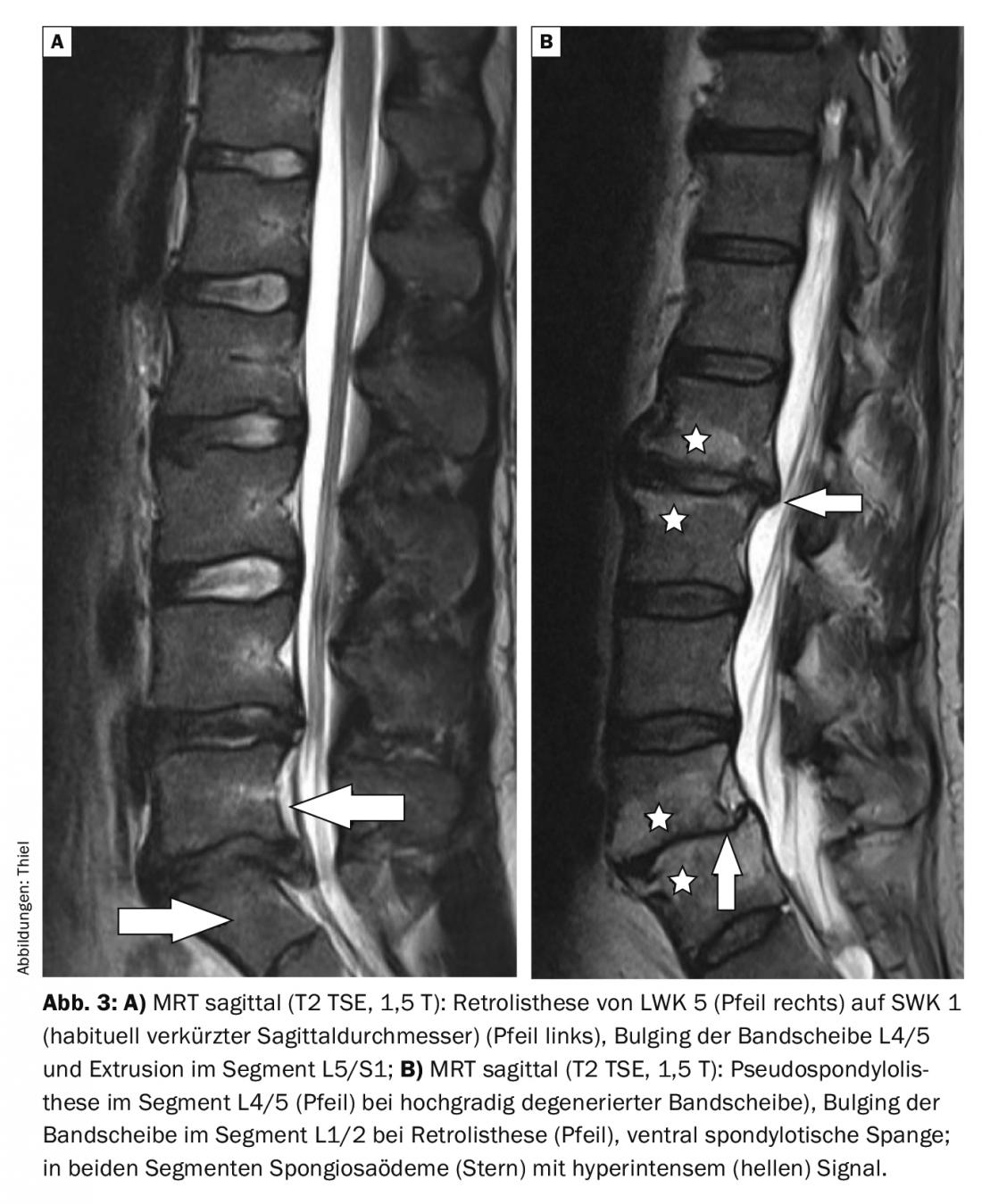
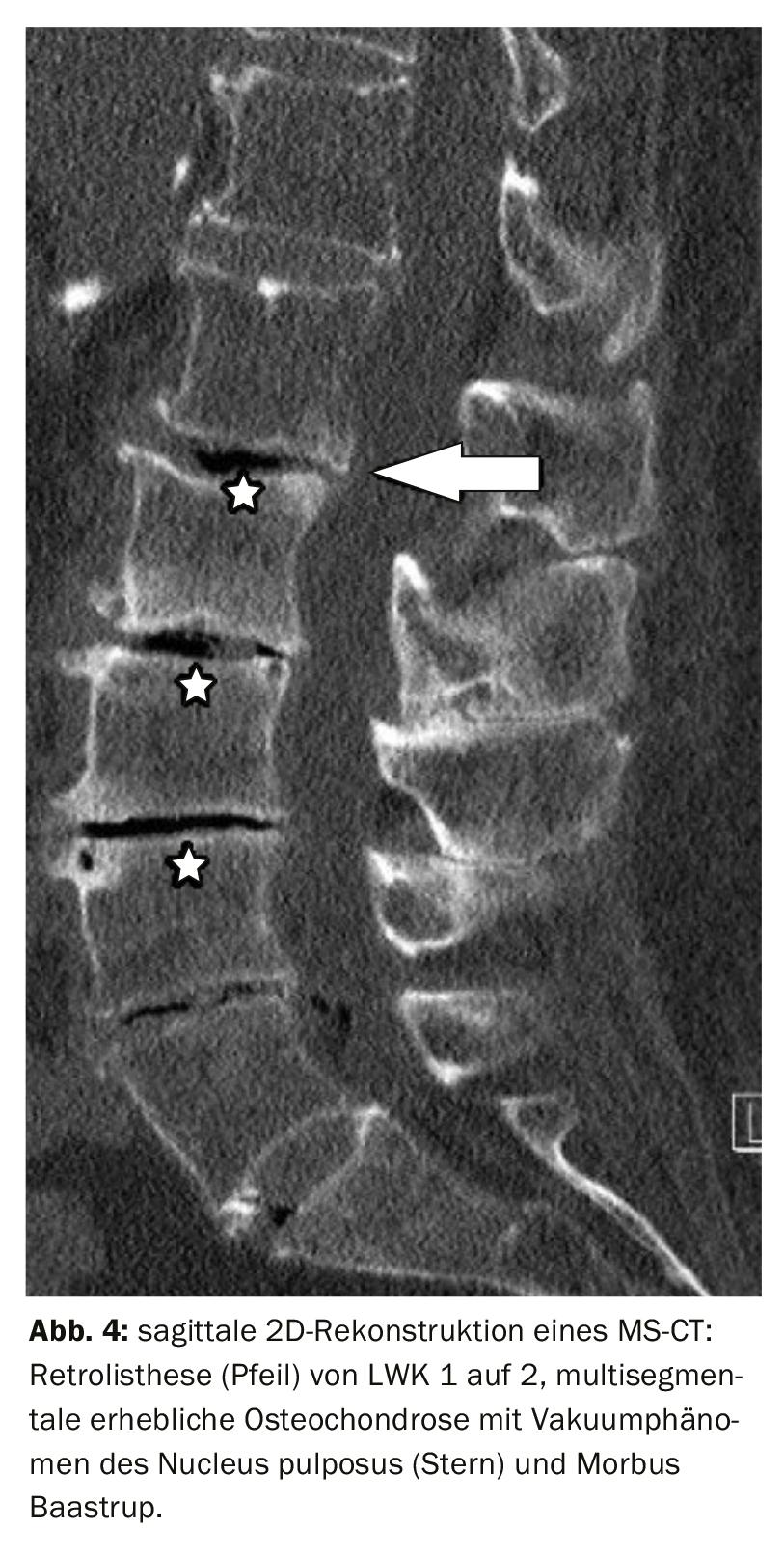
Casi di studio
Nei casi qui presentati, l’instabilità lombare si è manifestata con dolore alla schiena, dolore alle gambe dipendente dalla distanza percorsa a piedi (claudicatio spinale), accompagnato da radicolopatia con lombalgia dipendente dal movimento. I vari cambiamenti degenerativi hanno sicuramente influito sui sintomi. Non esistevano deficit neurologici con disturbi sensoriali e paralisi o perdita della continenza vescicale e rettale. Nel caso della reazione edematosa di accompagnamento delle vertebre (Modic 1), la lombalgia si intensificava con l’aumento dello stress durante il giorno.
Messaggi da portare a casa
- I disturbi strutturali segmentari della colonna vertebrale possono essere causati da spondilolistesi vera o da pseudospondilolistesi.
- Nella pseudospondilolistesi, di solito c’è un quadro degenerativo complesso delle strutture segmentali con spondilolistesi consecutiva, degenerazione discale e spondiloartrosi/osteocondrosi.
- Le conseguenze della dislocazione vertebrale possono essere stenosi foraminali e spinali.
- I sintomi clinici possono presentare un “quadro variopinto” e sono aspecifici.
- A seconda dei sintomi, il trattamento è conservativo, minimamente invasivo o chirurgico.
Letteratura:
- Burgener FA, et al: Diagnostica differenziale nella risonanza magnetica. Georg Thieme Verlag: Stuttgart, New York; 2002, pp. 316.
- Grumme T, et al: Tomografia computerizzata cerebrale e spinale. Terza edizione, completamente rivista e ampliata. Blackwell Wissenschafts-Verlag: Berlino, Vienna; 1998, pp. 246.
- Kalichman L, Hunter DJ: Diagnosi e gestione conservativa della spondilolistesi lombare degenerativa. Eur Spine J 2008; 17(3): 327-335.
- Kluger P, Weidt F, Puhl W: Spondilolistesi e pseudospondilistesi. Trattamento mediante riposizionamento segmentale e fusione intercorporea con fissazione interna. Ortopedia 1997; 26(9): 790-795.
- Prescher A: Anatomia e patologia della colonna vertebrale in età avanzata. Eur J Radiol. 1998; 27(3): 181-195.
- Rothman SL, et al: TC multiplanare nella valutazione della spondilolistesi degenerativa. Una revisione di 150 casi. Comput Radiol 1985; 9(4): 223-232.
- Thiel HJ: Diagnostica per immagini in sezione della colonna vertebrale 1.2. Cambiamenti degenerativi: Pseudospondilolistesi della colonna vertebrale. Dialogo MTA 2009; 10(3): 182-184.
- Uhlenbrock D, ed.: Risonanza magnetica della colonna vertebrale e del canale spinale. Georg Thieme Verlag, Stoccarda, New York; 2001, pagg. 213.
PRATICA GP 2020; 15(9): 47-49