L’attenzione della 9ª Giornata dell’ipertensione di Zurigo si è concentrata sulle modifiche alle Linee guida europee sull’ipertensione e sul trattamento di importanti patologie concomitanti o secondarie, come la fibrillazione atriale.
(rs) Probabilmente il cambiamento più evidente nelle linee guida ESC/ESH riguarda l’allentamento dei valori target della pressione arteriosa nei diabetici. Mentre un valore target sistolico di <140 mmHg continua ad essere applicato per i pazienti con rischio da basso a moderato (Kl. 1 Livello B), il valore target sistolico per i diabetici (cl. 1 Livello A) aumentata a 135 mmHg. Il motivo è la mancanza di prove sulla riduzione degli eventi cardiovascolari con un valore sistolico target di <130 mmHg. Mentre le precedenti linee guida non fornivano una chiara raccomandazione per l’inizio della terapia antipertensiva nelle persone di età superiore agli 80 anni, il trattamento è ora consigliato in questa fascia di età a partire da un valore di pressione arteriosa sistolica di >160 mmHg. Per il valore diastolico, si applica un valore limite di <90 mmHg, indipendentemente dall’età. Un’eccezione è rappresentata dai diabetici, per i quali si punta a un valore target di <85 mmHg.
Dalle linee guida precedenti, si sa quali sono le raccomandazioni per la migliore prevenzione e la quantificazione del rischio cardiovascolare complessivo. La raccomandazione di stratificare il rischio utilizzando il Systematic Coronary Risk Evaluation (SCORE) [1] ora si applica anche ai pazienti asintomatici con pressione arteriosa elevata (cl. 1 livello B). Il rischio risultante a 10 anni di un evento cardiovascolare fatale determina l’ulteriore corso d’azione.
Trattamento antipertensivo
Se dipendesse dal relatore e vice direttore della clinica di cardiologia dell’Ospedale Universitario di Zurigo, il Prof. Frank Ruschitzka, MD, le raccomandazioni terapeutiche terrebbero maggiormente conto delle differenze tra le classi di farmaci raccomandate. Ha fatto riferimento soprattutto ai risultati favorevoli degli studi sugli ACE-inibitori ADVANCE [2], HYVET [3] e ASCOT [4], che hanno mostrato una riduzione significativa degli endpoint difficili. Alla luce dei risultati degli studi ASCOT [4] e ACCOMPLISH [5], il cardiologo ha raccomandato il calcio antagonista amlodipina come partner di combinazione preferito per gli ACE inibitori. La combinazione ha mostrato benefici in termini di morbilità e mortalità rispetto alle combinazioni di ACE-inibitore più beta-bloccante [4] o idroclorotiazide [5] e si è dimostrata vantaggiosa anche in termini di funzionalità renale. La combinazione di ACE-inibitori con sartani non è adatta, come ha dimostrato lo studio ONTARGET [6]. Il diuretico adatto al trattamento dipende dalla velocità di filtrazione glomerulare (GFR). Un diuretico dell’ansa è indicato con un GFR <di 40 ml/min, mentre un diuretico tiazidico o tiazidico-simile viene utilizzato con un tasso di filtrazione superiore. Il Prof. Ruschitzka ha sostenuto principalmente l’uso di agenti tiazidici come il clortalidone e l’indapamide. Questi hanno ottenuto risultati migliori rispetto all’idroclorotiazide negli studi.
Ipertensione arteriosa e fibrillazione atriale
“Con l’ipertensione arteriosa e la fibrillazione atriale (FA), si uniscono due malattie molto diffuse, i cui problemi sono amplificati e hanno effetti prognostici sfavorevoli”, ha detto la Prof.ssa Corinna Brunchkhorst, MD, Medico Senior della Clinica Cardiologica dell’USZ alla Giornata dell’Ipertensione.
C’è accordo sul fatto che il trattamento della VCF continuerà a richiedere molto lavoro in futuro. La prevalenza attuale in Svizzera è di circa 100.000 persone. Se la prognosi di Miyasaka et al. viene presa come guida, questo numero è destinato a raddoppiare entro il 2050 [7]. “La presenza combinata di ipertensione arteriosa e VCF deriva dalla frequenza della malattia e dalla relazione causale”, ha detto il relatore. Il rimodellamento elettrico, meccanico e strutturale innescato dall’ipertensione porta all’instabilità elettrica, che scatena la carriera della fibrillazione atriale. Nel decorso, si verifica un effetto sinergico di ipertensione e fibrillazione atriale, che supporta ulteriormente il rimodellamento e mantiene la fibrillazione atriale.
Poiché l’incidenza della VCF aumenta con l’età e ogni episodio, per quanto breve, è associato a un aumento del rischio di ictus, le Linee guida europee raccomandano di sottoporre a screening i pazienti >di 65 anni di età attraverso la misurazione del polso, seguita da un ECG (cl. 1 livello B) [8]. Tra gli obiettivi del trattamento, la prevenzione dell’ictus è in cima alla lista. Il punteggio CHA2DS2 VASc viene utilizzato per la valutazione del rischio e l’uso di anticoagulanti orali si basa su questo (Fig. 1) .
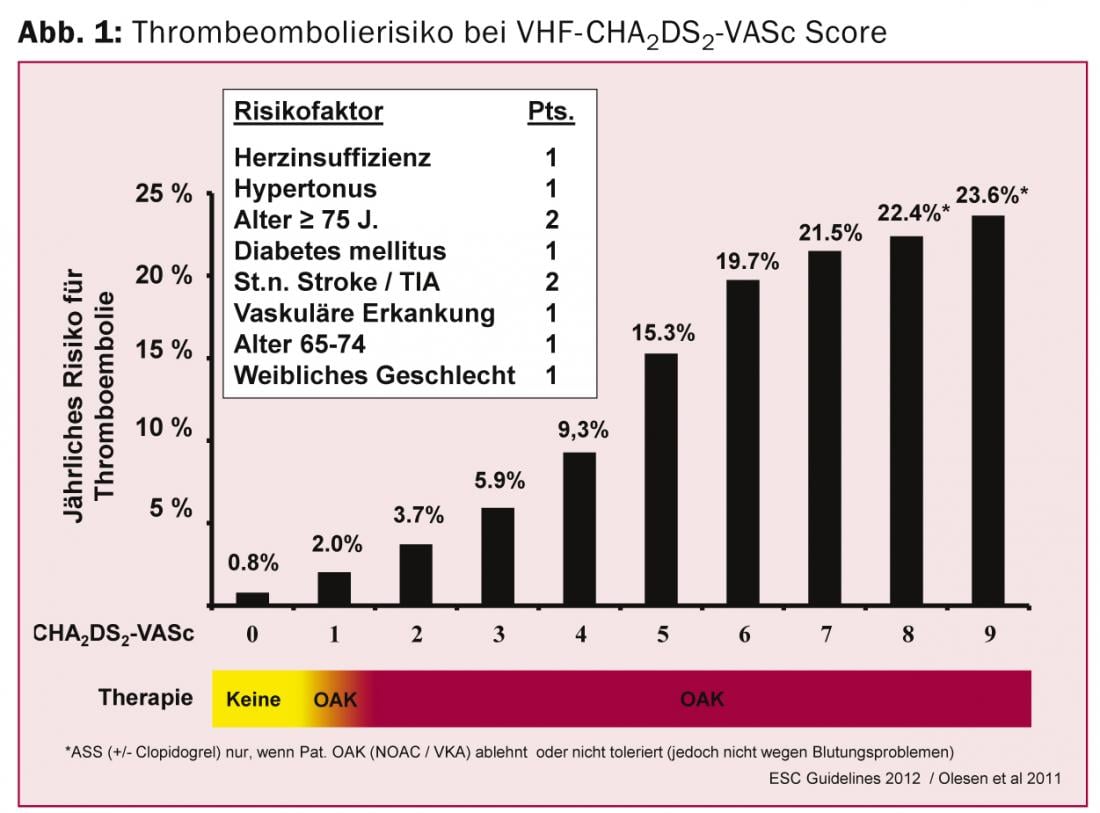
Se contemporaneamente è presente l’ipertensione arteriosa, il rischio di ictus aumenta. Con l’obiettivo di migliorare la qualità della vita, il trattamento iniziale si concentra sul controllo della frequenza, solitamente seguito dal controllo del ritmo. “Come sappiamo dagli studi sull’ipertensione arteriosa e sulla VCF, gli ACE-inibitori e anche i sartani possono essere di supporto nell’inversione del rimodellamento”, ha spiegato il relatore. Nei pazienti con ipertensione e VHF, la combinazione di questi agenti con un farmaco antiaritmico è spesso una terapia sensata (terapia upstream). Il fattore decisivo per la scelta del farmaco antiaritmico è la presenza di una cardiopatia strutturale. Nei pazienti ipertesi, la scelta è ulteriormente influenzata dalla presenza di ipertensione ventricolare sinistra. In questo caso, le linee guida raccomandano l’uso di dronedarone o amiodarone. Il dronedarone è controindicato nella VCF permanente o nell’insufficienza cardiaca. Il Prof. Brunckhorst ha spiegato i vari effetti collaterali proaritmici delle classi di farmaci antiaritmici, in particolare il rientro (classe 1C) e la tachicardia torsade de pointes (classe 3) e in quali costellazioni di risultati è necessaria una particolare cautela.
Oltre alla conversione farmacologica, la cardioversione elettrica – spesso in combinazione con la terapia farmacologica – è un’altra opzione per il controllo del ritmo. Con le nuove linee guida, anche l’ablazione con radiofrequenza (ablazione con catetere) ha acquisito importanza. Questo mostra tassi di successo di circa l’80% e un tasso di complicanze di solo il 2-3% ed è superiore al trattamento farmacologico.
L’ablazione con catetere viene utilizzata in particolare per la VCF parossistica, tenendo in particolare considerazione la preferenza del paziente. Nei casi di fibrillazione persistente o di malattia cardiaca strutturale, le linee guida raccomandano che l’ablazione sia indicata dopo uno o due tentativi di terapia farmacologica. “È importante che il trattamento di ablazione venga iniziato precocemente nei pazienti ipertesi con VCF e non solo quando il processo di rimodellamento è già avanzato”, afferma il Prof. Brunckhorst. Con la combinazione di ablazione con catetere e denervazione renale, il relatore ha azzardato una prospettiva sulle terapie future che si spera abbiano un effetto sinergico: “Gli studi più piccoli sono promettenti, ora devono seguirne di più grandi”.
Fonte: 9a Giornata dell’ipertensione di Zurigo, 23 gennaio 2014, Zurigo.
Letteratura:
- Task Force ESH/ESC per la gestione dell’ipertensione arteriosa. Linee guida pratiche 2013 per la gestione dell’ipertensione arteriosa della Società Europea di Ipertensione (ESH) e della Società Europea di Cardiologia (ESC): Task Force ESH/ESC per la gestione dell’ipertensione arteriosa. J Hypertens. 2013; 31(10): 1925-1938.
- Gruppo collaborativo ADVANCE. Effetti di una combinazione fissa di perindopril e indapamide sugli esiti macrovascolari e microvascolari nei pazienti con diabete mellito di tipo 2 (studio ADVANCE): uno studio randomizzato controllato. Lancet. 2007; 370(9590): 829-840.
- Gruppo di studio HYVET. Trattamento dell’ipertensione nei pazienti di 80 anni o più. N Engl J Med. 2008; 358(18): 1887-1898.
- Investigatori ASCOT. Prevenzione degli eventi cardiovascolari con un regime antipertensivo di amlodipina con aggiunta di perindopril, come richiesto, rispetto ad atenololo con aggiunta di bendroflumetiazide, come richiesto, nell’Anglo-Scandinavian Cardiac Outcomes Trial-Blood Pressure Lowering Arm (ASCOT-BPLA): uno studio multicentrico randomizzato e controllato. Lancet. 2005; 366(9489): 895-906.
- Sperimentazione ACCOMPLISH Investigatori. Benazepril più amlodipina o idroclorotiazide per l’ipertensione nei pazienti ad alto rischio. N Engl J Med. 2008; 359(23): 2417-2428.
- Investigatori target. Esiti renali con telmisartan, ramipril o entrambi, in persone ad alto rischio vascolare (studio ONTARGET): uno studio multicentrico, randomizzato, in doppio cieco e controllato. Lancet. 2008; 372(9638): 547-553.
- Miyasaka Y1, et al: Tendenze secolari nell’incidenza della fibrillazione atriale nella Contea di Olmsted, Minnesota, dal 1980 al 2000, e implicazioni sulle proiezioni della prevalenza futura. Circolazione. 2006; 114(2): 119-125.
- Camm AJ1, et al: Aggiornamento focalizzato del 2012 delle Linee guida ESC per la gestione della fibrillazione atriale: un aggiornamento delle Linee guida ESC 2010 per la gestione della fibrillazione atriale – sviluppate con il contributo speciale della European Heart Rhythm Association.
- Eur Heart J. 2012; 33(21): 2719-2747.
CARDIOVASC 2014; 13(2): 36-38