È necessario effettuare una diagnosi esatta che comprenda la classificazione del livello di sofferenza. Bisogna riconoscere i “casi speciali” che comportano un trattamento somatico concreto. Educare il paziente sulle possibili cause e origini (“counselling”). Finora, non c’è nessun farmaco con prove d’effetto basate sull’evidenza sul mercato. Il trattamento dei casi di scompenso viene effettuato in un team interdisciplinare.
L’acufene è un termine medico che indica un ronzio nelle orecchie che i pazienti percepiscono come sibilo, fischio o ronzio. È uno dei sintomi più comuni nella medicina otorinolaringoiatrica. Il suono può verificarsi in una o entrambe le orecchie. Per lo più, si tratta di sensazioni uditive percepite soggettivamente dal paziente, che si verificano senza stimolazione acustica o elettrica esterna. L’acufene è un sintomo e non una malattia. Ma l’acufene può compromettere in modo significativo la qualità della vita e spesso è accompagnato da disturbi d’ansia, depressione e disturbi della concentrazione e del sonno.
Oggi, circa il 10% delle persone soffre di acufene e il 17% della popolazione ha sperimentato un acufene che dura più di cinque minuti [1]. Si prevede un aumento per il futuro, perché la prevalenza sta aumentando tra le generazioni più giovani. I fattori di rischio più noti sono l’età, i disturbi dell’udito, l’esposizione al rumore, lo stress e le malattie mentali [2].
L’acufene può essere classificato secondo vari criteri (Tab. 1). La più importante è la distinzione tra acufene acuto e cronico. Si parla di acufene acuto quando i sintomi durano fino a tre mesi, e di acufene cronico quando durano più di tre mesi. Inoltre, segue la differenziazione tra rumore uditivo soggettivo e oggettivo, per cui è decisivo che nel caso di quest’ultimo, un rumore possa essere percepito anche dall’esaminatore.

Fisiopatologia
L’acufene è il risultato di una disfunzione del sistema uditivo, che può avere origine da diverse strutture e livelli. È accompagnata da cambiamenti nel sistema uditivo centrale, ma anche nelle aree non uditive. L’acufene si verifica spesso in concomitanza con un danno alle strutture dell’orecchio interno, che di solito si manifesta clinicamente come una perdita uditiva neurosensoriale. Un acufene cronico diventa indipendente nel tempo come espressione di un disturbo centrale e diventa indipendente dal disturbo causale iniziale dell’orecchio interno, in modo che anche interventi radicali come il taglio del nervo acustico o la rimozione della coclea non portino alla cessazione dell’acufene. Pertanto, l’attuale focus della ricerca è sui meccanismi centrali dello sviluppo e dell’elaborazione. Tuttavia, la percezione è possibile solo attraverso l’attivazione del sistema uditivo e l’accoppiamento funzionale con le aree frontali e parietali. Kleinjung et al. riferiscono che almeno 14 regioni cerebrali sono coinvolte nell’acufene [3].
In analogia alla sindrome del dolore cronico, l’acufene può essere visto come un “dolore fantasma dell’orecchio”. Il dolore cronico e l’acufene sono entrambi associati a specifici cambiamenti funzionali all’interno del sistema nervoso centrale, in ultima analisi come risultato della plasticità neurale della via uditiva centrale e delle strutture centrali di elaborazione del dolore.
Cause
L’acufene acuto spesso presenta una correlazione patologica, come un’infiammazione acuta (otite media acuta, otite influenzale), un catarro tubarico dell’orecchio medio, una perforazione del timpano o vari traumi come il rumore, il botto, il baro o il trauma craniocerebrale. In genere, l’acufene acuto si verifica anche nel contesto di una perdita uditiva. Tuttavia, l’acufene acuto può anche presentarsi come unico sintomo senza una causa identificabile, il cosiddetto idiopatico.
L’acufene cronico è associato alla perdita dell’udito nel 95% dei casi. Devono essere menzionati i disturbi uditivi neurosensoriali come la perdita uditiva indotta dal rumore, la malattia di Meniere, i disturbi uditivi ereditari o, in casi rari, lo schwannoma vestibolare. Nel caso della perdita uditiva dell’orecchio medio, viene in mente l’otosclerosi (Tab. 2) . I problemi della colonna vertebrale cervicale, come il trauma da distorsione cervicale o la tensione muscolare, sono cause controverse di acufene. Viene anche discussa una connessione con i disturbi funzionali dell’apparato di movimento della mascella, nel senso di una miartropatia con digrignamento dei denti, ma senza una spiegazione fisiopatologica convincente.

Nel caso di un acufene oggettivo, l’esaminatore può percepire personalmente i suoni, ad esempio con uno stetoscopio. Questo può essere causato, ad esempio, da malattie vascolari come un aneurisma dell’arteria carotide interna, stenosi vascolari arteriosclerotiche, malformazioni vascolari arterovenose o un tumore del glomo. In quest’ultimo caso, l’acufene è tipicamente sincrono agli impulsi.
Una rarità è l’acufene di origine muscolare. È generato dalle contrazioni muscolari spontanee dei muscoli stapedio, tensore timpano o tensore veli palatini. L’acufene è descritto come un ticchettio, ritmico o simile a un volo. Se è coinvolto il muscolo tensore veli palatini, si verificano movimenti parzialmente sincroni del palato molle. Anche un timpanogramma continuo può oggettivare questo acufene. La terapia per i livelli elevati di sofferenza consiste nel taglio dei tendini dei muscoli stapedio e tensore timpano nell’orecchio medio o nelle iniezioni di Botox.
Diagnostica
Nello studio di famiglia, è importante scoprire se l’acufene è acuto o già cronico. Inoltre, l’anamnesi comprende domande sui fattori di rischio (rumore, stress, comorbidità), sulle circostanze di insorgenza e sul carattere dei ronzii alle orecchie.
Qualsiasi sintomo otologico aggiuntivo, come dolore all’orecchio, perdita dell’udito, vertigini o otorrea, nonché un’otoscopia per valutare i timpani, sono indicativi di un ulteriore intervento. Un esame al diapason fornisce ulteriori indicazioni su un disturbo dell’udito.
Nel caso di un acufene acuto senza sintomi auricolari, soprattutto senza perdita dell’udito, si può attendere, poiché spesso è autolimitante e non esiste un’opzione terapeutica basata su prove. Nel caso di un’ulteriore perdita acuta dell’udito, nel caso di ulteriori sintomi dell’orecchio o nel caso di reperti otoscopici patologici, si raccomanda un rapido chiarimento da parte dello specialista ORL.
Nel caso dell’acufene cronico, si segue la stessa procedura per quanto riguarda l’anamnesi e la valutazione dei risultati. In caso di acufene cronico unilaterale senza causa anamnestica o con reperti patologici dell’orecchio, è necessario eseguire una risonanza magnetica per escludere una causa retro-cocleare (ad esempio, uno schwannoma vestibolare), soprattutto in presenza di una perdita uditiva neurosensoriale unilaterale. Nel caso dell’acufene cronico, tuttavia, c’è anche la questione della pressione della sofferenza e della strategia di coping, cioè se l’acufene è ancora compensato o meno. Esistono diversi questionari sull’acufene (ad esempio, il Tinnitus Handicap Inventory [THI]) per valutare il peso effettivo dell’acufene. In caso di acufene cronico con relativa pressione sofferente, si consiglia di consultare uno specialista ORL.
Nella situazione piuttosto rara di acufene pulsatile, si esegue anche l’auscultazione dei grandi vasi del collo e della regione periauricolare. Di norma, ulteriori chiarimenti comprendono una risonanza magnetica con angio-RM e una sonografia duplex dei vasi del collo.
Terapia
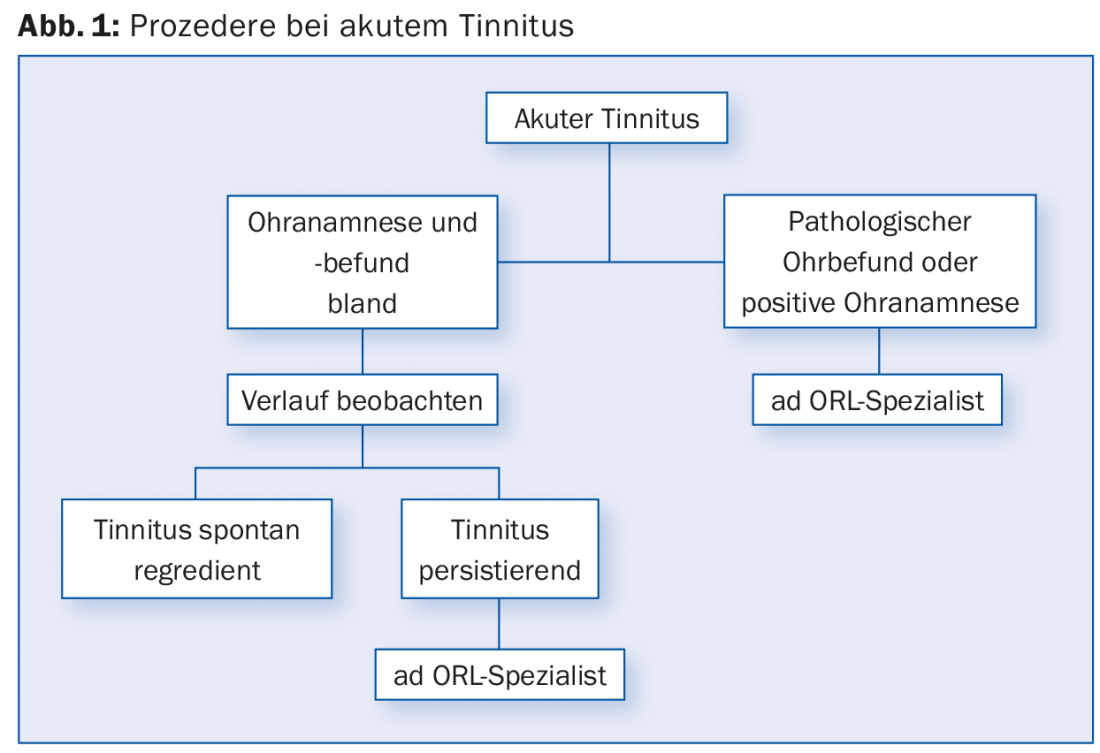
In caso di acufene acuto, viene avviata una terapia mirata appropriata se è presente una patologia causale, ad esempio un trattamento antibiotico in caso di otite media acuta o una terapia steroidea in caso di perdita acuta dell’udito o di trauma acustico acuto. Di solito l’acufene scompare quando la malattia correlata guarisce. In caso di acufene acuto senza ulteriori sintomi o pressione sofferta, si può attendere il decorso (Fig. 1).
Uno dei principi della terapia per l’acufene cronico è ascoltare attentamente i disturbi e prenderli sul serio. Durante la consultazione si deve prevedere un tempo sufficiente per una consulenza adeguata. Dopo la diagnosi, vengono fornite informazioni sui possibili fattori scatenanti e sui collegamenti fisiopatologici allo sviluppo. Poiché molti pazienti si preoccupano anche di sapere se alla base dei disturbi c’è una malattia grave (ad esempio, la carcinofobia), anche questo problema deve essere affrontato di conseguenza. La sensibilizzazione deve essere evitata.
In passato, sono stati testati diversi farmaci per verificarne l’efficacia contro l’acufene. Ad oggi, non è stata dimostrata un’efficacia basata su prove per nessuno di essi. Anche una meta-analisi del database Cochrane non ha dimostrato l’efficacia dei preparati a base di erbe come il ginkgo [5]. In sintesi, attualmente non ci sono farmaci di provata efficacia e ufficialmente approvati per l’acufene cronico sul mercato [6].
Sono stati ipotizzati anche altri metodi, come la stimolazione magnetica transcranica o i trattamenti laser, ma non hanno mostrato alcun effetto a lungo termine [7,8]. D’altra parte, uno studio di Cima et al. [9] che un concetto di passo standardizzato con elementi della terapia cognitivo-comportamentale e della terapia di riqualificazione degli acufeni ha mostrato un miglioramento della qualità di vita dei pazienti affetti da acufene. Dal punto di vista otorinolaringoiatrico, qualsiasi disturbo uditivo può essere trattato con apparecchi acustici orientati alla comunicazione. In alternativa, nei casi appropriati, si dovrebbe prendere in considerazione la riabilitazione chirurgica dell’udito con un apparecchio acustico impiantabile.
Dopo l’impianto cocleare, un effetto collaterale positivo è stato il miglioramento dell’acufene in circa il 50% dei casi [10,11]. Questa opzione viene presa in considerazione nei casi di sordità profonda o di estrema sofferenza, poiché l’udito rimanente potrebbe essere perso durante l’operazione. Tuttavia, l’impianto è costoso e attualmente non è coperto dalle compagnie di assicurazione sanitaria per il solo acufene.
Nei pazienti con comorbidità psichiatrica, deve essere trattata la malattia di base. Uno stato d’animo depressivo di fondo può amplificare la percezione di un ronzio nelle orecchie e quindi generare una spirale negativa. Pertanto, si raccomanda una terapia appropriata (farmaci, psicoterapia) per influenzare favorevolmente i sintomi depressivi e quindi l’acufene.
La cosa più importante, tuttavia, non è la terapia, ma la prevenzione. Si raccomanda la cosiddetta “igiene dell’udito”, evitando la sovrastimolazione acustica, una costante protezione dal rumore sul lavoro e nel tempo libero, la riduzione dello stress, l’apprendimento di tecniche di rilassamento e l’eliminazione dei fattori di rischio per le malattie vascolari (dieta, nicotina).
Letteratura:
- Henry JA, et al: Revisione generale dell’acufene: prevalenza, meccanismi, effetti e gestione. J Speech Lang Hear Res 2005; 48: 1204-1235.
- Schaaf H, et al.: Lo stress cronico come fattore di influenza nei pazienti con acufene. HNO 2014; 62: 108-114.
- Kleinjung T, et al: Modi di tacere. Cervello e Mente 2011; 1-2: 38-42.
- Newman CW, et al: Sviluppo del Tinnitus Handicap Inventory. Arch Otolaryngol Head Neck Surg 1996; 122(2): 143-148.
- Hilton MP, et al: Ginkgo biloba per l’acufene. Cochrane Database Syst Rev 2013; 28: 3.
- Baguley DM, et al: Acufene. Lancet 2013; 382: 1600-1607.
- Hoekstra CE, et al: La stimolazione magnetica transcranica bilaterale ripetitiva a bassa frequenza della corteccia uditiva nei pazienti con acufene non è efficace: uno studio randomizzato controllato. Audiol Neurootol 2013; 18: 362-373.
- Ngao CF, et al: L’efficacia della stimolazione laser transmeatale a bassa potenza nel trattamento dell’acufene. Eur Arch Otorhinolaryngol 2014; 271: 975-980.
- Cima RF, et al: Trattamento specializzato basato sulla terapia cognitivo-comportamentale rispetto all’assistenza abituale per l’acufene: uno studio randomizzato controllato. Lancet 2012; 379: 1951-1959.
- Arts RA, et al: Revisione: impianti cocleari come trattamento dell’acufene nella sordità monolaterale. Curr Opin Otolaryngol Head Neck Surg 2012; 20: 398-403.
- Olze H, et al: L’impianto cocleare ha un’influenza positiva sulla qualità della vita, sull’acufene e sulla comorbidità psicologica. Laringoscopio 2011; 121: 2220-2227.
PRATICA GP 2015; 10(7): 26-30











