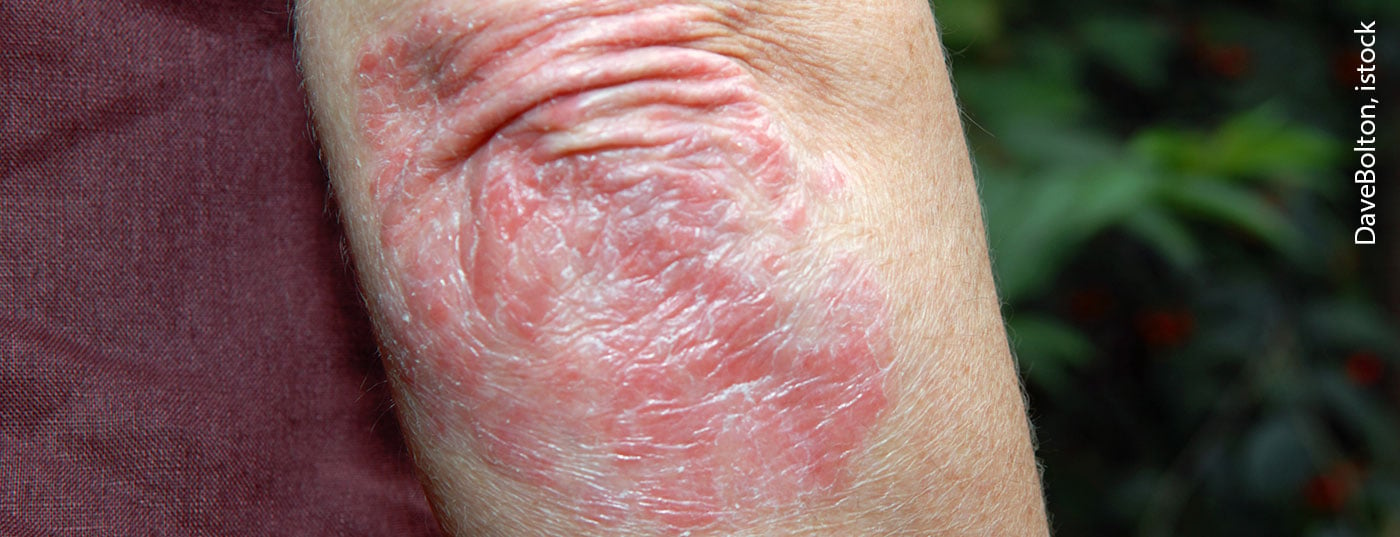
Oggi la psoriasi non è più intesa come una malattia esclusiva della pelle, ma piuttosto come una malattia sistemica. I biologici intervengono in modo specifico nel processo della malattia e hanno rivoluzionato le opzioni di trattamento. Ci sono diversi aspetti da considerare quando si sceglie il principio attivo giusto per ogni individuo.
In Svizzera, la psoriasi colpisce circa il 2% della popolazione [1]. La malattia sistemica cronica della pelle si manifesta come psoriasi a placche nel 90% dei casi e porta a notevoli limitazioni della qualità della vita [1,2]. Le persone colpite hanno un rischio maggiore di sviluppare comorbidità, come le malattie cardiovascolari, la depressione, la sindrome metabolica, le malattie articolari e la malattia infiammatoria intestinale (box) [2]. Al giorno d’oggi, la psoriasi è intesa come una malattia infiammatoria sistemica in cui le citochine proinfiammatorie giocano un ruolo importante, spiega il Prof. Thomas M. Kündig, MD, Direttore del Dipartimento di Dermatologia dell’Ospedale Universitario di Zurigo [3].

Malattia sistemica complessa
Diverse ricerche condotte negli ultimi anni dimostrano che esistono correlazioni con le malattie cardiovascolari, tra le altre cose. Il Prof. Kündig fa riferimento a uno studio britannico basato sulla popolazione molto citato, pubblicato circa quindici anni fa, in cui Gelfand et al. Dati di pazienti con psoriasi (n=130 976) confrontati con controlli sani (n=556 995) [4]. L’età era compresa tra i 20 e i 90 anni, e nel gruppo di pazienti affetti da psoriasi c’erano 127.139 con un decorso lieve e 3837 con un decorso grave. La psoriasi è risultata essere un fattore di rischio indipendente per l’infarto miocardico, con il rischio più elevato nei pazienti più giovani con psoriasi grave. Il rischio relativo (RR) di infarto miocardico era di 1,29 (95% CI; 1,14-1,46) per un paziente di 30 anni con psoriasi lieve e di 3,10 (95% CI; 1,98-4,86) per la psoriasi grave, quindi la gravità gioca un ruolo importante. Nel corso del tempo, i ricercatori sono arrivati a una comprensione sempre più differenziata della base molecolare di queste relazioni. Oggi si presume che la psoriasi possa essere caratterizzata da parti di una malattia immunitaria e da parti di una malattia autoinfiammatoria, dice il Prof. Kündig. La psoriasi è quindi una malattia infiammatoria sistemica, per cui anche le comorbidità devono essere prese in considerazione nel trattamento. Il panorama terapeutico è cambiato, soprattutto per la psoriasi a placche moderata e grave, e le richieste sul risultato del trattamento sono aumentate. Oggi, i farmaci biologici consentono di liberarsi dai sintomi e di ripristinare la qualità di vita (panoramica 1, tabella 1).

Strategia terapeutica individuale
Con le terapie biologiche oggi disponibili, i pazienti con psoriasi a placche da moderata a grave possono ottenere un rapido e duraturo sollievo dai sintomi e un miglioramento sostenuto della qualità della vita. Alla luce della varietà di sostanze approvate (Tab. 1), diventa sempre più importante decidere in base a un criterio quale sia la terapia più adatta per un determinato paziente. Oltre ai biologici originali, esistono i cosiddetti biosimilari per alcune sostanze che sono state approvate da almeno vent’anni (periodo di protezione del brevetto). Per l’approvazione di un biosimilare, i produttori devono dimostrare che il prodotto è sufficientemente simile al preparato di riferimento in termini di struttura, qualità farmaceutica, attività biologica, efficacia, sicurezza e immunogenicità, per escludere con sufficiente certezza le differenze cliniche rilevanti [5].
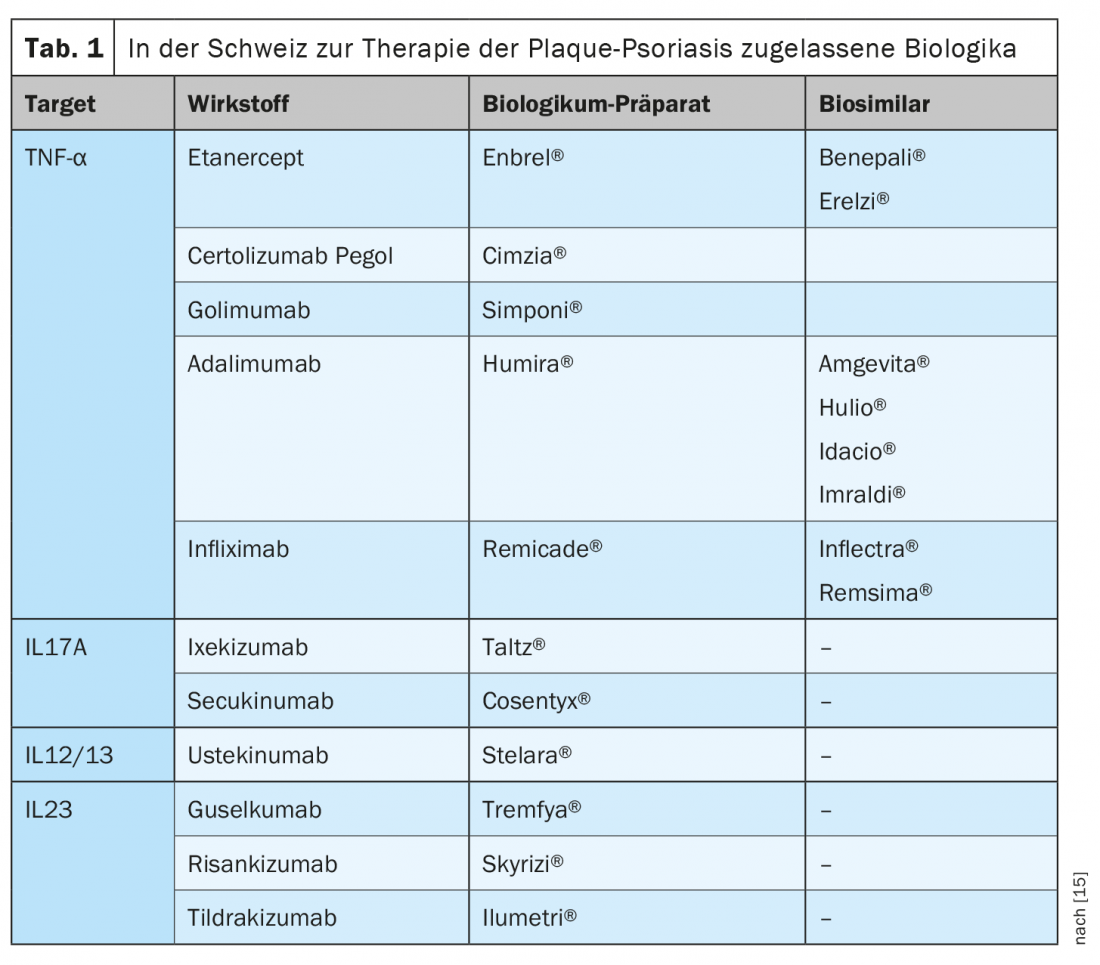
L’obiettivo è sempre più quello di fornire un trattamento personalizzato in base alle caratteristiche del paziente. Per fare questo, è necessario capire in quali pazienti devono essere utilizzati i farmaci disponibili e come. L’analisi di grandi registri di pazienti come PsoBest, PsoNet o la Rete Dermatologica Svizzera per le Terapie Mirate (SDNTT) fornisce una buona base per una terapia personalizzata (box). Nel Registro svizzero della psoriasi (SDNTT), è stata riscontrata un’associazione tra comorbilità, gravità della malattia psoriasica e terapie sistemiche [6]. Uno studio belga pubblicato su JEADV 2020 ha formulato raccomandazioni pratiche per la terapia biologica nella psoriasi a placche in un processo di consenso di esperti [7]. Di seguito ne riportiamo un estratto:
Implicazioni delle comorbidità metaboliche: Nei pazienti affetti da psoriasi con sindrome metabolica, si raccomanda un attento monitoraggio e follow-up, compreso il controllo del peso, della pressione sanguigna, dei trigliceridi, del colesterolo HDL e dei livelli di glucosio. Gli studi dimostrano che il dosaggio adattato al peso è necessario nei pazienti obesi per quanto riguarda i biologici ustekinumab, infliximab, adalimumab ed etanercept. Per quanto riguarda le sostanze più recenti, come risankizumab, guselkumab, ixekizumab e brodalumab, la base di dati non è ancora così ampia, ma ci sono indicazioni che il peso dei pazienti influisce meno sull’efficacia della terapia con questi biologici [8–10,22]. Inoltre, il fattore nutrizione/controllo del peso dovrebbe essere affrontato nei pazienti obesi con psoriasi [11].
Esperti di biologici vs. naïve ai biologici: ci sono prove che nei pazienti che sono stati sottoposti ad almeno una terapia biologica, il passaggio a una classe di farmaci diversa comporta una migliore sopravvivenza ai farmaci rispetto al passaggio all’interno della stessa classe [12]. Tuttavia, questo dato viene messo in prospettiva quando si prendono in considerazione i fattori di efficacia, effetti collaterali e comorbilità. A questo proposito, ci sono prove che anche il passaggio all’interno della stessa classe di biologici può essere una buona opzione [13]. Secondo i dati attuali, per i rappresentanti più recenti dei biologici è meno importante se un precedente tentativo di terapia con un altro biologico non ha avuto successo [14].
Fattore di salute mentale: i pazienti con psoriasi sono più spesso colpiti da depressione, disturbi d’ansia, suicidalità, disturbi del sonno e riduzione della qualità di vita, ed è noto che questi sintomi possono essere ridotti da un trattamento efficace [23]. Il gruppo di esperti consiglia quindi di iniziare un trattamento adeguato ed efficace il prima possibile. In un ampio studio, la terapia biologica è stata associata a una riduzione dell’uso di antidepressivi [16,17].
Congresso: Aggiornamento terapie USZ
Letteratura:
- Navarini AA, et al: Stima del costo della malattia nei pazienti con psoriasi in Svizzera. Swiss Med Wkly, 2010. 140(5-6): 85-91.
- Boehncke WH, et al: Psoriasi. Lancet, 2015. 386(9997): 983-994.
- Kündig TM: Aggiornamento delle terapie: Cancro della pelle e malattie infiammatorie della pelle. Prof. Dr. Thomas M. Kündig, 10.12.2020
- Gelfand JM, et al: Rischio di infarto miocardico nei pazienti con psoriasi. JAMA. 2006; 296(14): 1735-1741.
- Swissmedic: Wegleitung Zulassung Biosimilar HMV4. www.swissmedic.ch (ultimo accesso 09.03.21)
- Cazzaniga S, et al.: Collegamento tra le caratteristiche dei pazienti e i trattamenti sistemici prescritti per la psoriasi: un’analisi della mappa di connettività semantica del registro della Rete Dermatologica Svizzera per le Terapie Mirate. JEADV 2019; 33(12): 2313-2318.
- Lambert JLW, et al: Raccomandazioni pratiche per il trattamento sistemico della psoriasi in base all’età, alla gravidanza, alla sindrome metabolica, alla salute mentale, al sottotipo di psoriasi e all’anamnesi di trattamento (BETA-PSO: Belgian Evidence-based Treatment Advice in Psoriasis; parte 1). JEADV 2020; 34(8): 1654-1665.
- Timmermann S, Hall A: Farmacocinetica di popolazione del brodalumab nei pazienti con psoriasi a placche da moderata a grave. Basic Clin Pharmacol Toxicol 2019; 125: 16- 25.
- Gordon KB, et al: Efficacia di guselkumab in sottopopolazioni di pazienti con psoriasi a placche da moderata a grave: un’analisi congiunta degli studi VOYAGE 1 e VOYAGE 2 di fase III. Br J Dermatol 2018; 178: 132-139.
- Khatri A, et al: Farmacocinetica del risankizumab in soggetti asiatici sani e in pazienti con psoriasi a placche da moderata a grave, psoriasi pustolosa generalizzata e psoriasi eritrodermica. J Clin Pharmacol 2019; 59: 1656-1668.
- Al-Mutairi N, Nour T: L’effetto della riduzione del peso sui risultati del trattamento nei pazienti obesi con psoriasi in terapia biologica: uno studio prospettico controllato e randomizzato. Expert Opin Biol Ther 2014; 14: 749-756.
- Cozzani E, et al: Terapie biologiche seriali nei pazienti affetti da psoriasi: uno studio osservazionale retrospettivo, monocentrico, durato 12 anni. J Am Acad Dermatol 2019; 82: 37-44.
- Kimmel G, et al: Brodalumab nel trattamento della psoriasi da moderata a grave nei pazienti in cui le precedenti terapie anti-interleuchina 17A hanno fallito. J Am Acad Dermatol 2019; 81: 857-859.
- Wang TS, Tsai TF: Switch di biologici nella psoriasi. Immunoterapia 2019; 11: 531-541.
- Swissmedic: www.swissmedicinfo.ch (ultimo accesso 09.03.21)
- Wu CY, et al: Depressione e insonnia nei pazienti con psoriasi e artrite psoriasica che assumono antagonisti del fattore di necrosi tumorale. Medicina (Baltimora) 2016; 95: e3816.
- Strober B, et al: Sintomi depressivi, depressione ed effetto della terapia biologica tra i pazienti del Psoriasis Longitudinal Assessment and Registry (PSOLAR). J Am Acad Dermatol 2018; 78: 70-80.
- PsoBest, www.psobest.de, (ultimo accesso 09.03.21)
- PsoNet, www.psonet.de, (ultimo accesso 09.03.21)
- SDNTT, https://my.derma.ch/spec/SDNTT.html, (ultimo accesso 09.03.21)
- Richter L: Psoriasi – una malattia diffusa. Studi di letteratura DFP 2020, https://oeadf.at/images/e-learning/01_DFP_Psoriasis_20200915_OEADF.pdf
- Reich K, et al: L’effetto del peso corporeo sull’efficacia e la sicurezza di ixekizumab: risultati di un database integrato di tre studi randomizzati e controllati di fase 3 su pazienti con psoriasi a placche da moderata a grave. J Eur Acad Dermatol Venereol 2017; 31: 1196-1207.
- Gordon KB, et al: Ansia e depressione nei pazienti con psoriasi da moderata a grave e confronto del cambiamento rispetto al basale dopo il trattamento con guselkumab vs. adalimumab: risultati dello studio VOYAGE 2 di fase 3. JEADV 2018; 32: 1940-1949.
DERMATOLOGIE PRAXIS 2021; 31(2): 44-45 (pubblicato il 14.4.21, prima della stampa).