Il Dr. med. Andreas Studer del Centro Universitario di Medicina Geriatrica dell’Ospedale Felix Platter di Basilea ha parlato all’Aggiornamento di Zurigo sui due temi della demenza e della depressione. Cosa offre l’attuale terapia farmacologica per la demenza? Quanto spesso le persone anziane sono depresse e quali sono i sintomi a cui prestare attenzione?
Il primo argomento è stato la terapia farmacologica della demenza (Fig. 1), che, secondo il Dr. med. Andreas Studer del Centro Universitario di Medicina Geriatrica dell’Ospedale Felix Platter di Basilea, è ancora puramente sintomatica. Il deterioramento della condizione può essere ritardato, ma una modifica, un arresto o addirittura una cura non sono attualmente in vista. “Inoltre, dimostra che il paziente con demenza ripaga in seguito ciò che guadagna con i farmaci. In altre parole: Verso la fine, la condizione si deteriora improvvisamente in modo molto rapido e il paziente vive all’incirca la stessa durata del paziente non trattato. L’unica cosa che possiamo aspettarci dalla terapia attuale è, nel migliore dei casi, un miglioramento temporaneo”, ha spiegato il relatore.
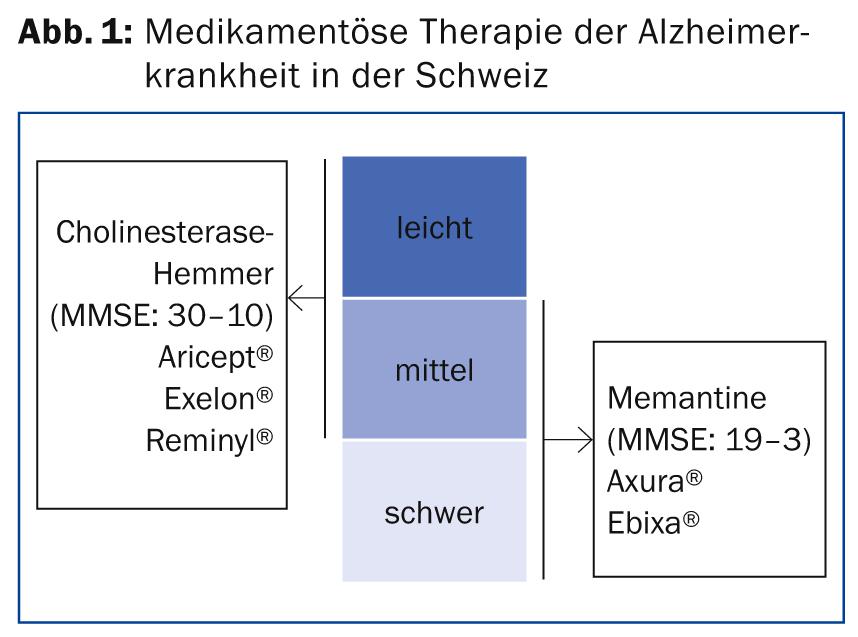
Un approccio farmacologico alla demenza di Alzheimer consiste nell’aumentare la disponibilità di acetilcolina nelle sinapsi. Gli inibitori della colinesterasi (ChE) disponibili in Svizzera sono donepezil (Aricept®), rivastigmina (Exelon®) e galantamina (Reminyl®). La rivastigmina ha un’emivita breve, ma l’effetto è molto più lungo di quanto l’emivita suggerisca. La nuova applicazione transdermica tramite cerotto è particolarmente utile. Secondo il Dr. Studer, è facile da usare e molto meglio tollerato rispetto alle altre forme di dosaggio (capsula, soluzione). La galantamina viene ora offerta solo nella forma cosiddetta “a rilascio prolungato”. La titolazione non è del tutto semplice, ma nemmeno troppo complicata. In linea di principio, tutti e tre sono approssimativamente equivalenti in termini di efficacia, quindi la decisione viene solitamente presa sulla base della galenica.
Effetto degli inibitori della ChE e della memantina
Gli inibitori della ChE possono, per un certo periodo di tempo, ritardare la disfunzione della cognizione, delle attività di vita quotidiana (strumentali), dell’impressione clinica generale e, in una certa misura, dei sintomi neuropsichiatrici. Sono indicati per la demenza da lieve a moderata di tipo Alzheimer (“Mini Mental State Examination” MMSE: 30-10). L’indicazione della rivastigmina (Exelon®) comprende non solo la malattia di Alzheimer, ma anche la malattia di Parkinson e la demenza a corpi di Lewy (linea guida S3). Secondo la stessa linea guida, è probabile che gli inibitori della ChE funzionino nelle demenze miste (la forma più comune di demenza nelle persone >80 anni). Queste includono, ad esempio, forme miste di Alzheimer e demenza vascolare. Probabilmente sono efficaci anche nella demenza vascolare pura, ma meno che nel tipo di Alzheimer. Tuttavia, non mostrano alcun effetto contro le demenze frontotemporali o alcoliche o contro la sindrome di Korsakow.
“Secondo l’Ufficio Federale delle Assicurazioni Sociali (FSIO), un MMSE è indicato all’inizio della terapia e di nuovo dopo tre mesi nel corso di una valutazione intermedia. In seguito, tale inventario cognitivo deve essere effettuato ogni sei mesi. Se il valore MMSE scende al di sotto di dieci, i costi per gli inibitori della ChE non sono più coperti dall’assicurazione sanitaria”, ha spiegato il dottor Studer. Esistono anche prove dell’efficacia di donezepil nella demenza di Alzheimer anche nella fase grave della malattia; in questo momento può essere raccomandato un ulteriore o nuovo trattamento, secondo la linea guida S3. Tuttavia, l’assicurazione sanitaria non copre tale terapia, il che porta al fatto che in Svizzera si preferisce passare alla memantina nei casi di demenza grave. “A mio parere, il fattore decisivo è se un inibitore della ChE può migliorare i fatti concreti, come camminare, mangiare, parlare, assistere nelle cure e controllare l’urina. In questo caso, un’ulteriore terapia non retribuita è spesso giustificata”, afferma l’esperto.
Il meccanismo d’azione della memantina differisce da quello degli inibitori della ChE. Si tratta di un antagonista selettivo del recettore L-glutammato di tipo NMDA con una lunga emivita, disponibile in Svizzera come Axura® ed Ebixa®. È indicato nell’AD da moderato a grave (MMSE: 19-3) e ritarda anche la disfunzione della cognizione, l’ADL, l’impressione clinica generale e alcuni sintomi neuropsichiatrici. Probabilmente è efficace anche nelle forme miste di demenza, oltre che nella demenza puramente vascolare (S3). Come gli inibitori della ChE, non mostra alcun effetto nelle demenze frontotemporali e alcoliche e nella sindrome di Korsakow. In linea di principio, la memantina è ben tollerata e ha pochi effetti collaterali, secondo il Dr. Studer. I costi non sono più coperti al di sotto di un valore MMSE di tre. In linea di principio, il principio attivo non è economico, ma il prezzo deve essere rapportato agli alti costi che i pazienti gravemente dementi causano nelle case di cura. Ritardare l’assistenza completa di un anno può quindi essere molto sensato ed efficiente dal punto di vista dei costi.
È stata discussa anche l’efficacia dei preparati di ginkgo biloba. Secondo le linee guida S3, attualmente non sono raccomandati per la demenza a causa di prove insufficienti della loro efficacia; tuttavia, sono raccomandati per il decadimento cognitivo lieve (MCI). Secondo il Dr. Studer, possono certamente essere utilizzati in questo caso, soprattutto perché non esistono alternative fino a questo momento.
Depressione in età avanzata
Secondo il dottor Studer, alcuni studi indicano che la prevalenza della depressione in età avanzata è del 14,1 nelle donne e dell’8,6% negli uomini. Nelle case di cura per anziani, l’incidenza della depressione disforica lieve, in particolare, è significativamente più alta, pari al 30-45%. “Da non dimenticare sono le depressioni associate alle malattie fisiche croniche, che si sommano in età avanzata. La depressione può chiaramente peggiorare l’esito del diabete mellito”, dice l’esperto. Alcuni sintomi importanti della depressione in età avanzata, che dovrebbero essere presi in considerazione anche nella medicina generale, sono elencati nella Tabella 1 .

I segni somatici tipici si riscontrano nei disturbi del sonno, nelle paure ipocondriache, nei disturbi della concentrazione, nel rallentamento psicomotorio, nell’affaticamento, nella perdita di energia e, infine, nel dolore che non può essere spiegato in modo organico o non adeguato.
“Un fattore scatenante e di rischio frequente per la depressione in età avanzata è, tra l’altro, la perdita di indipendenza a causa di una malattia fisica, vale a dire la domanda ansiosa: per quanto tempo sarò ancora in grado di prendermi cura di me stesso? Inoltre, la vecchiaia spesso porta con sé una certa solitudine e una mancanza di supporto sociale. Questo può anche avere a che fare con un cambiamento di posizione, ad esempio un trasferimento in Ticino. Qui c’è la minaccia di essere sradicati. Inoltre, le preoccupazioni finanziarie, i conflitti con i parenti, un equilibrio di vita negativo e una struttura di personalità depressiva sono fattori di rischio per la depressione in età avanzata”, ha spiegato il dottor Studer. Di conseguenza, gli uomini si rivolgono spesso all’alcol, mentre le donne sono più propense ad abusare di droghe. La vulnerabilità alle malattie somatiche aumenta con la depressione, così come il tempo di ospedalizzazione e l’onere finanziario. Anche la mortalità è in aumento. Ancora e ancora, il dottor Studer si imbatte nei cosiddetti suicidi “passivi”: I pazienti anziani con patologie croniche che necessitano di farmaci regolari, deliberatamente non li assumono e muoiono.
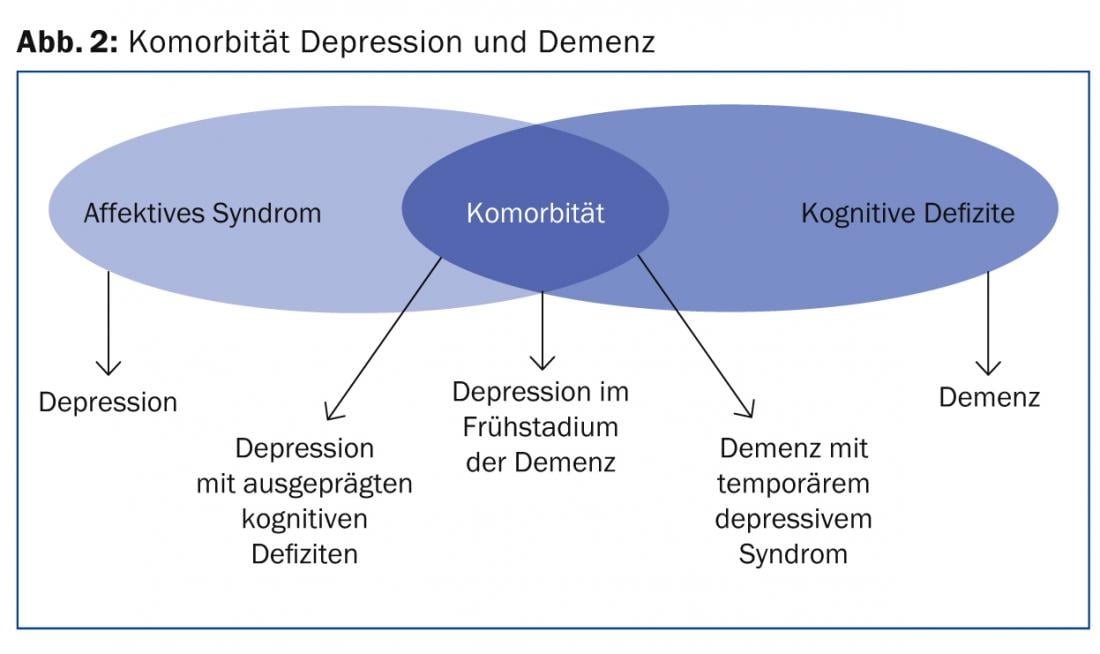
Inoltre, i sintomi della depressione in età avanzata e della demenza si sovrappongono fortemente (Fig. 2).
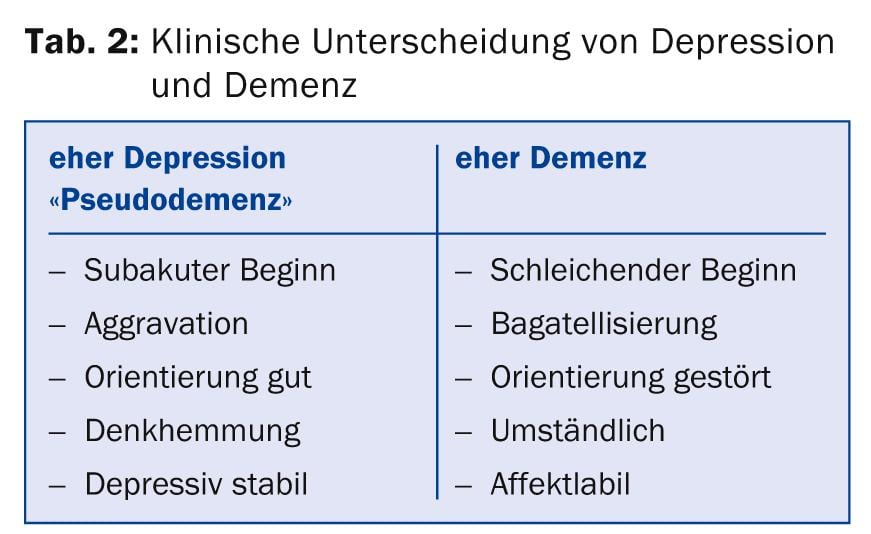
Questi due disturbi sono i più comuni disturbi psichiatrici in età avanzata e statisticamente si presentano spesso insieme, soprattutto nelle persone >80 anni. Una diagnosi accurata è quindi importante, poiché la prognosi, il trattamento e l’assistenza sono diversi. Dal punto di vista clinico, si possono certamente distinguere i due quadri clinici, che sono illustrati in forma semplificata nella tabella 2.
Suicidi in età avanzata
Secondo il dottor Studer, l’80% delle persone anziane che si suicidano soffrono di depressione. I pensieri suicidi sono più pericolosi per la vita delle persone anziane (mnemonico: “Le donne giovani tentano il suicidio, gli uomini anziani si uccidono”). C’è un alto rischio di recidiva anche se il suicidio fallisce.
Tuttavia, è fondamentale che le possibilità di cura e di miglioramento con la terapia siano altrettanto buone che con i ragazzi. Una combinazione di farmaci, psicoterapia e socioterapia ha senso. I diversi antidepressivi sono riassunti nella Tabella 3.
Secondo il dottor Studer, il principio di base per la farmacoterapia della depressione in età avanzata è:
- I migliori antidepressivi sono quelli con il minor numero di effetti collaterali.
- Aumento graduale del dosaggio
- Di solito si abbassa la dose target (>80 anni da un terzo a metà), ma si aumenta fino alla dose massima raccomandata, se necessario.
- Non cambi bruscamente la dose, ma si riduca al minimo (SSRI!).
- Nessun antidepressivo triciclico (TCA, AD di prima generazione) in pazienti multimorbidi e dementi
- Non ci sono preparazioni combinate di psicofarmaci (ad esempio, Deanxit).
- Niente erba di San Giovanni con la polimedicazione (ha un effetto sull’anticoagulazione, che può causare problemi con la polimedicazione).
- Scelga un antidepressivo sedativo-ansiolitico per i disturbi del sonno e l’ansia.
- Se la risposta è assente o insufficiente entro sei-otto settimane, si consiglia di rivolgersi a uno psichiatra geriatrico.
Fonte: Aggiornamento della FOMF sulla medicina interna generale, 7 maggio 2014, Zurigo.
PRATICA GP 2014; 9(7): 50-52