I viaggi sono spesso accompagnati da problemi cutanei che possono rappresentare una sfida diagnostica per il medico di famiglia. Spesso le persone portano a casa i disturbi dermatologici, soprattutto dopo i viaggi tropicali, perché la pelle è esposta a lungo a causa del clima caldo ed entra in contatto con vari invasori. Questo articolo offre una panoramica di alcuni importanti modelli di malattia che possono essere scatenati da sole, parassiti, animali, batteri, funghi, virus e tossine.
La Tabella 1 elenca una panoramica delle varie malattie cutanee trasmesse in casa. Il rapporto proviene da 50.000 pazienti viaggiatori in 31 centri e mostra che uno dei motivi più comuni di consultazione era l’esantema di eziologia non determinata (talvolta associato a prurito e/o orticaria). Quindi, come si può fare la diagnosi e che tipo di cambiamenti dermatologici si devono notare in quest’area? Di seguito è riportata una lista di controllo pratica.

Febbre/esantema
La febbre dengue, che viene trasmessa principalmente dalle zanzare durante il giorno, rappresenta il 45% delle malattie febbrili esantematiche. La malattia si manifesta dopo un’incubazione da due a otto giorni con febbre, malessere, cefalea retrobulbare e forti dolori muscolo-scheletrici. Un sottile esantema morbilliforme si trova sul tronco e sul viso nei primi due giorni. Si intensifica nei tre-sei giorni successivi e poi si sfalda. La diagnosi può essere fatta con le IgM della dengue.
La diagnosi differenziale di esantema e febbre può essere ristretta in base al tempo trascorso dal viaggio di ritorno. (Tab. 2). Poiché molte delle diagnosi in questione possono essere letali (ad esempio, meningite, febbre emorragica virale e gonorrea disseminata), i test diagnostici devono essere eseguiti immediatamente e i medici formati in medicina tropicale devono essere consultati rapidamente per i casi non specifici. Ciò significa che le malattie pericolose, come la malaria, hanno meno probabilità di essere ignorate.
Dermatosi legate al sole
La dermatite solaris, conosciuta colloquialmente come scottatura solare, è la condizione cutanea più comune durante i viaggi tropicali. Soprattutto nei primi giorni di vacanza, il pericolo è grande e l’esposizione diretta al sole (specialmente nelle ore di mezzogiorno) deve essere evitata a tutti i costi. Anche le attuali creme solari in molti casi non sono in grado di prevenire le scottature, ma solo di ritardarle. I tessuti con protezione UV integrata sono più efficienti. Per i bambini piccoli, le misure di protezione solare (stare all’ombra, crema solare, possibilmente tessuti a prova di UV) devono essere rigorosamente rispettate.
Comune è anche la cosiddetta dermatosi polimorfa chiara. Si verifica principalmente con la prima esposizione improvvisa a quantità elevate di radiazioni UV e può manifestarsi in modo molto diverso con varie efflorescenze, ma di solito è relativamente monomorfo nei singoli pazienti. La prevenzione può essere possibile attraverso un “indurimento” preventivo con la fototerapia UVA/UVB (offerta dai dermatologi).
Infezioni della pelle
Le malattie da riso più comuni includono le infezioni batteriche della pelle (principalmente le punture di insetti, che possono essere superinfettate dal grattamento e dalla flora mista presente). A volte sono presenti anche complicazioni come l’ etimo (ulcere purulente piatte che sembrano essere state perforate), Fig. 1) possibile.
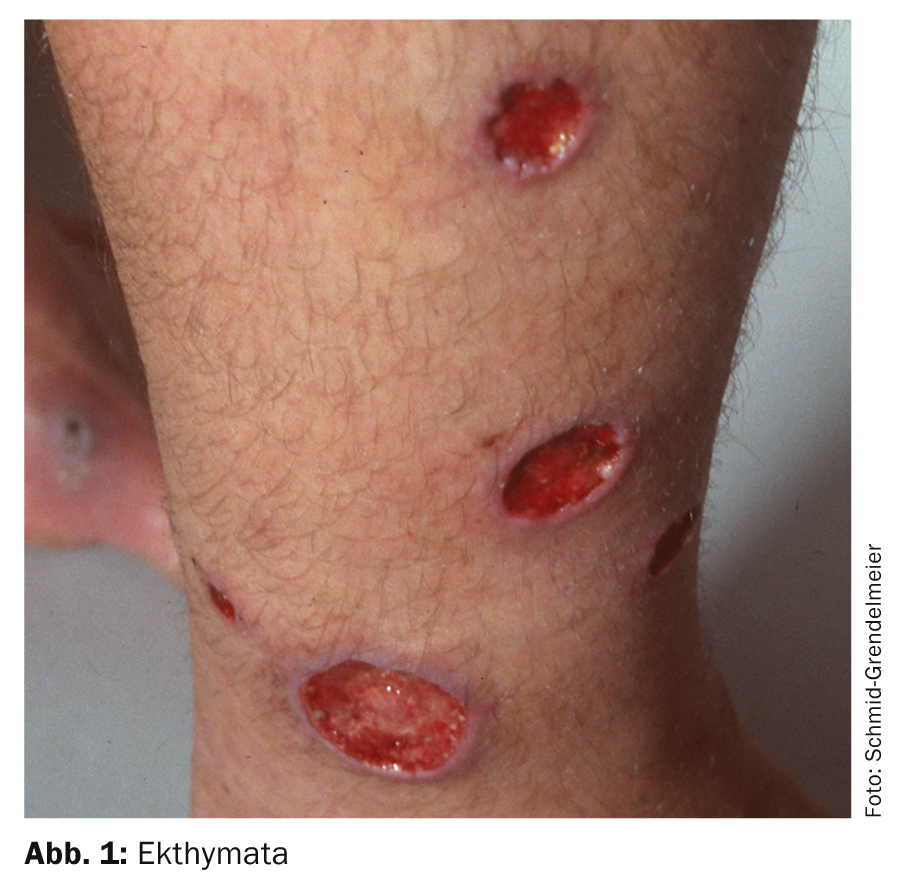
In linea di principio, quindi, vale quanto segue: ogni ulcera dopo un soggiorno ai tropici deve essere considerata come causata da un’infezione batterica (mista) (gli strisci batteriologici sono obbligatori e la protezione antibiotica è spesso indicata in una fase iniziale). Se non trattate e non individuate, queste infezioni possono causare un’ulcerazione estesa e la distruzione dei tessuti locali, a volte con un decorso fulminante. Spesso si riscontra anche l’impetiginizzazione di dermatosi preesistenti. È quindi essenziale disinfettare in modo costante. L’impetigine ai tropici è molto spesso bollosa e piuttosto raramente è incrostata di miele come in Svizzera.
Le infezioni fungine sono più frequenti ai tropici che in questo Paese, a causa del clima caldo e umido. Le micosi, che si sviluppano nella zona intertriginosa, ad esempio, sono causate principalmente da dermatofiti alle nostre latitudini; ai tropici, spesso sono responsabili anche lieviti e muffe. Pertanto, è necessario effettuare sempre una coltura micologica. Solo in questo modo è possibile avviare una terapia antimicotica mirata e specifica per il patogeno. In questi Paesi, le infezioni fungine si verificano anche negli strati più profondi della pelle (ad esempio, micetoma, cromoblastomicosi). Rispetto alla popolazione locale, tali infezioni sono rare (a causa delle condizioni igieniche solitamente migliori e del soggiorno più breve dei turisti). Tuttavia: in caso di tumori cutanei parzialmente esofitici non chiari, questa causa micologica deve essere presa in considerazione e devono essere eseguite colture e biopsie di tessuto appropriate.
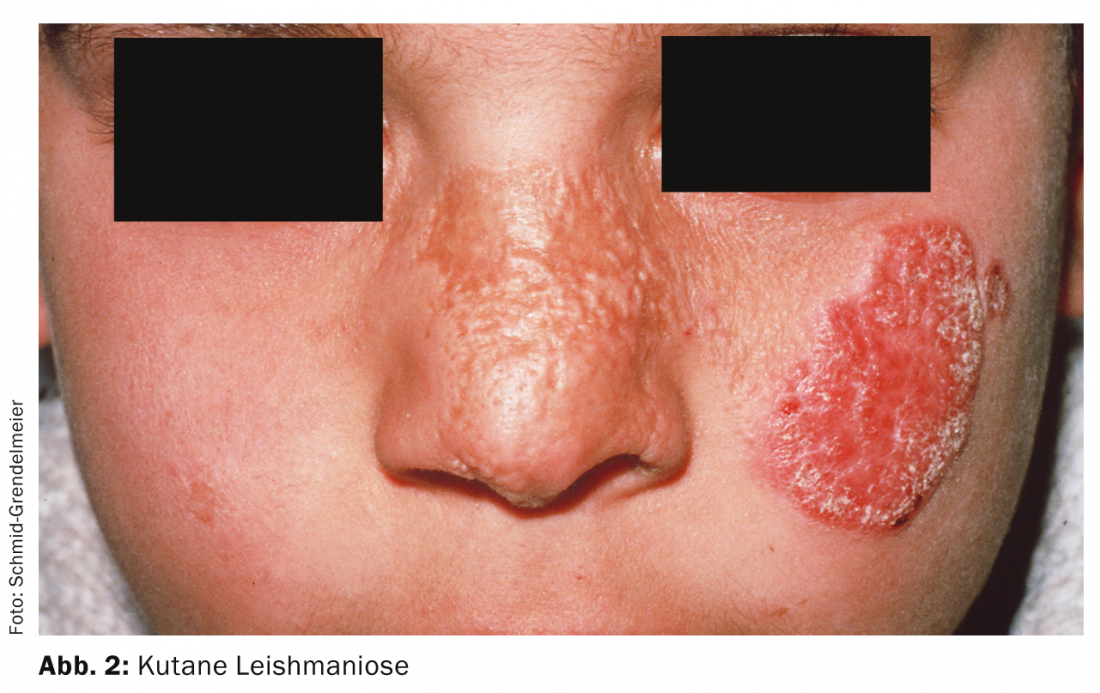
La leishmaniosi cutanea (Fig. 2) si manifesta con ulcerazioni singole o multiple o alterazioni papulari, soprattutto sulle estremità o sul viso. Nel caso di un’ulcera che non guarisce, la leishmaniosi deve essere presa in considerazione in aggiunta alle cause batteriche, dopo soggiorni in Paesi tropicali . La biopsia e la diagnostica PCR confermano la diagnosi. Molte lesioni da leishmaniosi guariscono da sole, ma a causa della possibilità di cicatrici, di solito è consigliabile un trattamento (in consultazione con un medico esperto in medicina tropicale).
La diagnosi di lebbra (forma paucibacillare), sebbene sia molto rara nel nostro Paese, deve comunque essere presa in considerazione nei pazienti che hanno trascorso un lungo periodo ai tropici, nelle aree iperpigmentate con ipoestesia. La diagnosi può essere effettuata mediante istologia (compresa la colorazione Ziehl-Nehlsen o Fite-Faraco) e PCR.
Epizoonosi
Dopo uno stretto contatto fisico con la popolazione locale, la scabbia (acaro del prurito) può comparire nei rimpatriati. Si tratta di un fenomeno quasi endemico in molti Paesi di viaggio, soprattutto tra la popolazione rurale. Le lesioni cutanee della scabbia si sviluppano da tre a quattro settimane dopo il contatto fisico con una persona già affetta da scabbia. Le indicazioni sono alterazioni papulari, molto pruriginose, soprattutto nell’area genitale e negli spazi interdigitali. La diagnosi viene confermata raschiando il condotto pieno di inchiostro su un vetrino da microscopio e identificando al microscopio le uova e gli acari. I neonati spesso presentano un’infestazione palmo-plantare. Soprattutto nel caso di pustole in quest’area, la scabbia deve essere presa in considerazione in questa fascia d’età.
Gli esseri umani sono in realtà un falso ospite della larva migrante, che è causata da larve di parassiti. Le larve di verme depositate nella sabbia o nel terreno penetrano attraverso la pelle. Le alterazioni cutanee serbiginose, a volte pustolose, si riscontrano quindi soprattutto a livello plantare e dopo i bagni (camminando a piedi nudi). La larva migrante di solito guarisce da sola dopo alcuni giorni o settimane, ma può anche essere accelerata con i farmaci.
La tungiasi si localizza anche sui piedi, sotto forma di lesioni cutanee simili a verruche con un’apertura centrale. È causata dalla pulce tunga che scava tra le dita dei piedi (deposizione di uova) e può essere causata da superinfezione o infezione. L’eczematizzazione secondaria può portare a complicazioni. La sgusciatura sterile delle uova è essenziale.
Nella miasi, la pelle o le ferite aperte vengono invase dalle larve di mosca. I cambiamenti sono foruncolosi, con le larve solitamente visibili e palpabili. Dopo uno o due giorni, le larve emergono in superficie, a condizione che venga effettuata l’occlusione con olio. Le larve devono poi essere estratte e conservate in alcol per l’analisi.
Morsi, punture e veleno
Senza profilassi antibiotica, i morsi di cane si infettano in circa il 2% dei casi. Il rischio è significativamente più alto per i morsi di gatto e di uomo (nel 15-16%). È fondamentale chiarire lo stato di vaccinazione antitetanica e la possibilità di esposizione alla rabbia, che deve comportare una reimmunizzazione con vaccinazione passiva e attiva.
I tropici ospitano un numero significativamente maggiore di animali velenosi rispetto alle latitudini più settentrionali. Tali contatti sono possibili sia in acqua che a terra. In acqua, le meduse in particolare provocano spesso lesioni cutanee molto dolorose (orticarioidi, vescicolari o addirittura necrotiche-tossiche a seconda del tipo di fonte). Singole specie di meduse, come la medusa cubo (Chironex), possono scatenare reazioni pericolose per la vita attraverso le tossine. Le razze provocano reazioni secondarie molto dolorose, per lo più ulcerative, che a volte guariscono molto male e non di rado richiedono persino uno sbrigliamento chirurgico. Le punture e i morsi di scorpioni, ragni e vari insetti sono un problema, soprattutto sulla terraferma.
Gli imenotteri (api, vespe) scatenano reazioni allergiche, mentre per il resto sono comuni reazioni principalmente tossiche. Per coloro che sono allergici al veleno degli insetti, si raccomanda di portare nel bagaglio un kit di emergenza (contenente compresse di steroidi e antistaminici o, in caso di reazioni gravi, autoiniettori di adrenalina, come EpiPen® o JEXT®). Se necessario, può essere chiarita anche un’immunoterapia specifica. Alcuni coleotteri (ad esempio della famiglia Meloidae e della specie Päderus) o bruchi provocano reazioni tossiche con arrossamenti e vesciche (“dermatite da coleottero”) anche al solo contatto con la pelle. Ciò è dovuto al fatto che forniscono le relative tossine (come la cantaridina o la pedina) direttamente attraverso i capelli o il guscio di chitina. Pertanto, la pelle deve essere lavata con acqua subito dopo tali contatti.
In linea di massima, la morfologia delle punture di insetto è tipica (papula eritematosa con puntura centrale emorragica). Anche il raggruppamento ha un significato importante:
- Le punture di insetto si verificano in genere sulla pelle non vestita, in gruppi lineari di tre (“segno della colazione, del pranzo e della cena”).
- Le punture di pulce si localizzano su parti del corpo coperte e sono multiple, solitamente raggruppate.
La mosca tse-tse è un vettore di tripanosomi (malattia del sonno). Misura circa 1 cm ed è estremamente resistente. La sua puntura dolorosa attraversa anche i vestiti (jeans) e provoca un’ampia papula indurita (2 cm) con al massimo una linfoadenopatia regionale.
Infine, la Tabella 3 elenca varie dermatosi del viaggiatore in base alla situazione.

CONCLUSIONE PER LA PRATICA
- Le dermatosi dei tropici sono spesso causate da infezioni. Gli esami microbiologici sono quindi sempre indicati.
- In caso di lesioni poco chiare, una biopsia cutanea può fornire ulteriori informazioni utili.
- In caso di febbre con esantema ed eventualmente eosinofilia, è necessario effettuare una visita medica tropicale.
- Una buona protezione solare è importante per evitare scottature e altre fotodermatosi.
A RETENIR
- Le dermatosi tropicali sono spesso provocate da infezioni. Le analisi microbiologiche sono comunque sempre indiziate.
- In caso di lesioni dubbie, una biopsia cutanea può fornire altre informazioni utili.
- Un esame di medicina tropicale è indispensabile in caso di febbre accompagnata da esantema e, se necessario, da esosinofilia.
- Una protezione solare adeguata è importante per prevenire i colpi di sole e altre fotodermatosi.
PRATICA GP 2014; 9(6): 20-23