A differenza del passato, oggi si punta ad altri obiettivi terapeutici oltre al controllo della glicemia. Le attuali linee guida e le raccomandazioni di consenso delle società diabetologiche internazionali tengono conto dei risultati di ampi studi di esito in cui è stato dimostrato un beneficio cardiovascolare aggiuntivo degli agonisti del recettore GLP-1 e degli inibitori SGLT-2. Il rapporto di consenso ADA/EASD ha specificato i criteri per la selezione dei farmaci.
I punti più importanti del rapporto di consenso dell’ADA (“American Diabetes Association”) e dell’EASD (“European Association for the Study of Diabetes”) sono stati presentati dal Prof. Dr. med. Michael Nauck dell’Ospedale Universitario della Ruhr a Bochum [1]. È importante valutare individualmente i pazienti con diabete mellito di tipo 2 e tradurre questo dato in una strategia di trattamento con un controllo del glucosio più o meno rigoroso.
L’uso di GLP-1-RA e di inibitori SGLT-2 è indipendente dal livello di HbA1c.
Dopo la diagnosi, i pazienti devono innanzitutto essere educati alla gestione dello stile di vita e si raccomanda una terapia di base con metformina se l’obiettivo individuale di HbA1c non è stato raggiunto con la sola modifica dello stile di vita. Inoltre, dovrebbero essere utilizzati gli inibitori SGLT-2 e gli agonisti del recettore GLP-1 (GLP-1-RA), grazie ai benefici cardiovascolari empiricamente dimostrati di queste classi di sostanze. I diabetici hanno un rischio maggiore di sequele cardiovascolari, come infarti e ictus, rispetto alle persone senza questa malattia metabolica. Gli effetti cardioprotettivi e nefroprotettivi degli inibitori di GLP-1-RA e SGLT-2 aprono nuove prospettive terapeutiche. Se diagnosticate precocemente, possono contribuire non solo alla stabilizzazione del metabolismo del glucosio, ma anche alla prevenzione cardiovascolare e renale.
Raccomandazioni di consenso EASD/ADA: Aggiornamento sulle nuove classi di sostanze
I grandi studi sugli endpoint cardiovascolari degli ultimi dieci anni hanno dimostrato la particolare importanza dei rappresentanti delle classi di sostanze GLP-1-RA (liraglutide, dulaglutide, semaglutide) e degli inibitori SGLT-2 (empagliflozin, dapagliflozin, canagliflozin). Questi risultati sono stati inclusi anche nel rapporto di consenso aggiornato al 2020 dei diabetologi europei e americani (EASD/ADA) [2]. Di conseguenza, ai pazienti con diabete di tipo 2 dovrebbero essere raccomandati gli agonisti del recettore GLP-1 o gli inibitori SGLT-2 per la riduzione del rischio cardiovascolare.
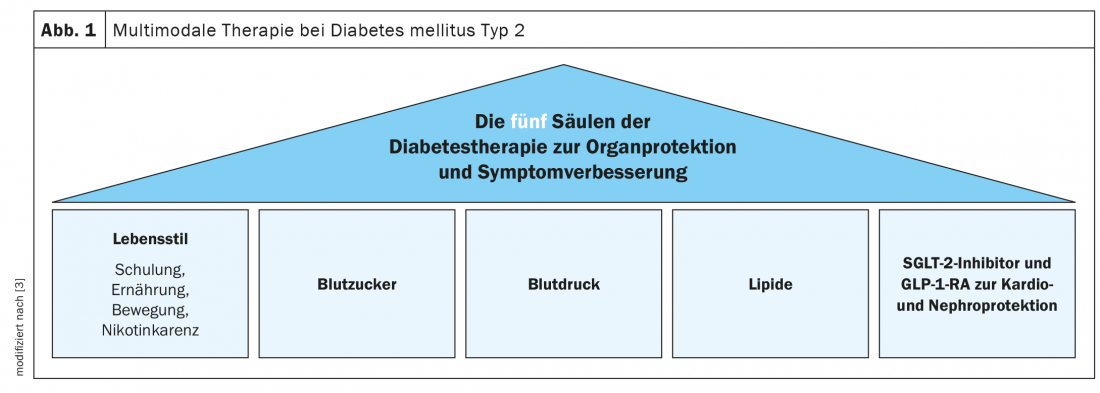
Nel frattempo, gli inibitori SGLT-2 e GLP-1-RA sono ancorati in varie linee guida internazionali come opzioni di trattamento con comprovati benefici cardiovascolari e renali aggiuntivi. La Società tedesca di diabetologia ha aggiunto queste classi di sostanze come uno dei cinque pilastri della terapia per il diabete di tipo 2 (Fig. 1) [3].
Dulaglutide per la prevenzione primaria cardiovascolare
Per quanto riguarda la selezione dei farmaci, il rapporto di consenso ADA/EASD distingue come segue:
I GLP-1-RA sono la prima scelta per prevenire gli eventi cardiovascolari (MACE) quando un paziente diabetico ha una malattia cardiovascolare manifesta (dopo infarto del miocardio, ictus, rivascolarizzazione) OPPURE è ad alto rischio cardiovascolare (età ≥55 anni più ipertrofia ventricolare sinistra o stenosi arteriosa >50% nelle coronarie, carotidi e/o arterie periferiche).
Nei pazienti diabetici con insufficienza cardiaca e frazione di eiezione ridotta (HFrEF <45%), gli inibitori SGLT-2 sono principalmente raccomandati in quanto questa classe di farmaci ha le migliori evidenze di prevenzione dei ricoveri per insufficienza cardiaca, MACE e morte cardiovascolare.
In caso di intolleranza o controindicazione di un inibitore SGLT-2 o di funzione renale inadeguata, gli esperti consigliano GLP-1-RA e viceversa. Se il controllo glicemico è insufficiente, i due gruppi di sostanze possono essere combinati.
Congresso: Diabetologia senza frontiere 2021
Letteratura:
- Nauck M: Documento di consenso ADA/EASD. Prof. Dr. med. Michael Nauck, Diabetologia senza frontiere, 27.02.2021.
- Buse JB, et al.: Aggiornamento 2019 a: Gestione dell’iperglicemia nel diabete di tipo 2, 2018. Un rapporto di consenso dell’American Diabetes Association (ADA) e dell’Associazione Europea per lo Studio del Diabete (EASD). Diabetologia 2020; 63(2): 221-228.
- Kellerer M: Linea guida pratica della Società Tedesca di Diabetologia. Prof. Dr. med. Monika Kellerer, Diabetologia grenzenlos, 27.02.2021.
PRATICA GP 2021