La displasia di basso grado è associata ad un aumento del rischio di progressione nell’esofago di Barrett, ma la diagnosi di LGD è limitata da una notevole variabilità interosservatore. Diversi studi hanno dimostrato che il test di patologia del sistema tissutale TSP-9 è efficace nel predire la progressione neoplastica nei pazienti con BE. Un team di ricercatori di Amsterdam ha confrontato le prestazioni del test TSP-9 nella stratificazione del rischio con i parametri di riferimento dei medici di base e degli esperti di patologia.
L’esofago di Barrett (BE) è una condizione premaligna caratterizzata dalla trasformazione dell’epitelio squamoso dell’esofago in epitelio colonnare metaplastico. La stratificazione del rischio nella sorveglianza di Barrett si basa in gran parte sull’esame istologico di biopsie casuali da parte dei patologi. La displasia di basso grado (LGD) è il più forte predittore di progressione verso la displasia di alto grado (HGD) e, se non trattata, può svilupparsi in adenocarcinoma esofageo (EAC) con un tasso di sopravvivenza a 5 anni inferiore al 20%. Tuttavia, non è facile distinguere i cambiamenti infiammatori reattivi (“atipia”) dai cambiamenti neoplastici precoci (“displasia”), ha spiegato il dottor Nicola Frei, Dipartimento di Gastroenterologia ed Epatologia, Amsterdam University Medical Centers (UMC), sito dell’Università di Amsterdam [1].
Le attuali linee guida raccomandano che la diagnosi di LGD sia verificata da un patologo specializzato in gastroenterologia. Se la LGD è confermata, la strategia di trattamento raccomandata è la terapia di eradicazione endoscopica (EET) per prevenire la progressione della malattia o la sorveglianza endoscopica ogni 6-12 mesi per monitorare da vicino la malattia, in quanto questi pazienti sono a maggior rischio di progressione neoplastica.
Gli studi hanno dimostrato che la LGD è spesso sovradiagnosticata negli ambulatori generali: “Il 73-85% dei casi di LGD viene declassato a una diagnosi di ‘non displastica’ (ND) o ‘displasia indeterminata’ (IND) dopo la revisione da parte di un patologo gastrointestinale esperto”, afferma il dottor Frei. “Questi pazienti con stadiazione ridotta non presentano un aumento del rischio di malattia neoplastica. Tuttavia, i pazienti con LGD confermata hanno un rischio annuale del 10-13% di progressione a HGD/EAC”.
Il test TSP-9 raggiunge una maggiore sensibilità
Il test TSP-9 (TissueCypher Barrett’s oesophagus test) è un test oggettivo di patologia del sistema tissutale, specificamente progettato per prevedere il rischio di progressione da BE a HGD e EAC. L’analisi quantitativa dell’immagine è collegata a un algoritmo di predizione del rischio che integra 15 caratteristiche dell’analisi quantitativa dell’immagine per creare un punteggio di rischio da 0 a 10. Questo classifica poi i pazienti in un rischio elevato, medio e basso di progressione a HGD/EAC entro cinque anni. Nel loro studio attuale [2], Frei et al. I risultati del test sono confrontati con i giudizi dei medici di base e degli esperti.
È stato condotto uno studio di coorte in cieco nella coorte di screening di uno studio controllato randomizzato su pazienti BE con LGD in comunità. Le biopsie della prima endoscopia con LGD sono state valutate con il test TSP-9 e riviste in modo indipendente da 30 patologi. Sono stati esaminati in totale 154 pazienti con BE (di cui 122 uomini) con un’età media di 60,9 ± 9,8 anni.
“Il gruppo di patologi è composto da 15 patologi provenienti da tutto il mondo (Paesi Bassi, Stati Uniti, Regno Unito, Germania e Belgio). Ognuno di loro ha un’esperienza internazionale nel campo dell’esofago di Barrett da più di dieci anni, con un minimo di cinque-dieci casi principalmente displastici alla settimana”, ha spiegato il dottor Frei. “D’altra parte, abbiamo 15 patologi privati o di comunità (distribuiti uniformemente negli stessi Paesi) che indirizzano i casi di BE displastica a un patologo specializzato”.
Il test TSP-9 ha classificato 45 (29,2%) pazienti come ad alto rischio e 109 (70,8%) come a basso rischio di progressione a HGD/EAC entro cinque anni. I patologi hanno confermato la LGD/superiore in una media del 19% dei casi (range 8-41%) e hanno declassato una media del 13% (range 0-75%) a IND e una media del 68% (range 12-88%) a NDBE. I tassi di progressione annuale sono stati del 9,2% all’anno per i pazienti con LGD confermata/superiore, del 3% all’anno per i pazienti declassati a IND e dell’1,7% all’anno per i pazienti declassati a NDBE.
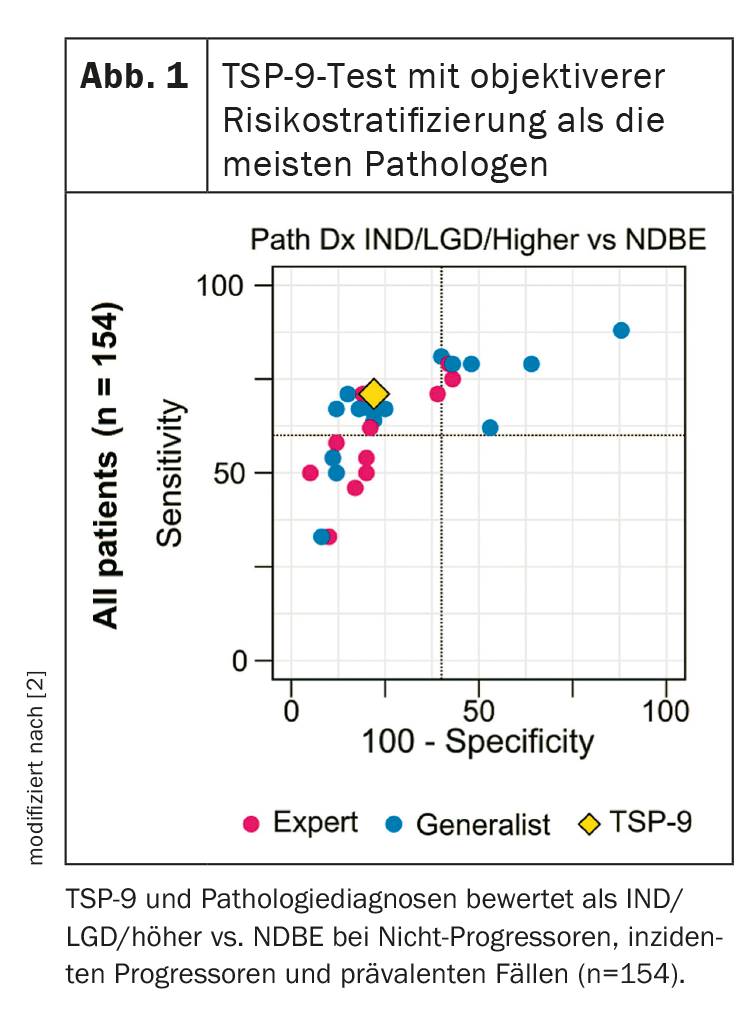
24 pazienti hanno sviluppato HGD/EAC entro cinque anni (mediana 1,7 anni) e 130 non hanno sviluppato HGD/EAC entro 5 anni (mediana 7,8 anni). Il test TSP-9 ha mostrato una maggiore sensibilità nel rilevare i pazienti che hanno sviluppato una progressione entro cinque anni (70,8% contro 63,2% in media; p=0,01186). Tra i 30 patologi è stata osservata anche un’ampia gamma di sensibilità (33-88%).
Giudizi dei patologi con grande variabilità
L’accuratezza delle diagnosi degli esperti e dei medici generici ha mostrato una significativa variabilità interosservatore. L’accuratezza predittiva delle diagnosi dei medici generici variava ampiamente e, sebbene le diagnosi degli esperti mostrassero una variabilità leggermente inferiore, l’accuratezza predittiva complessiva non era significativamente superiore a quella dei medici generici (Fig. 1).
Il test TSP-9 ha portato a una stratificazione oggettiva del rischio dei pazienti con LGD, con una sensibilità complessivamente più elevata nell’individuare i progrediti rispetto ai parametri di riferimento dei medici di base e dei patologi esperti, ha riassunto il dottor Frei.
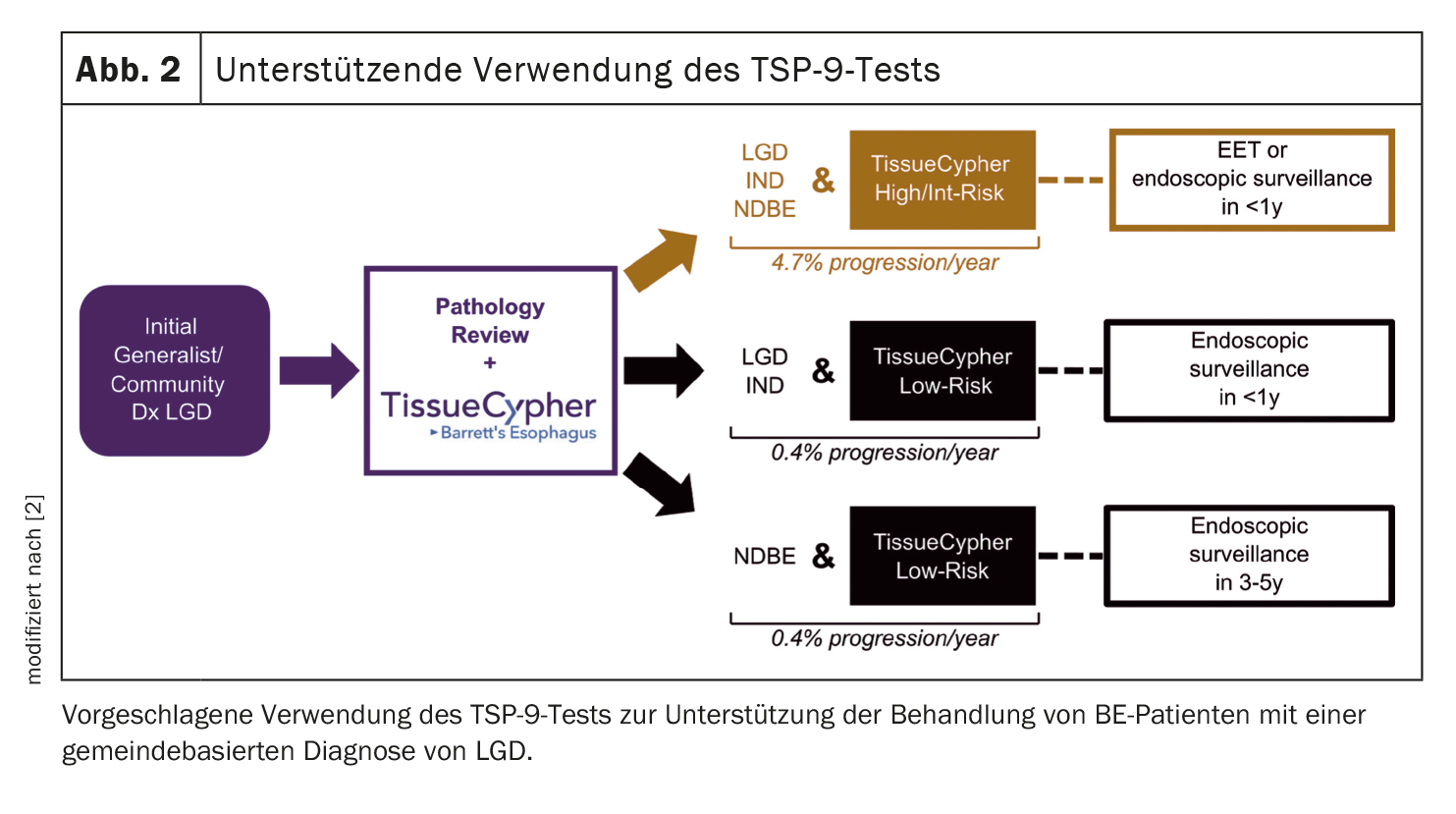
Le attuali linee guida raccomandano che la diagnosi di BE con LGD debba essere confermata da un patologo esperto, al fine di stratificare meglio il rischio dei pazienti e prendere decisioni di gestione appropriate. Tuttavia, il termine “patologo esperto” non è definito con precisione, ha detto il relatore, e la conferma della LGD è una sfida, che limita la conformità con l’esame esperto nella pratica. Sulla base dei risultati del loro studio, gli autori propongono una linea guida su come il test TSP-9 può essere utilizzato per migliorare la gestione dei pazienti con BE diagnosticati con LGD (Fig. 2) .
Il test TSP-9 consente una stratificazione oggettiva del rischio nei pazienti con BE con LGD di origine comunitaria e, in media, supera persino i patologi esperti nell’identificare i pazienti che progrediscono verso la HGD/EAC. Il test non è inoltre soggetto alle fluttuazioni degli osservatori e può quindi offrire una soluzione oggettiva per la classificazione soggettiva e variabile della patologia, ha concluso il dottor Frei. La TSP-9 è quindi uno strumento più logico per la stratificazione del rischio di LGD, in quanto è completamente automatizzata, oggettiva e altamente riproducibile, superando la maggior parte dei patologi.
Congresso: Congresso annuale SGG 2023
Fonti:
- Frei NF: Conferenza “A Tissue Systems Pathology Test Outperforms Pathology Review in Risk Stratifying Patients with Low-Grade Dysplasia”; Congresso annuale della Società Svizzera di Gastroenterologia (SGG), Interlaken, 14.09.2023.
- Khoshiwal AM, Frei NF, Pouw RE, et al: Gastroenterology 2023; 165: 1168-1179; doi: 10.1053/j.gastro.2023.07.029.
GASTROENTEROLOGIE PRAXIS 2023; 2(1): 19-20 (pubblicato il 27.11.23, prima della stampa)
Immagine di copertina: esofago di Barrett (parte sinistra dell’immagine). ©Nephron, wikimedia