Le lesioni della mucosa possono avere cause localizzate, ma possono anche essere sintomi di malattie sistemiche. Pertanto, le alterazioni della mucosa orale sono anche caratteristiche di molte malattie della pelle e dermatosi infettive, tra le altre.
Come organo immunologico, la cavità orale forma un complesso circuito biologico funzionale ed è coinvolta in molte malattie [1].
Spesso sono colpiti pazienti anziani
Come dimostra uno studio epidemiologico condotto in Danimarca, le lesioni della mucosa orale sono particolarmente comuni nella popolazione anziana [2]. Una o più lesioni della mucosa erano presenti nel 75% di tutti i soggetti esaminati (n=668, 65-95 anni). La varicosi linguale (28,3%) è stata la più comune, seguita da gengivostomatite (12,7%), candidosi (11,8%) e lingua spaccata (9,1%). Oltre alla visita medica, è stato misurato il flusso salivare negli stati stimolati e non stimolati ed è stata condotta un’intervista sulla secchezza della bocca (xerostomia), nonché sul consumo di tabacco e alcol.
Il più delle volte, la manifestazione delle lesioni era associata al fumo e alla xerostomia. La varicosi era più frequente nei soggetti con malattie sistemiche e uso regolare di farmaci, soprattutto se si trattava di preparati contro le malattie cardiovascolari. I disturbi della lingua divisa e l’atrofia della mucosa orale sono stati correlati positivamente con il sesso femminile, la secchezza delle fauci (xerostomia) e la bassa secrezione salivare non stimolata. La candidosi orale ha mostrato correlazioni positive con l’età, il sesso maschile, il fumatore, la malattia >3, l’uso regolare di farmaci, il basso flusso salivare e si è verificata tipicamente nel contesto di gengivostomatite, lingua biforcuta, atrofia della mucosa orale e glossite rombica mediana.
La diagnosi precoce è fondamentale
Le lesioni della mucosa orale menzionate sono alterazioni benigne, che hanno una prevalenza compresa tra il 6-62% in tutti i gruppi di età [3]. La diagnosi e il trattamento precoci hanno un effetto favorevole sulla prognosi e sul rischio di sequele maligne. Oltre all’ispezione accurata e all’anamnesi, le biopsie e le analisi microbiologiche possono essere strumenti diagnostici informativi per restringere i fattori eziologici, per cui la diagnosi precoce aumenta le possibilità di trattamento, soprattutto in caso di lesioni pre-maligne o maligne [3].
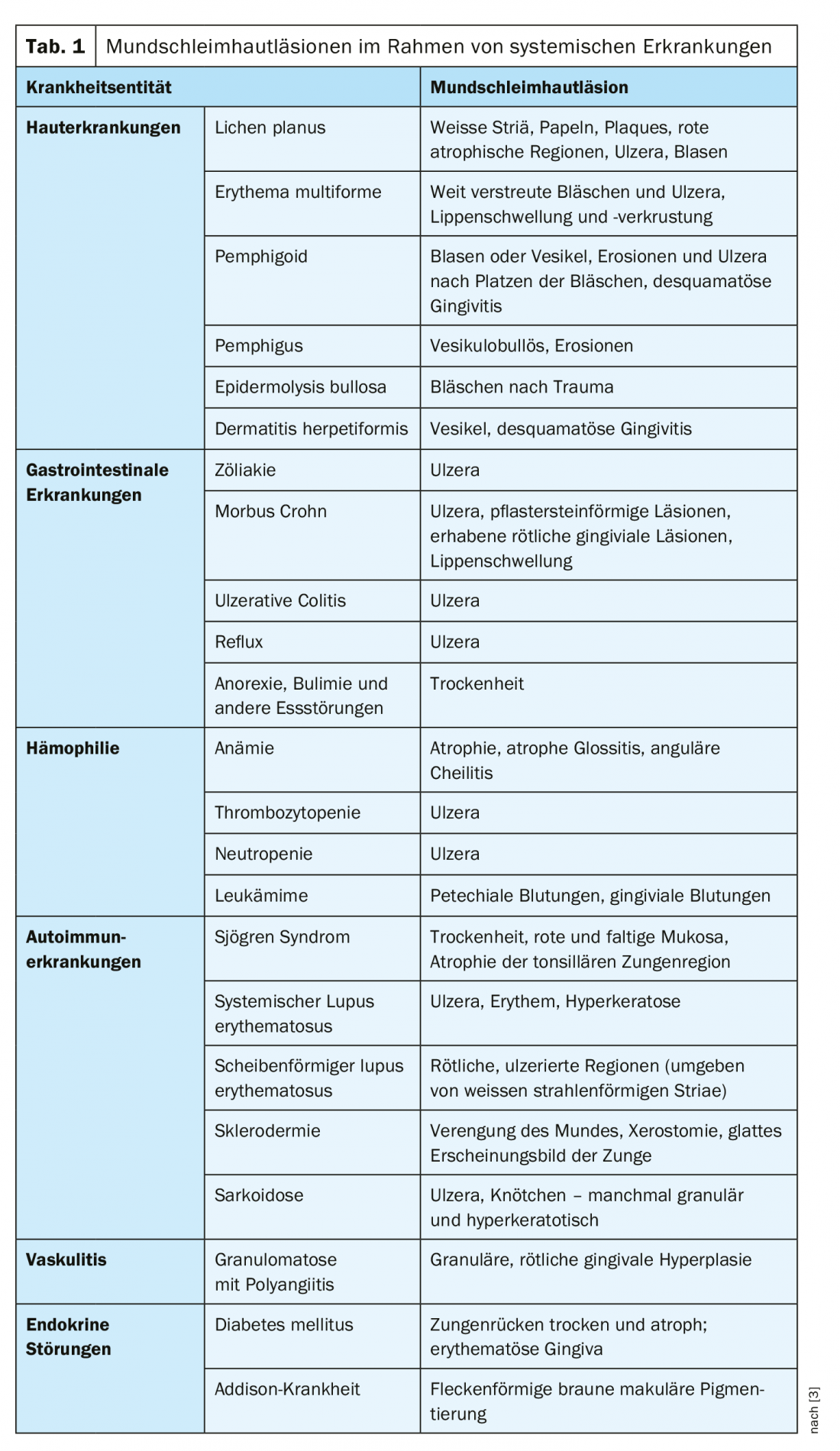
Le alterazioni della mucosa orale possono essere dovute a cause localizzate o sistemiche della malattia [2,3]. Oltre alle malattie della pelle (ad esempio lichen planus, eritema multiforme, pemfigoide, pemfigo, epidermolisi bollosa, dermatite erpetiforme), queste ultime possono includere disturbi gastrointestinali, emofilia, malattie autoimmuni, vasculite o disturbi endocrini (Tabella 1). In totale, ci sono oltre 200 malattie associate a lesioni della mucosa orale [3]. Tra i fattori locali, l’irritazione meccanica o il trauma sono tra le cause più comuni. Anche la carenza di alcuni nutrienti può portare a lesioni della mucosa.
Sono possibili cause virali
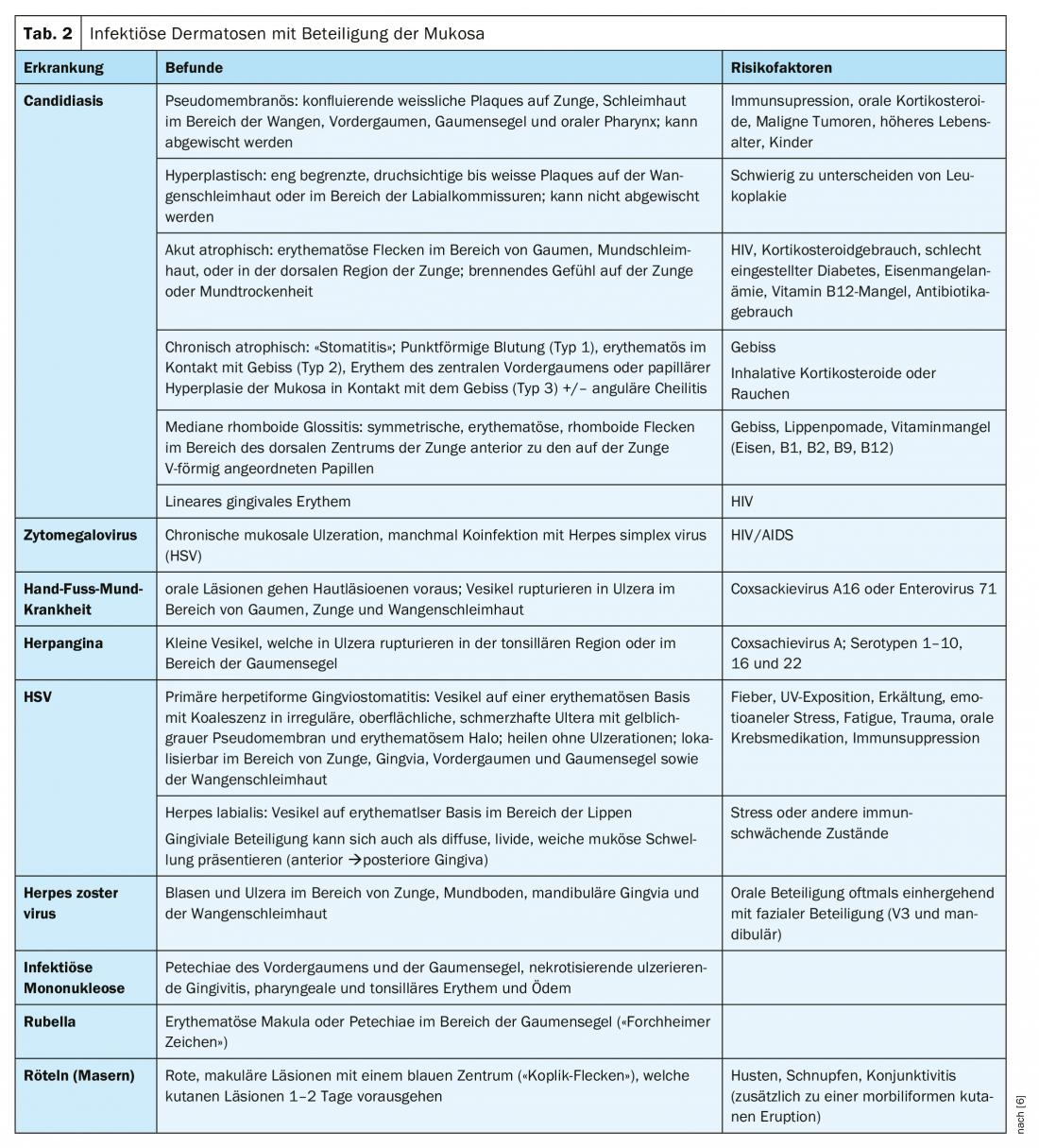
Alcune lesioni della mucosa orale si verificano quasi esclusivamente nelle persone con un sistema immunitario indebolito [4]. Spesso si tratta di cambiamenti asintomatici senza potenziale maligno [5]. I fattori immunosoppressivi sottostanti devono essere chiariti e trattati [5]. Queste lesioni della mucosa orale comprendono la leucoplachia orale villosa [3]. Si tratta di un sintomo di una riattivazione del virus di Epstein-Barr, per cui la leucoplachia può essere tipicamente localizzata nella parte posteriore della lingua (bilaterale, di colore biancastro, superficie ondulata simile a un foglio) [4]. Le caratteristiche classiche delle leucoplachie pelose orali sono placche biancastre lateralmente sulla mucosa orale buccale e sul bordo della lingua [5]. Nella maggior parte dei casi, questa condizione è asintomatica e non richiede un trattamento. Tuttavia, la leucoplachia pelosa orale può essere associata a un’infezione secondaria di Candida. La candidosi è una delle dermatosi infettive più comuni associate alle malformazioni della mucosa orale (Tabella 2).
Il virus dell’herpes simplex può portare all’eritema multiforme, una malattia mucocutanea immunomediata acuta e ricorrente (Tab. 2) [6]. In circa il 70% dei casi, è coinvolta la mucosa orale e spesso sono colpiti bambini e adolescenti [6]. Il più delle volte, viene coinvolta la mucosa dell’area della lingua e delle guance della gengiva, con lesioni che si presentano sotto forma di macule edematose ed eritematose, lesioni vescicolose o erosioni [6]. Il trattamento è solitamente sintomatico e autolimitante. Una panoramica di altre dermatosi infettive con interessamento della mucosa orale è riportata nella tabella 2.
“Sindrome della bocca che brucia
La sindrome della bocca che brucia (BMS) è caratterizzata da sensazioni di bruciore e puntura intraorali, che interessano principalmente la regione della lingua. Le forme primarie sono di origine idiopatica, mentre le forme secondarie hanno una o più cause sottostanti [5]. Il dolore bruciante che si verifica nel contesto della BMS può essere associato a limitazioni significative nelle funzioni quotidiane e nella qualità di vita delle persone colpite.
La seguente procedura diagnostica è raccomandata per le forme secondarie di BMS [5]: Anamnesi, esame del cavo orale, analisi di laboratorio (emocromo, compresi i parametri ematologici; ferro, assorbimento del ferro; vitamine B1, B2, B6, B12, D3 e folato; zinco; TSH; glucosio, HbA1c). Uno studio condotto dalla Mayo Clinic (USA) su un campione di 70 pazienti di ha concluso che la xerostomia era presente nel 28,6% dei casi e il 24,3% di tutti i pazienti erano portatori di protesi [5].
La fisiopatologia della BMS primaria non è ancora stata del tutto chiarita [7]. Gli interventi terapeutici più comunemente utilizzati includono gli antidepressivi triciclici, l’acido α-lipoico, il clonazepam e la terapia cognitivo-comportamentale [7]. L’educazione del paziente e il monitoraggio del dolore sono fattori importanti [7].
Letteratura:
- Fistarol SK, Itin PH: La mucosa orale come specchio delle malattie sistemiche. Dermatologo 2009; 60: 866-877. DOI 10.1007/s00105-009-1802-5 http://doc.rero.ch/record/313979/files/105_2009_Article_1802.pdf.
- Lynge Pedersen AM, et al: Lesioni della mucosa orale negli anziani: relazione con la secrezione salivare, le malattie sistemiche e i farmaci, Prima pubblicazione: 07 marzo 2015 https://doi.org/10.1111/odi.12337
- Willberg J, Välimaa H, Gürsoy M, Könönen E: Diagnostica delle mucose orali: istologia e microbiologia – rilevanza clinica. TANDLÆGEBLADET 2015; 119: No. 3. www.tandlaegebladet.dk/sites/default/files/articles-pdf/TB032015-184-197.pdf
- Fessure J: Infezioni virali orali negli adulti. Periodontol 2000 2009; 49: 60-86.
- AAD: Problemi di dieci lingue, CP1140017-1. Roy S. Rogers, III, MD, Professore di Dermatologia, Mayo Clinic, College of Medicine.
- Ashack KA: Manifestazioni dermatologiche nella mucosa orale, Il Dermatologo 2019; 15.07.2019, www.the-dermatologist.com/article/dermatologic-manifestations-oral-mucosa
- Moghadam-Sia S, Fazel N: Un approccio diagnostico e terapeutico alla sindrome primaria della bocca che brucia. Clin Dermatol 2017; 35: 453-460.
PRATICA DERMATOLOGICA 2019; 29(6): 37-39