Le allergie gravi ai farmaci possono essere potenzialmente pericolose per la vita, quindi la diagnosi e il trattamento precoci sono molto importanti. In molti casi, si tratta di esantemi piuttosto innocui. Nel 2-5% dei casi, tuttavia, sono potenzialmente molto pericolosi. Queste includono la necrolisi epidermica tossica e la sindrome di Stevens-Johnson.
Allergie ai farmaci: suddivisione
L’ipersensibilità ai farmaci è comune. In molti casi, si tratta di esantemi piuttosto innocui. Nel 2-5% dei casi, tuttavia, sono potenzialmente molto pericolosi. Si fa una distinzione tra reazioni prevedibili, cioè indotte farmacologicamente (tipo A), e reazioni imprevedibili, allergiche o pseudo-allergiche (tipo B) distinto. Le reazioni di tipo A rappresentano circa l’80% di tutti gli effetti collaterali e, a differenza delle reazioni di tipo B, sono dose-dipendenti. Allergico (tipo B) Le reazioni si basano su una risposta immunitaria contro il farmaco in questione. Secondo Coombs e Gells, queste risposte immunitarie sono suddivise in 4 categorie, ognuna delle quali corrisponde a meccanismi diversi (IgE-, cellule T-, complesso immunitario- o recettore IgG-Fc-mediato). Clinicamente, questo si manifesta con quadri molto diversi, che vanno dall’orticaria e dalla dermatite da contatto alle reazioni anafilattiche e alle reazioni cutanee bollose. Sebbene alcuni farmaci mostrino un particolare clustering per i tipi di allergia, potenzialmente (quasi) qualsiasi farmaco può causare un’allergia.
Le più importanti allergie gravi ai farmaci
Le allergie gravi ai farmaci includono
- anafilassi,
- La sindrome di Stevens-Johnson (SJS) e la sua variante massima, la necrolisi epidermica tossica (TEN),
- Eritema multiforme maggiore e
- DRESS (Reazione al farmaco con eosinofilia e sintomi sistemici).
Le reazioni “non gravi”, che comprendono l’esantema maculopapulare da farmaco, l’AGEP (Pustolosi esantematica acuta generalizzata), lo SDRIFE (esantema intertriginoso e flessorio simmetrico correlato al farmaco), non vengono discusse in questa sede.
Anafilassi
L’anafilassi è una reazione di tipo I, nota anche come reazione di tipo immediato, in cui il farmaco viene riconosciuto dagli anticorpi IgE, provocando un rilascio massiccio di istamina dopo l’aggancio con i mastociti. I sintomi dell’anafilassi sono prurito, orticaria, vampate di calore, angioedema (grado I), nausea, vomito, crampi, rinorrea, raucedine e dispnea (grado II), defecazione, edema laringeo, broncospasmo, cianosi e shock (grado III) e arresto respiratorio e circolatorio (grado IV). In genere sono coinvolti 2 o più sistemi di organi. Questa forma acuta di allergia ai farmaci si sviluppa solitamente entro pochi minuti dall’ingestione o dalla somministrazione; i fattori scatenanti più comuni sono gli antibiotici beta-lattamici, i FANS, i miorilassanti o i disinfettanti come la clorexidina.
I segnali di allarme in questo caso sono la comparsa di rantoli, angioedema e/o sintomi generali da pochi minuti a un massimo di 1-2 ore dopo la somministrazione del farmaco, talvolta associati a prurito palmoplantare e/o sapore metallico in bocca.
L’anafilassi richiede un’azione immediata: La somministrazione orientativa (a seconda della gravità) di corticosteroidi, antistaminici e, se necessario, adrenalina; il monitoraggio fino a 8 ore dopo la risoluzione dei sintomi gravi è utile e quindi spesso richiede il trattamento e il monitoraggio in ospedale. A causa dell’acuirsi e del decorso degli eventi che richiedono un trattamento di emergenza immediato, rimandiamo alle istruzioni dettagliate preparate altrove.
Sindrome di Stevens-Johnson (SJS)/Necrolisi epidermica tossica (TEN)
La SJS e la TEN sono reazioni bollose da farmaci, per lo più con coinvolgimento della mucosa, che si differenziano per la gravità, cioè per la diffusione alla superficie corporea (<10% nella SJS, >30% nella TEN). Si tratta di reazioni relativamente rare (incidenza di circa 1-2 casi per milione all’anno), ma associate a una morbilità e a una mortalità molto elevate. A differenza dell’anafilassi, la SJS/TEN sono di tipo IV, le cosiddette reazioni di tipo tardivo, in cui la reazione allergica non è mediata dagli anticorpi ma dalle cellule T (principalmente citotossiche). Dal punto di vista clinico, ciò significa che prima deve verificarsi una sensibilizzazione, cioè i sintomi possono svilupparsi entro 7-21 giorni con l’esposizione iniziale, e prima con la riesposizione. I fattori scatenanti più importanti sono i sulfonamidi, l’allopurinolo, le tetracicline, gli anticonvulsivanti e i FANS.
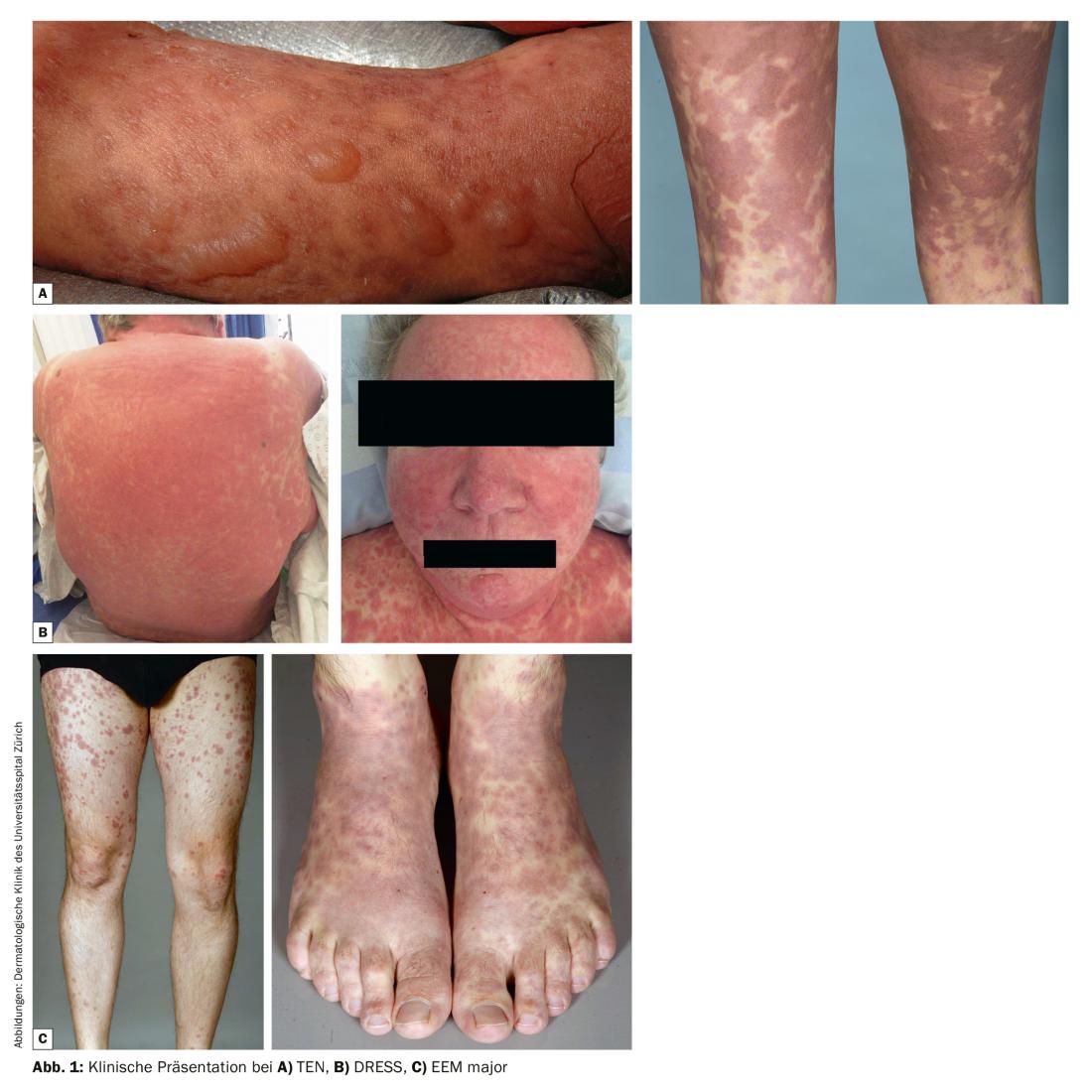
Sulla pelle si forma un esantema maculare, eritematoso e livido, insieme a vesciche rigonfie o a un distacco della pelle, che può progredire molto rapidamente (in poche ore). (Fig.1A). Le vesciche di solito colpiscono anche le membrane mucose (congiuntive, enorali, genitali), che si manifestano sotto forma di disfagia, bruciore agli occhi e bruciore genitale. Un bruciore/dolore diffuso sulla pelle è spesso descritto dai pazienti SJS/TEN anche prima della formazione delle vesciche. Nella maggior parte dei casi, i pazienti sono in condizioni generali ridotte. Le complicanze acute più temute sono la sepsi causata dalla superinfezione e la destabilizzazione emodinamica. In un massimo del 30% dei pazienti, il decorso della malattia è letale. La diagnosi si basa sulla clinica, sull’anamnesi e sull’istologia.
A causa della rarità della SJS/TEN, è molto difficile condurre studi di ricerca traslazionale e studi clinici con una potenza sufficiente. Tuttavia, sono indispensabili a causa della potenziale letalità delle reazioni e delle molte domande aperte in questo campo. Il team del Dipartimento di Dermatologia dell’Ospedale Universitario di Zurigo, insieme ai colleghi di Francia, Stati Uniti e Giappone, ha quindi istituito un registro internazionale per la documentazione accurata e standardizzata e la raccolta di tessuti dei casi di SJS/TEN in tutto il mondo (www.irten.org). Il nostro obiettivo è quello di contribuire a una migliore comprensione dei meccanismi patologici e del potenziale trattamento della SJS/TEN e dei suoi effetti tardivi.
Eritema essudativo maggiore (EEM maggiore)
Sebbene la demarcazione dall’SJS/TEN sia ancora contestata, l’EEM è considerata un’entità separata. L’EEM è meno pericoloso rispetto alla SJS/TEN, ma può comunque essere molto pronunciato sulla pelle. Viene discussa una reazione sottostante di tipo IV (cellule T). L’EEM è spesso accompagnato da un’infezione, in particolare dall’herpes simplex. Le caratteristiche cliniche sono lesioni simili a quelle di un gatto (Fig. 1C) con una struttura zonale, cioè un centro livido, una zona centrale rientrante e un bordo eritematoso (Fig. 1C) . La diagnosi di EEM si basa sulla clinica, sull’anamnesi e, se necessario, sull’istologia e, soprattutto, sugli strisci virali.
La variante minore dell’EEM (senza coinvolgimento della mucosa) deve essere distinta dall’EEM maggiore, che spesso si verifica nel contesto di un’infezione da herpes o di altre condizioni parainfettive e solo raramente è causata dai farmaci.
Reazione da farmaco con eosinofilia e sintomi sistemici – DRESS
Un’entità relativamente nuova tra le allergie gravi ai farmaci è la cosiddetta DRESS, originariamente chiamata anche sindrome di ipersensibilità alla carbamazepina-fenitoina (Fig. 1B). La DRESS è una reazione di tipo IV causata principalmente dalle cellule T-helper, che di solito è accompagnata da un ulteriore “segnale di pericolo”, di solito sotto forma di riattivazione di virus (soprattutto HHV6). In termini di decorso temporale, la DRESS è caratterizzata dal fatto che di solito si sviluppa da settimane a mesi dopo l’inizio della terapia. La DRESS è stata descritta più frequentemente con gli anticonvulsivanti (soprattutto carbamazepina e fenitoina), ma anche con dapsone (sulfonamidi), barbiturici e vemurafenib/cobimetinib. Le manifestazioni cliniche della DRESS sono molto eterogenee e vanno dall’esantema maculare, alle pustole, all’eritroderma fino alle vesciche (la cosiddetta DRESS simile alla TEN). Diagnosticamente rilevante è l’associazione con gonfiore del viso, gonfiore dei linfonodi e febbre. La DRESS è pericolosa a causa del coinvolgimento degli organi, che può portare all’insufficienza degli organi e alla morte: L’epatite è la più comune, ma possono verificarsi anche miocardite, nefropatia, coinvolgimento del SNC e dell’apparato gastrointestinale.
La diagnosi di DRESS si basa su una combinazione di criteri clinici (esantema, gonfiore del viso, gonfiore dei linfonodi, febbre) e sui risultati di laboratorio di eosinofilia (>12%), linfociti atipici e parametri di laboratorio che suggeriscono un coinvolgimento degli organi, in particolare un aumento di AST/ALT e un aumento della creatinina (e un eGFR ridotto).
I segnali di allarme più importanti nella clinica
Il riconoscimento dei segnali di allarme nelle allergie ai farmaci è molto importante dal punto di vista clinico, in quanto il riconoscimento precoce e il conseguente trattamento adeguato sono di grande importanza prognostica, cioè possono prevenire danni agli organi e un decorso potenzialmente letale. La distinzione tra reazioni allergiche innocue e gravi ai farmaci può essere difficile anche per un occhio esperto. Ciò rende ancora più importante affrontare alcuni indizi clinici e anamnestici in questi pazienti (Tab. 1, Tab. 2).

La questione delle vesciche e del coinvolgimento della mucosa dovrebbe essere una parte centrale dell’anamnesi. Anche il bruciore della pelle, degli occhi, della mucosa orale e genitale e la disfagia devono essere richiesti esplicitamente. Questi sintomi forniscono indizi importanti sul coinvolgimento della mucosa. Soprattutto il bruciore o il dolore della pelle è tipico della SJS/TEN, ma chiaramente meno osservato con il “banale” eczema da farmaci. Anche la questione dell’insorgenza e della diffusione delle alterazioni cutanee è un indizio importante, poiché la progressione può essere molto rapida, soprattutto nella SJS/TEN. Chiedere i tempi del precedente utilizzo di farmaci è importante per identificare i potenziali fattori scatenanti e i “farmaci a rischio” (1. Cosa esattamente, 2. Da quando o fino a quando) e per restringere le reazioni. È anche importante chiedere informazioni sull’esposizione precedente e sui sintomi di allora, poiché le reazioni possono essere più gravi e rapide con una nuova esposizione.

In base ai punti descritti sopra, occorre determinare clinicamente i segni vitali, esaminare l’intera pelle e le membrane mucose e palpare i linfonodi. Nello stato dermatologico, deve essere verificato anche il cosiddetto segno di Nikolski: Questo viene verificato applicando una pressione laterale con il dito sulla pelle non colpita (senza vesciche) per vedere se la pelle è staccata (segno di Nikolski). I) e se una vescica esistente può essere spostata applicando una pressione (Nikolski II). Anche uno stato interno incl. È necessario determinare i segni vitali. Occorre prestare particolare attenzione all’interessamento della mucosa, alle vesciche (e al segno di Nikolski positivo), al gonfiore dei linfonodi e del viso, nonché alla febbre e ai segni vitali anomali, come già detto.
La chimica di laboratorio deve includere un emocromo. differenziazione manuale: Questo è importante perché un’eosinofilia pronunciata è una “bandiera rossa” e indica una reazione grave e, a seconda della sua gravità, comporta il rischio di gravi danni agli organi, come la miocardite eosinofila potenzialmente letale. I linfociti atipici sono un altro segnale per la diagnosi di DRESS. Si deve anche determinare la CRP. Per quanto riguarda il potenziale danno d’organo (soprattutto nel DRESS), i valori epatici (AST, ALT, bilirubina) e renali (creatinina, eGFR) devono essere determinati come primo passo.
Sospetto di una grave allergia ai farmaci: cosa fare?
Se si sospetta una grave allergia ai farmaci, è necessario contattare immediatamente il servizio di dermatologia di un centro ospedaliero per coordinare l’ulteriore corso d’azione: Dal punto di vista terapeutico, è molto importante interrompere/sostituire immediatamente i probabili fattori scatenanti (e le sostanze a reazione incrociata), tenendo conto o coprendo l’indicazione primaria, ovviamente. Ulteriori diagnosi (biopsia, emocolture, striscio, ecc.), la terapia e il trasferimento del paziente devono essere avviati immediatamente, come concordato, poiché un ritardo può avere conseguenze prognostiche.
Anche in assenza di segnali di allarme, il potenziale fattore scatenante deve essere interrotto/sostituito (a meno che non vi sia un’indicazione vitale) e si deve consultare direttamente un dermatologo.
Allergie gravi ai farmaci: Trattamento acuto e di follow-up
Il trattamento acuto dei pazienti con TEN e, a seconda della gravità, con DRESS viene effettuato nel reparto di terapia intensiva (ustioni) da un team interdisciplinare. Nella SJS/TEN, viene somministrata la “migliore terapia di supporto” per il trattamento della ferita, la prevenzione della superinfezione e la stabilizzazione emodinamica, oltre al trattamento adiuvante (ad esempio con immunoglobuline per via endovenosa, inibitori del TNF-alfa o ciclosporina). Nella DRESS, glucocorticosteroidi ad alto dosaggio (oltre al trattamento sintomatico). L’EEM major viene trattato anche con glucocorticosteroidi sistemici.
Il work-up allergologico in tutti i pazienti con St. n. Le allergie gravi ai farmaci vengono idealmente eseguite non prima di 4-6 settimane e fino a 6 mesi dopo la risoluzione e comprendono test sierologici (sierologie, test di trasformazione dei linfociti, test di attivazione dei basofili) e/o test cutanei (prick, test intracutanei ed epicutanei, a volte con lettura tardiva dopo 24-48 ore) a seconda del tipo di reazione.
Anche il follow-up del paziente dovrebbe essere una priorità elevata e coinvolgere team di diverse discipline. Nei pazienti DRESS, il trattamento deve essere interrotto gradualmente per un lungo periodo di tempo e con controlli adeguati, altrimenti la malattia si riacutizzerà. In particolare, i pazienti colpiti da SJS o TEN soffrono non solo del decorso estremamente grave e potenzialmente letale della malattia, ma anche degli effetti tardivi, talvolta gravi e spesso molto limitanti. Oltre all’iper- e all’ipopigmentazione, alla cicatrizzazione delle sclere o nell’area genitale, spesso sono presenti anche sequele psichiatriche, soprattutto sotto forma di malattia da stress post-traumatico (PTSD).
Messaggi da portare a casa
- Le allergie gravi ai farmaci includono: Anafilassi (reazione di tipo 1), SJS / TEN, DRESS, EEM maggiore
- Le allergie gravi ai farmaci possono essere potenzialmente pericolose per la vita, quindi la diagnosi e il trattamento precoce sono molto importanti.
- I segnali clinici di allarme più importanti sono vesciche, coinvolgimento della mucosa, espressione estesa, gonfiore del viso e dei linfonodi, riduzione dell’AZ e segni vitali anomali.
- Un laboratorio iniziale dovrebbe includere un emocromo con differenziazione microscopica, enzimi epatici e renali e CRP.
- A Vd.a. allergia grave ai farmaci: contatti immediatamente la dermatologia di un centro ospedaliero, in caso di TEN contatti un centro con un’unità di terapia intensiva per le ustioni.
Ulteriori letture:
- Mockenhaupt M: 2014. Sindrome di Stevens-Johnson e necrolisi epidermica tossica: modelli clinici, considerazioni diagnostiche, eziologia e gestione terapeutica. Semin Cutan Med Surg 33: 10-16.
- Deuel J, Schaer D, Schmid-Grendelmeier P, Vallelian F: [ECM. Grave reazione cutanea ai farmaci]. Practice 2014; 15; 103(21): 1231-1243.
- Leaute-Labreze C, Lamireau T, Chawki D, et al: 2000. Diagnosi, classificazione e gestione dell’eritema multiforme e della sindrome di Stevens-Johnson. Arch Dis Child 83: 347-352.
- Illing PT, Vivian JP, Dudek NL, et al.: 2012. Auto-reattività immunitaria innescata dal repertorio HLA-peptidico modificato dai farmaci. Natura 486: 554-558.
- Nassif A, Bensussan A, Boumsell L, et al.: 2004. Necrolisi epidermica tossica: le cellule effettrici sono cellule T citotossiche specifiche per il farmaco. J Allergy Clin Immunol 114: 1209-1215.
- Viard I, Wehrli P, Bullani R, et al.: 1998. Inibizione della necrolisi epidermica tossica mediante blocco di CD95 con immunoglobulina umana per via endovenosa. Scienza 282: 490-493.
- Kardaun SH, Jonkman MF: 2007. Terapia a impulsi con desametasone per la sindrome di Stevens-Johnson/necrolisi epidermica tossica. Acta Derm Venereol 87: 144-148.
- Brockow K1, Pfützner W2: Ipersensibilità cutanea ai farmaci: sviluppi e controversie. Curr Opin Allergy Clin Immunol. 2019 May 22. doi: 10.1097/ACI.0000000000000548. [Epub ahead of print]
- Pichler WJ. Patomeccanismo immunitario e classificazione dell’ipersensibilità ai farmaci. Allergia. 2019 Mar 6. doi: 10.1111/all.13765
- Phillips EJ, Bigliardi P, Bircher AJ, et al: Controversie nell’allergia ai farmaci: test per le reazioni ritardate. J Allergy Clin Immunol. 2019 Jan;143(1): 66-73.
- www.ck-care.ch/documents/10181/14458/Anaphylaxis_HandelnimNotfall_20180908.pdf/58b48ad9-7c7e-4171-b090-48fa41ceb115 und www.ck-care.ch/documents/10181/14458/Anaphylaxie_NFP_KinderJugendliche_20190117_1.pdf/02705bda-e424-4241-9e14-d0a648450c09).
PRATICA DERMATOLOGICA 2019; 29(4): 8-12