Mentre le fasi iniziali sono spesso asintomatiche, nel corso della cirrosi epatica scompensata possono verificarsi diverse complicazioni. L’encefalopatia epatica è una di queste.
La determinazione dei valori epatici dovrebbe essere integrata nei check-up medici per i gruppi a rischio, secondo il Prof. Dr. Peter Galle, Medicina Universitaria di Mainz. “I risultati evidenti devono essere ulteriormente chiariti con un esame ecografico”, dice l’esperto [1]. Lo screening per l’elevazione dell’alanina aminotransferasi (ALT) in combinazione con uno strumento di rischio di fibrosi non invasivo potrebbe essere adatto per aumentare il tasso di diagnosi precoce delle malattie epatiche curabili, afferma il Prof. Galle, membro della direzione del progetto dello studio SEAL. (Box).

La cirrosi epatica scompensata comporta rischi di complicanze
La cirrosi epatica si riferisce a un grave danno parenchimale del fegato, che può essere indotto da vari fattori (ad esempio, necrosi, infiammazione, fibrogenesi) [3]. Le caratteristiche istologiche sono la perdita di parenchima, la nodularità e il disturbo dell’architettura vascolare [3]. È la fase finale di un processo epatico cronico che progredisce per anni o decenni. Le malattie di base più comuni includono la malattia del fegato grasso alcolica e non alcolica (AFLD/NAFLD) e l’epatite virale (epatite B e C). La cirrosi epatica è comune anche in presenza di alcune malattie da accumulo (emocromatosi, deficit di α1-antitripsina, malattia di Wilson) e di malattie autoimmuni. L’incidenza annuale dei decessi legati alla cirrosi nel mondo è di >1 milione [4]. C’è una tendenza all’aumento della prevalenza, che è associata all’aumento della NAFLD [5]. In passato la NAFLD era considerata lo stadio finale della malattia epatica cronica, ma oggi si ritiene che in alcuni casi sia possibile la reversibilità [6,7]. Le manifestazioni cliniche spesso si verificano solo nella fase di scompenso; la fase compensata è spesso asintomatica. Poiché la cirrosi epatica è una malattia multisistemica, la morbilità e la mortalità sono associate alle complicanze dovute all’ipertensione portale (ad esempio, varici, ascite, splenomegalia, encefalopatia epatica, disfunzione immunitaria). Le infezioni e le emorragie gastrointestinali sono le cause più frequenti di ospedalizzazione, scompenso, insufficienza epatica e insufficienza di altri organi (insufficienza epatica “acuta-cronica”, ACLF) [8]. Questo è associato a un’elevata mortalità. Un’altra complicanza con un alto tasso di mortalità è il carcinoma epatocellulare (HCC). È quindi importante diagnosticare precocemente la malattia epatica e trattarla nel miglior modo possibile, riconoscere la cirrosi e le eventuali complicazioni e trattarle in modo sintomatico.
Encefalopatia epatica: indicatore di progressione della cirrosi epatica
Una grande percentuale di persone affette da malattia epatica cronica sviluppa un’encefalopatia epatica minima. Questo può evolvere in encefalopatia epatica manifesta, una condizione che è anche associata a un alto tasso di mortalità. Un’analisi di Cordoba et al. [9], utilizzando i dati di 1348 pazienti con cirrosi ricoverati in ospedale a causa di uno scompenso, è giunta alle seguenti conclusioni:

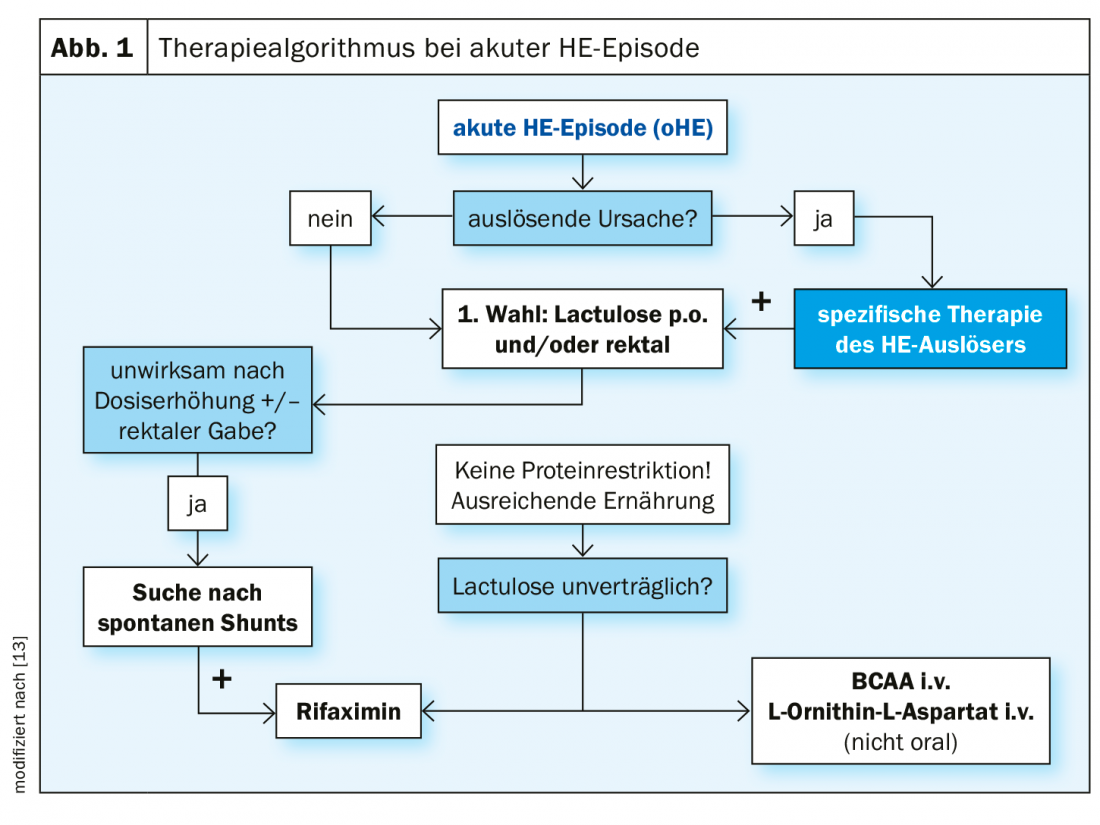
Una storia di encefalopatia epatica è un fattore di rischio per la recidiva di questa complicanza. La prognosi dell’encefalopatia epatica con ACLF è molto scarsa rispetto all’encefalopatia epatica senza ACLF. L’encefalopatia epatica senza ACLF è comune nei pazienti cirrotici anziani, negli alcolisti astinenti, in assenza di insufficienza epatica grave, tra gli altri. L’encefalopatia epatica con ACLF è comune nei pazienti cirrotici più giovani, negli alcolisti che consumano attivamente, nell’insufficienza epatica grave. I fattori di rischio indipendenti per la mortalità erano età, bilirubina, INR, creatinina, sodio e gravità dell’encefalopatia epatica. L’encefalopatia epatica minima è un indicatore precoce di ulteriore progressione della cirrosi epatica, ha spiegato il PD Tobias Müller, MD, Charité Universitätsmedizin Berlin [10,11]. Dal punto di vista patogenetico, l’aumento dell’ingestione di ammoniaca porta alla disfunzione e al gonfiore degli astrociti cerebrali attraverso la degradazione delle proteine endogene e/o intestinali. L’encefalopatia epatica peggiora la prognosi delle persone colpite. I “Criteri di West Haven” possono essere utilizzati per classificare questa complicanza neuropsichiatrica (Tab. 1) [10]. L’assistenza medica intensiva è indicata per i livelli di gravità 3 e 4. Il trattamento di un episodio acuto di encefalopatia epatica è principalmente con lattulosio, così come la profilassi secondaria (Fig. 1) . In caso di intolleranza o inefficacia dei disaccaridi non assorbibili, si può passare alla rifaximina da sola o in combinazione con il lattulosio.
Letteratura:
- Galle PR: Gestione delle malattie del fegato – Stato dell’arte. Presentazione diapositiva Univ.-Prof. Dr. Peter R. Galle, Universitätsmedizin Mainz (D), Industriesymposium, DGIM 6 maggio 2019.
- Nagel M, et al.: Programma di screening epatico SEAL: screening della popolazione generale per la diagnosi precoce strutturata della fibrosi epatica e della cirrosi. Z Gastroenterol 2019; 57(09): e246.
- Tsochatzis EA, Bosch J, Burroughs AK: Cirrosi epatica. Lancet Lond Engl 2014; 383: 1749-1761.
- Mokdad AA, et al: Mortalità per cirrosi epatica in 187 Paesi tra il 1980 e il 2010: un’analisi sistematica. BMC Med 2014; 12: 145.
- Goosens M: La malattia del fegato grasso non alcolica: basta banalizzarla! Swiss Med Forum 2018; 18(1-2): 10-12.
- Marcellino P, et al: Regressione della cirrosi durante il trattamento con tenofovir disoproxil fumarato per l’epatite cronica B: uno studio di follow-up in aperto di 5 anni. Lancet Lond Engl 2013; 381: 468-475.
- Lee YA, Wallace MC, Friedman SL: Patobiologia della fibrosi epatica: una storia di successo traslazionale. Gut 2015; 64: 830-841.
- Gustot T, Moreau R: Insufficienza epatica acuta su base cronica rispetto al tradizionale scompenso acuto della cirrosi. J Hepatol 2018. doi:10.1016/j.jhep.2018.08.024.
- Cordoba J, et al: Caratteristiche, fattori di rischio e mortalità dei pazienti cirrotici ricoverati per encefalopatia epatica con e senza insufficienza epatica acuta-cronica (ACLF). J Hepatol 2014; 60(2): 275-281.
- Müller T: Gestione delle malattie del fegato – Stato dell’arte. Presentazione PD Dr. med. Tobias Müller, Charité Universitätsmedizin Berlin (D). Simposio dell’industria, DGIM 6 maggio 2019.
- Ampuero J: L’encefalopatia epatica minima identifica i pazienti a rischio di progressione più rapida della cirrosi. Journal of Gastroenterology and Hepatology 2018; 33(3): 718-725.
- Conn H.O. Encefalopatia epatica. In: Schiff L, Schiff ER, Eds. Malattie del fegato. 7a ed. Filadelfia: Lippicott 1993, pagg. 1036-1060.
- Gerbes AL, et al.: Aggiornamento della linea guida S2k della Società Tedesca di Gastroenterologia, Malattie Digestive e Metaboliche (DGVS) “Complicazioni della cirrosi epatica”. AWMF N.: 021-017 Versione novembre 2018, www.awmf.org
PRATICA GP 2019; 14(12): 30-31