Le raccomandazioni dell’Iniziativa Globale per la Malattia Polmonare Cronica Ostruttiva (GOLD) sulla farmacoterapia iniziale per i pazienti affetti da BPCO rimangono invariate nel suo aggiornamento del 2021. Tuttavia, questo potrebbe presto cambiare. Gli studi attuali suggeriscono che la combinazione di beta2-simpaticomimetico a lunga durata d’azione (LABA) e corticosteroide inalatorio (ICS) viene sempre più messa da parte.
Nel regime di trattamento stabilito, i pazienti classificati come gruppo A devono ricevere un antagonista muscarinico a lunga durata d’azione (LAMA) o un LABA. Nel gruppo B, un LAMA o un LABA o la combinazione LABA/LAMA. “Questo significa un po’: fai quello che vuoi, niente fa male”, ha criticato il Prof. Dr. Felix Herth del Dipartimento di Pneumologia e Medicina Respiratoria, Clinica Thorax di Heidelberg (D) [1]. Nello studio EMAX [2], è stato esaminato l’effetto delle diverse sostanze per il gruppo di pazienti B. Il Prof. Herth ha esemplificato i risultati per l’endpoint punteggio di dispnea: il miglior impatto sulla dispnea è stato ottenuto con la doppia broncodilatazione (Fig. 1), ma anche tutti gli altri endpoint hanno ottenuto risultati migliori. “Spero quindi che nel 2022, quando lo studio troverà influenza nel rapporto GOLD, si raccomanderà di fare la terapia LAMA/LABA, poiché i dati erano significativamente migliori rispetto a qualsiasi monoterapia”, dice l’esperto.
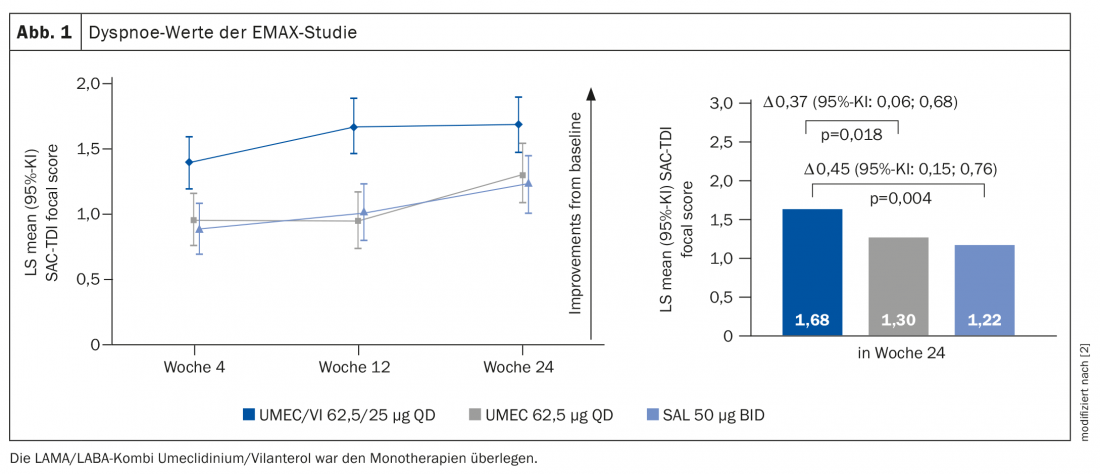
Secondo lui, lo studio è stato anche in grado di risolvere la questione della dipendenza dal carico dei sintomi. In passato, spesso si riteneva che un paziente potesse trarre beneficio dalla LAMA/LABA solo se presentava anche molti sintomi, ossia una CAT molto alta. D’altra parte, non ci si aspetta alcun beneficio con un CAT basso, intorno a 10-15. Questa voce potrebbe ora essere messa a tacere: “A prescindere dal grado di gravità, la combinazione batte sempre le rispettive monosostanze”.
Triplo significativamente migliore
Nel frattempo, ci sono anche dati reali che hanno confrontato LAMA/LABA vs LABA/ICS. Questo dimostra chiaramente che, in condizioni quotidiane, LAMA/LABA si comporta meglio di LABA/ICS. “Ora rispondo alla domanda se sia necessaria una combinazione LABA/ICS in un paziente con BPCO con no”, ha quindi spiegato il Prof. Herth. “Perché se non si aggrava e non ha l’eosinofilia, allora eseguo la LAMA/LABA. Oppure si aggrava e ha un’eosinofilia, allora faccio il triplo”. Nel frattempo, l’esperto ritiene che l’importanza di una combinazione LABA/ICS nella BPCO sia piuttosto bassa: “La nicchia per questa combinazione si sta restringendo sempre di più.
Ulteriori informazioni in merito sono fornite anche dallo studio ETHOS [3], in cui – corrispondente al gruppo D di pationten – è stata analizzata la tripla terapia rispetto alle combinazioni. Gli autori dello studio hanno randomizzato i pazienti in una tripla terapia con due dosi diverse o in un gruppo LAMA/LABA o LABA/ICS. Le terapie triple si sono rivelate significativamente migliori in termini di frequenza delle esacerbazioni. “La tripla presenta vantaggi molto chiari rispetto alle due combinazioni se il paziente è esacerbato e presenta eosinofilia”, ha dichiarato il Prof. Herth. Questi dati sono anche in linea con lo studio IMPACT dello scorso anno. Quindi, gli effetti sono ovviamente indipendenti dalla sostanza [4]. Non c’era alcuna differenza tra le due dosi di ICS. Ci sono sempre segnali di polmonite, soprattutto con dosi più elevate di ICS, ma questi sono significativamente ridotti rispetto agli studi precedenti, dice lo pneumologo.
Probabile riduzione della mortalità
Sia ETHOS che IMPACT sono stati analizzati anche per il segnale di mortalità ed entrambi hanno mostrato una riduzione della mortalità nel braccio triplo. La questione se la triplice terapia nella giusta indicazione riduca il rischio di mortalità in un paziente con BPCO non è dimostrata in modo definitivo sulla base di questo. Il Prof. Herth ha ammesso che i pazienti degli studi sono stati randomizzati in modo diverso in alcuni casi (ad esempio, in alcuni casi il cortisone è stato interrotto nella fase di randomizzazione, il che può ovviamente avere effetti, e c’erano anche collettivi diversi per quanto riguarda l’anamnesi dell’asma) e i risultati sono quindi certamente aperti alla discussione. Ciò che si può affermare, tuttavia, è che “ci sono due grandi studi con un gran numero di pazienti che hanno mostrato un segnale di mortalità per la triplice, quindi penso che in un paziente con molte esacerbazioni e possibilmente con un’eosinofilia, ci si possa aspettare una riduzione della mortalità con la triplice terapia”.
Resta da chiedersi se ci sono anche pazienti che è meglio non trattare con un corticosteroide. E qual è il modo migliore per valutarli? Esiste un documento di consenso su questo tema dell’ERS [5]. Questo identifica due parametri che indicano che un paziente non beneficerà o dovrà essere trattato con ICS: la storia delle esacerbazioni e la conta dei granulociti eosinofili. L’eosinofilia è classificata più in alto nel documento. “Quindi, se un paziente in terapia tripla con ICS si presenta dopo un anno senza esacerbazioni, misurerei di nuovo gli eosinofili – se il loro numero si rivela elevato, non dovrei assolutamente smettere”, afferma il Prof. Herth. Tuttavia, se gli eosinofili sono bassi, la sospensione è sicuramente indicata, anche in considerazione degli effetti collaterali che gli ICS possono causare.
Messaggi da portare a casa
- In condizioni quotidiane, in una popolazione di pazienti non selezionati, il controllo dei sintomi è migliore con LAMA/LABA che con LABA/ICS.
- Nei pazienti sintomatici con una storia importante di esacerbazioni, la triplice è superiore alla LAMA/LABA nel prevenire le esacerbazioni.
- In alcuni pazienti (sintomatici, esacerbazioni in terapia), la riduzione della mortalità è probabile con la tripla terapia.
- Quando si interrompe l’ICS, considerare l’anamnesi di esacerbazione + granulociti eosinofili (+ indicazione iniziale).
Fonti:
- StreamedUp Best of Pneumo Update 2020, 14.01.2021; www.streamed-up.com/best-of-pneumo-update
- Maltais F et al: Efficacia di umeclidinio/vilanterolo rispetto alle monoterapie umeclidinio e salmeterolo nei pazienti sintomatici con BPCO che non ricevono corticosteroidi per via inalatoria: lo studio randomizzato EMAX. Respir Res 2019; 20: 238; doi: 10.1186/s12931-019-1193-9.
- Rabe KF et al: Tripla terapia inalatoria a due dosi di glucocorticoidi nella BPCO da moderata a molto grave. N Engl J Med 2020; 383: 35-48; doi: 10.1056/NEJMoa1916046.
- Lipson DA et al: Riduzione della mortalità per tutte le cause con Fluticasone Furoato/Umeclidinio/Vilanterolo nei pazienti con broncopneumopatia cronica ostruttiva. Am J Respir Crit Care Med 2020; 201: 1508-1516; doi: 10.1164/rccm.201911-2207OC.
- Chalmers JD et al: Ritiro dei corticosteroidi per via inalatoria nella BPCO: una linea guida della European Respiratory Society. Eur Respir J 2020; 55: 2000351; doi: 10.1183/13993003.00351-2020.
InFo PNEUMOLOGIA & ALLERGOLOGIA 2021; 3(2): 18-20