In un seminario al Congresso KHM di quest’anno, la PD Dr med Silvia Ulrich Somaini, dell’Ospedale Universitario di Zurigo, ha fornito informazioni sugli aspetti più importanti dell’ipertensione polmonare e sul modo in cui i pazienti vengono meglio chiariti e trattati. La Dr. med. Adelheid Hettich, studio Kappel, Ebnat-Kappel, ha posto domande rilevanti per la pratica.
(ee) “Il circuito piccolo è quello grande”, ha detto Silvia Ulrich, “perché i polmoni contengono l’intera gittata cardiaca in ogni momento!”. I polmoni sono come una spugna che non oppone resistenza, quindi il sangue può fluire in abbondanza attraverso la circolazione polmonare. La pressione polmonare media deve essere inferiore a 25 mmHg, la pressione di cuneo (corrispondente alla pressione nell’atrio sinistro) inferiore a 15 mmHg, altrimenti l’ipertensione polmonare (PH) è presente come parte di un problema al cuore sinistro.
Dall’insufficienza cardiaca sinistra al tromboembolismo
I meccanismi fisiopatologici che portano alla PH sono molto diversi:
- Insufficienza cardiaca sinistra secondaria a disfunzione sistolica o diastolica o a malattia valvolare. Nella disfunzione diastolica, il cuore non si riempie correttamente e il sangue risale nei polmoni, soprattutto durante l’esercizio fisico.
- Malattie polmonari ipossiche, in particolare la BPCO: se c’è poco ossigeno in alcune parti dei polmoni, i vasi si contraggono per evitare uno shunt di sangue deossigenato nella circolazione sistemica in queste parti dei polmoni. Di conseguenza, la pressione nei vasi polmonari aumenta. A questi pazienti non servono i farmaci vasodilatatori.
- Ipertensione polmonare dovuta a tromboembolismo cronico (CTEPH): questa forma di ipertensione polmonare si verifica dopo che gli emboli polmonari sfregiano i polmoni. Solo il 60% dei pazienti colpiti ricorda di aver avuto un’embolia polmonare. Il trattamento di scelta in questo caso è l’endarterectomia chirurgica.
- Ipertensione arteriosa polmonare (PAH): il problema risiede nei vasi polmonari stessi.
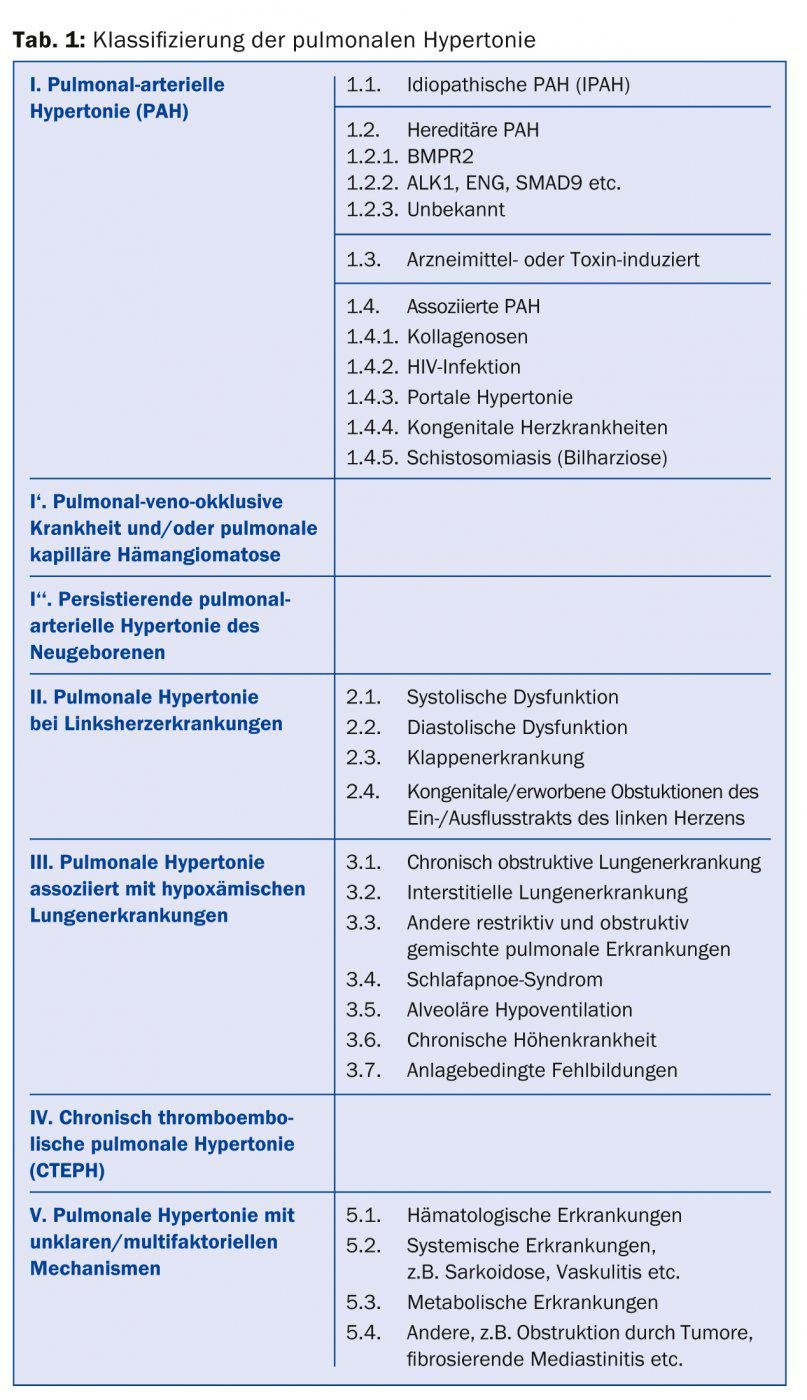
Di conseguenza, le diverse forme di PH sono classificate in cinque categorie (Tab. 1). La PH come risultato di una malattia epatica è più comune di quanto si possa pensare. Nel registro francese, la malattia epatica è ora la causa più comune di PH.
Il gold standard diagnostico: l’esame con catetere cardiaco destro
Il sintomo più comune della PH è la dispnea da sforzo. Inoltre, ci sono sintomi di insufficienza in avanti, come affaticamento, prestazioni ridotte e sincope, e segni di insufficienza inversa come edema o aumento di peso. Questi ultimi sintomi di solito compaiono solo nelle fasi avanzate, così come le alterazioni dell’ECG. “Soprattutto nelle donne giovani, spesso ci vogliono anni prima che venga fatta una diagnosi, perché i sintomi sono discreti e la persona colpita sembra sana”, ha detto Silvia Ulrich. “Spesso i pazienti adattano il loro stile di vita ai sintomi e smettono semplicemente di fare jogging, per esempio”.
Se si sospetta la PH, gli esami vengono eseguiti principalmente per la diagnosi differenziale del distress respiratorio, ad esempio i test di funzionalità polmonare (spirometria, volume polmonare, ecc.). Una ridotta capacità di diffusione può essere una prima indicazione di PH. L’ecocardiografia è importante per la diagnosi differenziale (malattia valvolare, vites), la stima iniziale delle pressioni e la valutazione della funzione ventricolare destra.
Il gold standard per la diagnosi di PH è la misurazione della pressione mediante un catetere cardiaco destro; l’accesso avviene solitamente attraverso la vena giugulare. La misurazione viene effettuata in regime ambulatoriale e dura circa due ore. L’esaminatore deve essere molto esperto, altrimenti i risultati non saranno affidabili. Tutti i pazienti con PH pre-capillare vengono anche testati per la vasoreattività. Un vasodilatatore a breve durata d’azione viene inalato (ossido nitrico, iloprost) o ingerito (sildenafil). I pazienti in cui questo causa una riduzione della pressione arteriosa polmonare media da ≥10 mmHg a ≤ 40 mmHg possono essere trattati principalmente con un calcio antagonista. Se si sospetta una CTEPH, è necessario eseguire uno scintigramma ventilazione-perfusione, perché gli emboli polmonari vecchi non possono essere visti bene alla TAC.
Terapia farmacologica per la PAH
Esistono farmaci specifici per il trattamento dei pazienti con PAH o CTEPH, ma per tutti gli altri pazienti con PH è possibile trattare solo la malattia di base. Fondamentalmente, si distingue tra terapia convenzionale (tab. 2) e terapia specifica, che comprende i seguenti principi attivi:
- Prostanoide
- Antagonisti del recettore dell’endotelina (ERA): Bosentan, ambrisentan, macitentan
- Inibitori della fosfodiesterasi-5 (PDE5I): sildenafil, tadalafil
- Stimolatore della guanilato ciclasi (sGCS): riociguat (approvato in Svizzera solo per la CTEPH).
Il trattamento con le terapie specifiche è molto costoso e complesso, quindi questi farmaci sono adatti solo per i pazienti che sono assistiti in un centro e, se possibile, sono inclusi in un registro (come il registro PH svizzero).

Finora, i prostanoidi possono essere somministrati solo per via parenterale: tramite un catetere endovenoso o pompe impiantate sottocute e collegate al sistema vascolare, per inalazione (laboriosa, in quanto l’inalazione è necessaria 6 – 8 volte al giorno per 5 minuti ciascuna) o per via sottocutanea con una pompa di insulina, che tuttavia può essere dolorosa. Le pompe impiantate sottocute vengono riempite una volta al mese. La pompa costa circa 20.000 franchi svizzeri e si stima che durerà più di dieci anni. La prescrizione di prostanoidi è quindi complessa e richiede esperienza. I possibili effetti collaterali includono dolore nel sito di iniezione sottocutanea, ipotensione, diarrea, nausea e vampate di calore.
Gli antagonisti del recettore dell’endotelina, vasodilatatori e antiproliferativi, vengono assunti per via orale. Il nuovo farmaco riociguat è attualmente approvato per il trattamento della CTEPH non operabile. I dati attuali del registro svizzero dell’ipertensione polmonare mostrano che circa il 50% dei circa 1000 pazienti registrati riceve attualmente terapie combinate. I farmaci specifici devono essere prescritti in un centro, e il medico di famiglia effettua controlli regolari di INR, elettroliti, valori epatici e molto altro.
Allenamento fisico
Nuovi studi dimostrano che l’allenamento fisico altamente specializzato e mirato è utile nei pazienti con PAH – le opinioni sono cambiate rispetto al passato, quando si consigliava ai pazienti di prendersela comoda. Tuttavia, è importante che l’allenamento sia fatto con attenzione e sotto la guida di un esperto (fisioterapia specializzata) e che sia iniziato in un centro specializzato. L’allenamento viene eseguito a bassi watt e viene caricato solo un gruppo muscolare alla volta. I pazienti devono mantenersi in forma, ma senza sforzarsi troppo.
Intervento chirurgico per CTEPH
Nella maggior parte dei pazienti con CTEPH, è possibile intervenire chirurgicamente per rimuovere i tromboemboli cicatrizzati (endarterectomia, non embolectomia). La procedura è rischiosa e complicata: I pazienti vengono raffreddati a 18-20°C di temperatura corporea, in modo da poter eseguire l’intervento chirurgico in caso di arresto circolatorio totale. Il tasso di mortalità è del 2-10%, a seconda della costellazione del rischio. Questa operazione è stata eseguita in Svizzera in stretta collaborazione interdisciplinare interna e in collaborazione con centri internazionali dal settembre 2013 a Zurigo; la richiesta è stimata in circa dieci operazioni all’anno in tutta la Svizzera.
Fonte: Seminario “Ipertensione polmonare”, 16° Conferenza di formazione continua del Collegio di Medicina di Famiglia (KHM), 26 giugno 2014, Lucerna.
PRATICA GP 2014; 9(8): 38-41