Le malattie allergiche sono tra le patologie più diffuse in tutto il mondo, anche se la rilevanza viene valutata in modo diverso e molti disturbi vengono sussunti sotto il termine “allergia”. Fondamentale per la diagnosi di allergia è l’identificazione della fonte allergenica e degli allergeni rilevanti. Una diagnosi corretta è la pietra miliare per un trattamento di successo. In questo articolo, gli autori esaminano esempi di selezionate allergie inalatorie e alimentari IgE-mediate (NMA).
I dati epidemiologici raccolti in Svizzera dal 1926 mostrano un aumento significativo dell’allergia ai pollini, da <1% di allora a >12% negli anni ’90 e da allora un livellamento intorno al 20%. In studi recenti condotti in Austria e Germania, più della metà della popolazione generale mostra una sensibilizzazione ad almeno un allergene inalante [1]. I costi socio-economici diretti e indiretti derivanti dalle allergie sono considerevoli. Secondo una stima del 2000, i costi in Svizzera ammontano a circa 1 miliardo di franchi svizzeri [2]. A quanto pare, non sono disponibili nuove informazioni. A seconda del tipo e della gravità dell’allergia, le persone colpite subiscono una forte limitazione della loro qualità di vita. Grazie ai prodotti OTC (“da banco”), la maggior parte dei pazienti si cura inizialmente da sola o si affida a trattamenti non convenzionali. Purtroppo, poche persone sanno che, oltre alla prevenzione, è utile anche una terapia personalizzata e sono possibili trattamenti specifici per gli allergeni.
Aspetti delle allergie da inalazione o aerobiologiche
Le aeroallergie, come l’allergia ai pollini, innescano cambiamenti infiammatori nei punti di contatto delle membrane mucose, come le vie respiratorie superiori e inferiori. In genere, la rinocongiuntivite è in primo piano nella mente della maggior parte delle persone che ne soffrono, di solito con un coinvolgimento bilaterale degli occhi e attacchi di starnuti. Ma anche il prurito faringeo, che si estende all’orecchio medio ed è percepito come molto sgradevole, fa parte dello spettro dei sintomi [3]. Più della metà dei soggetti allergici ai pollini sviluppa un’iperreattività bronchiale con sintomi asmatici dopo un’esposizione prolungata agli allergeni o addirittura dopo anni, che si manifesta durante lo sforzo fisico, la tensione o dopo le infezioni respiratorie. Con l’esposizione agli allergeni stagionali (pollini, muffe stagionali), la comparsa dei sintomi è praticamente sempre acuta – da un’ora all’altra. Le fonti allergeniche durante tutto l’anno, invece, come gli acari della polvere, alcuni animali o le infestazioni fungine interne, di solito si manifestano in modo subliminale, con un esordio graduale.
La maggior parte dei sintomi stagionali è causata dal polline delle piante impollinate dal vento. In Svizzera, i pollini di erba, betulla e frassino sono generalmente significativi, così come l’artemisia (ad esempio nel Vallese) o altri pollini a seconda della regione. I principali allergeni pollinici di nocciolo, ontano, faggio e quercia mostrano una grande omologia con il polline di betulla e sono cross-reattivi tra loro [4]. I sintomi perenni sono spesso scatenati dalla polvere di casa e da altri acari o animali domestici [5]. Senza dubbio, anche le allergie professionali devono essere considerate nella diagnosi differenziale.
Aspetti delle allergie alimentari
Le allergie alimentari rilevanti (NMA) sono registrate più frequentemente nei primi mesi e anni di vita e diminuiscono con l’età. Si ritiene che la NMA colpisca circa il 6% dei bambini e il 3-4% degli adulti [6], con diversi alimenti (NM) identificati come fattori scatenanti. Mentre nei bambini il latte vaccino, l’uovo di gallina, l’arachide, il pesce, la soia e il grano sono considerati i fattori scatenanti più comuni della NMA, negli adulti le reazioni incrociate dovute alle omologie di sequenza delle proteine strutturali tra gli allergeni inalanti e quelli alimentari svolgono un ruolo. In particolare, le noci, tutta la frutta, varie verdure e i crostacei sono cause comuni di NMA. Le persone colpite non devono necessariamente soffrire di pollinosi o di altre allergie da inalazione, ma si ‘limitano’ a mostrare una sensibilizzazione all’allergene del piombo in questione.
I sintomi della NMA possono manifestarsi in modo variabile (Tab. 1) . Si va dalle lievi reazioni locali da contatto all’anafilassi grave. Le NMA IgE-mediate di solito si manifestano rapidamente e già durante il pasto sotto forma di prurito enorale, gonfiore, “formazione di afte”, vesciche o morsi sulle labbra, sulla mucosa delle guance, sulla lingua o sulla gola. Questo fenomeno, che può essere identificato in circa la metà dei soggetti allergici ai pollini, è chiamato sindrome orale allergica [7]. I fattori scatenanti più comuni di questa NMA sono le mele e le nocciole (reazione incrociata con il polline di betulla). Poiché gli allergeni causali non sono stabili né al calore né alla digestione, i sintomi sono solitamente limitati alla zona della bocca e della gola. Ciò significa che questi alimenti possono essere praticamente sempre gustati riscaldati o cotti senza problemi.
Tuttavia, gli NMA possono anche scatenare reazioni sistemiche sulla pelle, sulle mucose, nel tratto gastrointestinale o respiratorio e nel sistema circolatorio (Tab. 1). Le arachidi, le noci, i semi e i noccioli contengono proteine di conservazione o di trasferimento dei lipidi,
che sono stabili al calore e alla digestione, il che può portare a reazioni generali sistemiche, anche gravi. Pertanto, Ara h2 è considerato un allergene marker per l’allergia alle arachidi, che può portare a reazioni sistemiche. Le proteine di trasferimento lipidico sono i principali allergeni e si trovano in vari frutti, come mela, pesca, albicocca, ciliegia e prugna; di solito, i malati non sono allergici al polline di betulla.
Anamnesi medica
L’anamnesi gioca un ruolo chiave nella chiarificazione delle allergie. I test cutanei e le determinazioni sierologiche sono altri capisaldi della diagnostica, ma i risultati possono essere interpretati correttamente solo sulla base dell’anamnesi. Mentre il riferimento locale gioca spesso un ruolo nel caso delle allergie da inalazione, l’intervallo temporale dopo il pasto e la comparsa dei sintomi è indicativo nel caso delle NMA. Può essere utile tenere un diario dei sintomi. Chi soffre di allergia al polline può, ad esempio, scaricare un’applicazione gratuita (“e-symptoms App”) sul proprio smartphone. I punti importanti di un’anamnesi allergologica sono riassunti nella tabella 2.
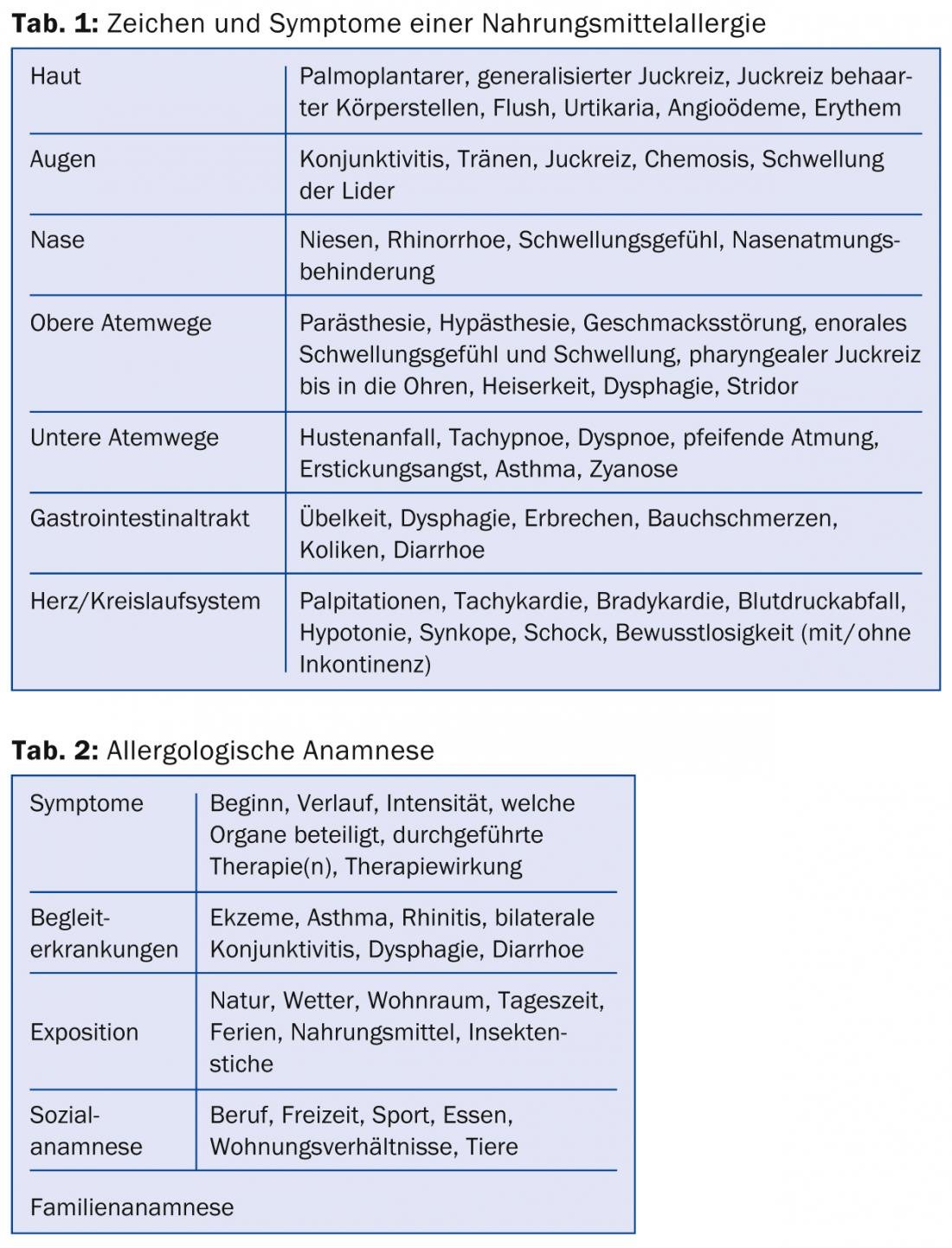
Test cutaneo
I test cutanei con diverse soluzioni allergeniche standardizzate (Fig. 1) possono essere utilizzati per chiarire la maggior parte delle allergie da inalazione e la NMA.
Il rilevamento della sensibilizzazione a un alimento è solitamente più accurato quando si utilizzano alimenti freschi e autoctoni e si esegue il test prick-to-prick. È importante che la reazione al siero e all’eritema con il NM sospetto sia confrontata e valutata con il controllo positivo (ad esempio, l’istamina) 15-20 minuti dopo l’applicazione [8].
I prick test sono di solito abbastanza sensibili. Tuttavia, la specificità è limitata, poiché non tutte le reazioni positive ai test cutanei sono clinicamente rilevanti. Pertanto, quando si effettua una valutazione, bisogna sempre fare riferimento ai sintomi clinici. È importante che gli antistaminici orali vengano sospesi cinque, preferibilmente sette giorni prima di un test, altrimenti l’interpretazione diventa difficile. Anche altri farmaci, come i bloccanti dei recettori H2, gli antidepressivi triciclici o gli antiemetici, possono interferire con i risultati del test.
Rilevazione sierologica delle IgE specifiche
Gli anticorpi IgE specifici (sIgE) contro molte fonti di allergeni, nonché contro gli allergeni maggiori e alcuni importanti allergeni minori, possono essere determinati con vari metodi analitici come l’ELISA. A differenza del test cutaneo, vengono rilevate sierologicamente solo le sIgE libere circolanti nel sangue. I test sierologici sono generalmente meno sensibili del test cutaneo [9]. Negli ultimi anni, la determinazione delle sIgE contro singoli componenti allergenici prodotti in modo ricombinante (diagnostica allergologica basata sui componenti) è diventata sempre più importante. È stato dimostrato che la diagnostica molecolare può essere utilizzata per fare affermazioni più precise sulla rilevanza di un allergene sia nel caso di allergie da inalazione che di NMA, o per valutare meglio il rischio di reazioni generali [10].
Diagnosi allergologica basata su componenti, con l’esempio dell’allergia al polline
Per le allergie al polline, le sIgE possono essere determinate per gli allergeni maggiori e minori. Mentre gli allergeni maggiori sono caratteristici di una fonte allergenica, alcuni allergeni minori o secondari hanno proprietà reattive incrociate e spesso sono anche clinicamente meno importanti [11]. Quando si stabilisce l’indicazione per un’immunoterapia specifica, bisogna prestare attenzione a questo fatto, in quanto gli estratti terapeutici sono standardizzati per gli allergeni principali. Particolarmente preoccupanti per la Svizzera sono gli allergeni principali del polline di betulla (Bet v 1), del polline di erba (Phl p 1, Phl p 5) e del polline di frassino (Ole e 1 [Olivenpollen-homologes Allergen]).
Diagnosi allergiche basate su componenti, con l’esempio di una NMA
Le NMA possono anche essere valutate meglio grazie alla diagnostica molecolare. Numerosi alimenti vegetali sono cross-reattivi con l’allergene principale del polline di betulla e possono evocare una sindrome allergica orale mangiando un alimento fresco o crudo (Tab. 3).
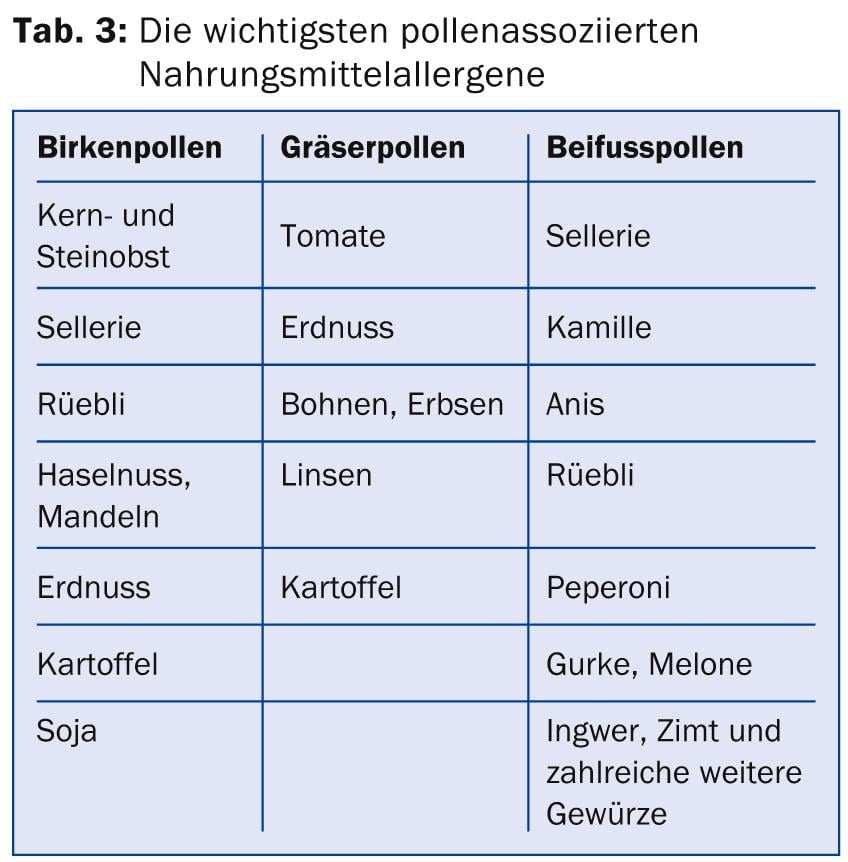
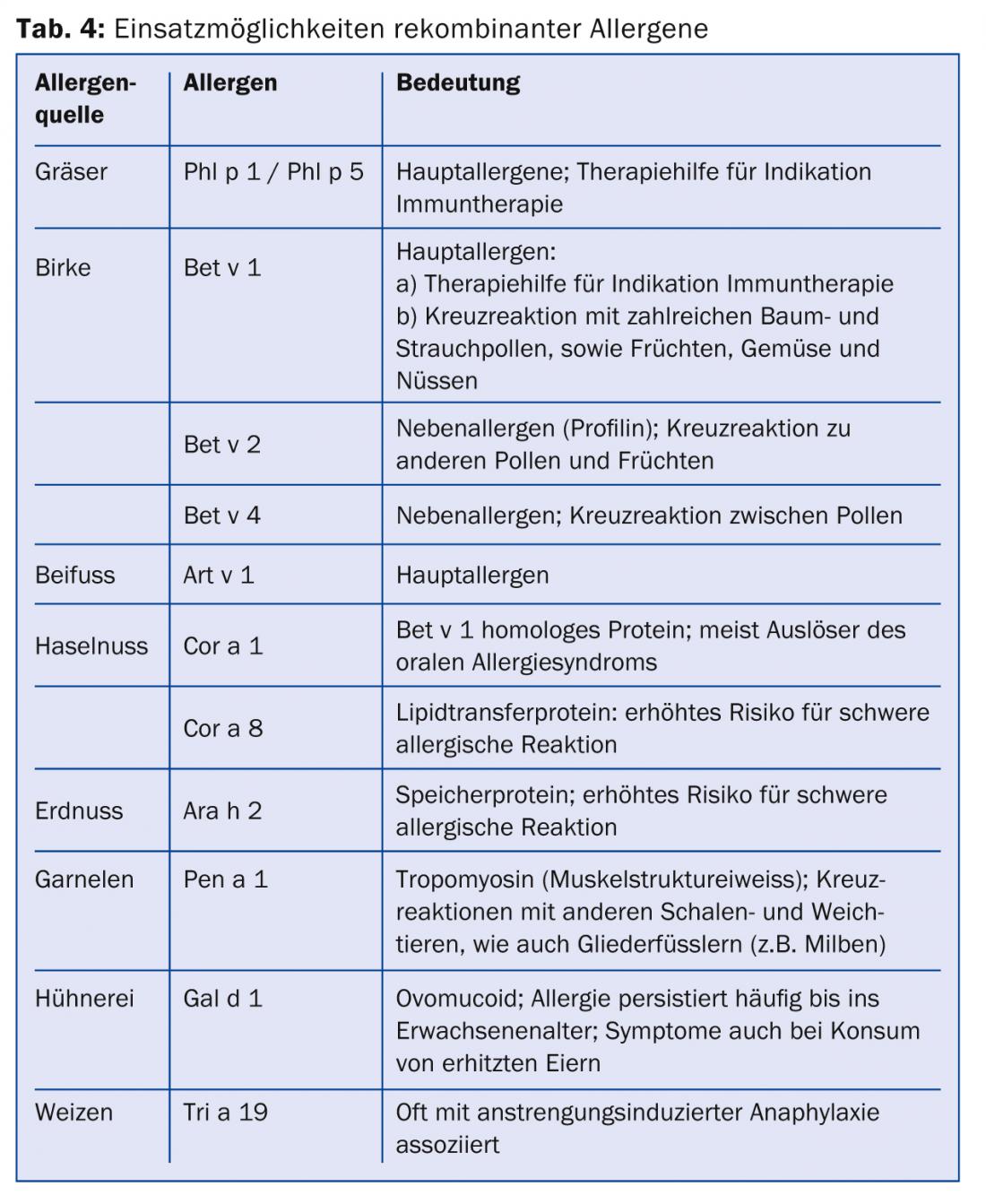
La sensibilizzazione a una proteina di conservazione (ad esempio Ara h 2 dall’arachide) o a una proteina di trasferimento lipidico (ad esempio Pru p 3 dalla pesca) tende a indicare un rischio maggiore di potenziali reazioni generali, anche se questo deve essere valutato nel contesto della clinica [12]. Nello stesso alimento si possono trovare diversi allergeni, ad esempio la mela o l’arachide, che possono dare origine a diversi sintomi allergici. Le arachidi, ad esempio, contengono proteine di conservazione (Ara h1-3) e Ara h8, che è omologa a Bet v1 e clinicamente scatena una sindrome allergica orale. La Tabella 4 elenca altri esempi di allergeni importanti.
CONCLUSIONE PER LA PRATICA
- La diagnostica delle allergie si basa sull’anamnesi e sui conseguenti ulteriori chiarimenti, come i test cutanei e gli esami del sangue.
- Il prick test è un test semplice ed economico con una buona sensibilità. La determinazione degli anticorpi IgE specifici contro gli allergeni deve essere effettuata principalmente in aggiunta al test cutaneo o se il test cutaneo non è possibile.
- Sia i test cutanei che la sierologia devono sempre essere interpretati in relazione all’anamnesi e alla clinica; la sensibilizzazione non deve sempre essere equiparata a un’allergia (clinicamente rilevante).
- La determinazione degli anticorpi IgE specifici contro gli allergeni ricombinanti consente di ottenere migliori affermazioni sul decorso e sulla gravità di un’allergia e quindi anche la determinazione di trattamenti come l’immunoterapia specifica.
Lukas Jörg, MD
Letteratura:
- Schmitz R, et al.: Modelli di sensibilizzazione agli allergeni inalanti e alimentari – risultati dell’indagine tedesca sulla salute e gli esami per bambini e adolescenti. Int Arch Allergy Immunol 2013; 162(3): 263-270.
- Müller U, et al: Buona pratica allergologica. Swiss Medical Journal 2000; 81: 41.
- Wallace DV, et al: La diagnosi e la gestione della rinite: un parametro pratico aggiornato. J Allergy Clin Immunol 2008; 122(2 Suppl): S1.
- Egger C, et al.: Il profilo allergenico del polline di faggio e quercia. Clin Exp Allergy 2008; 38: 1688-1696.
- Dürr C, Helbling A: Allergie agli animali e ai funghi. Rassegna terapeutica 2012; 69 (4): 253-259.
- Sicherer SH, Sampson HA: Allergia alimentare. J Allergy ClinImmunol 2006; 117: S470.
- Kleine-Tebbe J, Herold DA: Cluster di allergeni cross-reattivi nell’allergia alimentare associata al polline. Dermatologo 2003; 54(2): 130.
- Ruëff F, et al.: Test cutanei per la diagnostica delle reazioni allergiche di tipo immediato. Linea guida della Società tedesca di allergologia e immunologia clinica. Pneumologie 2011 Aug; 65(8): 484-495.
- Hamilton RG, Franklin Adkinson N: Saggi in vitro per la diagnosi dei disturbi IgE-mediati. J Allergy ClinImmunol 2004; 114: 213.
- Giorgio C, et al: Un documento di consenso WAO – ARIA – GA²LEN sulla diagnostica allergologica su base molecolare. World Allergy Organization Journal 2013; 6: 17 (3 ottobre 2013).
- Sastre J, et al: Come la diagnosi molecolare può cambiare la prescrizione dell’immunoterapia allergene-specifica in un’area pollinica complessa. Allergia 2012 maggio; 67(5): 709-711.
- Sastre J: Diagnosi molecolare nell’allergia. Clin Exp Allergy 2010 Oct; 40(10): 1442-1460.
PRATICA GP 2014; 9(2): 12-15











