La sindrome del tunnel carpale (CTS) è la neuropatia focale più comune, di solito senza una causa specifica. L’addormentamento notturno della mano, in particolare delle dita I-IV, unito al dolore e alla scomparsa della sintomatologia dopo aver scosso la mano, è praticamente patognomico per una sindrome del tunnel carpale. In prima istanza, le misure conservative, come l’uso di una stecca per il polso volare durante la notte, sono in primo piano. In caso di aumento dei sintomi della CTS, fallimento delle misure conservative o disturbi sensoriali persistenti e/o paresi del muscolo abduttore pollicis brevis, è indicata la decompressione chirurgica. La valutazione neuro(mio)grafica preoperatoria è di solito obbligatoria.
I pazienti con malattie del sistema nervoso periferico vengono spesso indirizzati per una valutazione neurologica. Nella mia pratica, si tratta prevalentemente di neuropatie focali, come le lesioni radicolari cervicali e lombari, la sindrome del tunnel carpale (CTS) e la neuropatia ulnare. Un po’ più rare sono le lesioni del nervo ascellare, del nervo radiale, del nervo peroneo comune e del nervo femorale cutaneo laterale (meralgia paraestetica), nonché la paresi facciale periferica. In questo articolo, vorrei limitarmi alla neuropatia focale più comune, la sindrome del tunnel carpale (CTS), e presentarle l’esame elettromiografico. Dopo tutto, questo è il “core business” di un neurologo.
Sintomi e cause della sindrome del tunnel carpale
La lesione non traumatica dei nervi periferici più comune è la sindrome del tunnel carpale. Si tratta di una compressione cronica del nervo mediano nel tunnel carpale, quando passa sotto il retinaculum flexorum (Fig. 1a e b).
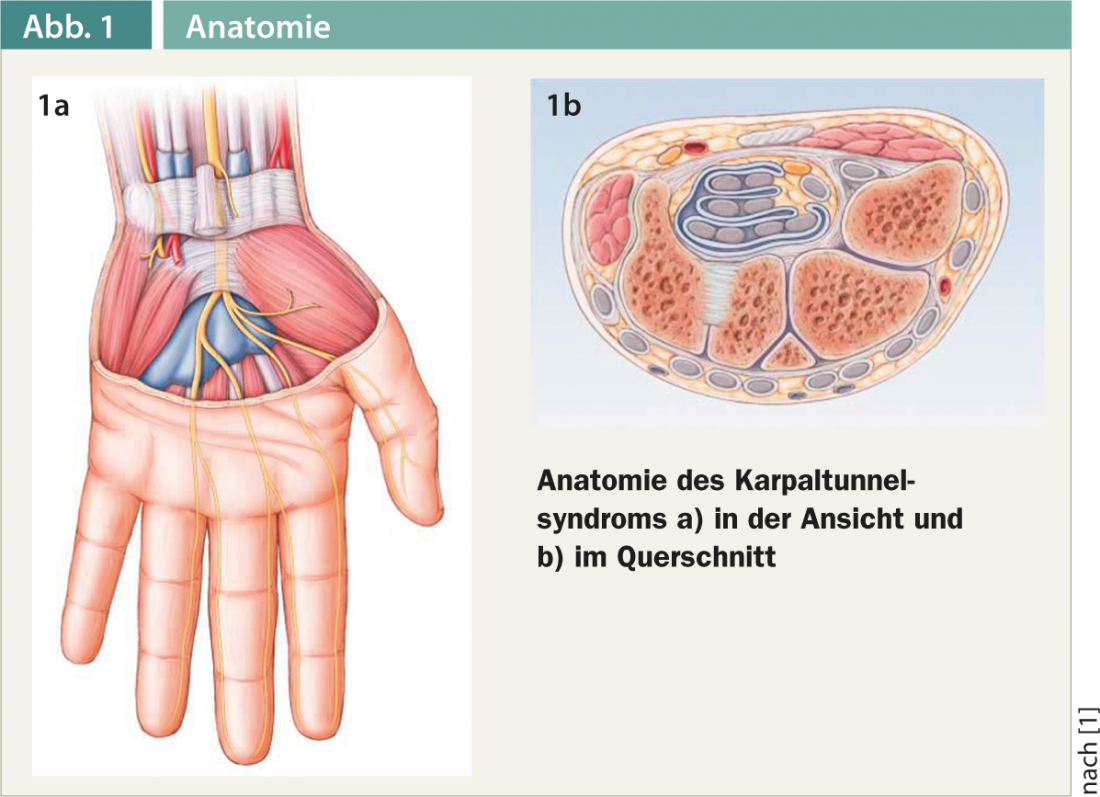
La sindrome del tunnel carpale è la sindrome da restringimento più comune e rappresenta circa il 45% di tutti i danni ai nervi non traumatici. L’incidenza è riportata in modo diverso nella letteratura. Il rischio di contrarre la malattia è dell’8-10%, con le donne che la contraggono circa due volte più spesso degli uomini. La STC si manifesta principalmente tra i 40 e i 50 anni.
Un sintomo tipico è la “brachialgia paraesthetica notturna”, che spesso si manifesta all’inizio su un lato. Le persone colpite si svegliano di notte con parestesie e una sensazione di gonfiore in tutta la mano. Spesso vengono segnalate dita rigide che si sentono gonfie e strette e un dolore che si estende alla spalla. Scuotere e massaggiare la mano inizialmente fa scomparire i sintomi. Durante il giorno, gli stessi sintomi si manifestano durante alcune attività come lavorare a maglia, guidare un’auto, una bicicletta o una moto. Una storia di disturbi classici della CTS sopra menzionati è praticamente patognomonica. In seguito, persistono le parestesie e i disturbi sensoriali, soprattutto nei polpastrelli del pollice, dell’indice e del medio, e si verificano la debolezza motoria della muscolatura del retropiede e l’atrofia del retropiede (Tab. 1).

Più difficili sono le situazioni (di solito assegnate dalla reumatologia) in cui c’è una cervicobrachialgia dovuta ad artrosi, poliartrite o reumatismo dei tessuti molli. L’anamnesi di solito mostra una sindrome dolorosa che coinvolge il collo, la spalla, il braccio e la mano su entrambi i lati.
Le parestesie di solito si estendono oltre la mano e sono riportate anche nelle braccia.
In letteratura esistono molte cause possibili. La CTS può essere il risultato di una frattura del radio distale, di una massa del tunnel carpale (gangli, lipomi), di una variante anatomica o può verificarsi nel contesto di poliartrite cronica, diabete mellito o ipotiroidismo (Tabella 2) . Nella maggior parte dei casi, tuttavia, non è possibile verificare una causa specifica.

I sintomi tipici della CTS sono noti alla maggior parte dei medici generici e vengono trattati in un primo momento in modo conservativo, indossando una stecca volare per il polso durante la notte o con infiltrazioni locali di steroidi, prima che il paziente venga indirizzato al neurologo per un esame EMG e un intervento chirurgico.
Esame neurologico e neuromiografico
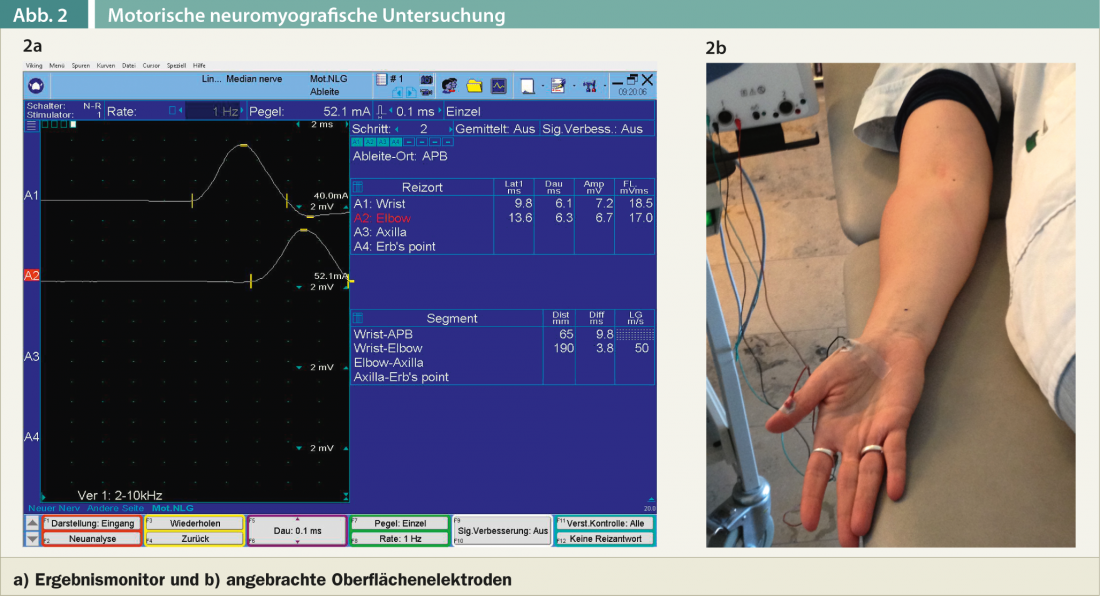
Se il paziente ha un’anamnesi di sintomi classici della sindrome del tunnel carpale e nessuna malattia concomitante come il diabete mellito o una condizione reumatologica, mi limito all’esame neurologico del rachide cervicale e degli arti superiori. L’esame clinico ed elettromiografico serve non solo per individuare la sindrome del tunnel carpale, ma anche per escludere altre cause, in particolare una lesione radicolare cervicale delle radici nervose C6 e C7. Dopo l’esame clinico, viene sempre eseguita una neurografia motoria e sensoriale del nervo mediano e di solito anche del nervo ulnare. Durante la neurografia motoria del nervo mediano, viene effettuata una derivazione sul muscolo abductor pollicis brevis. Il nervo mediano viene stimolato leggermente prossimale al tunnel carpale e nella regione dell’incavo del braccio. (Fig. 2a).
Vengono misurati l’ampiezza del potenziale cumulativo motorio, la latenza motoria distale (il tempo necessario per stimolare il nervo mediano leggermente prossimale al tunnel carpale fino alla comparsa del potenziale cumulativo motorio sul muscolo abductor pollicis brevis) e la velocità di conduzione motoria ( Fig. 2b).
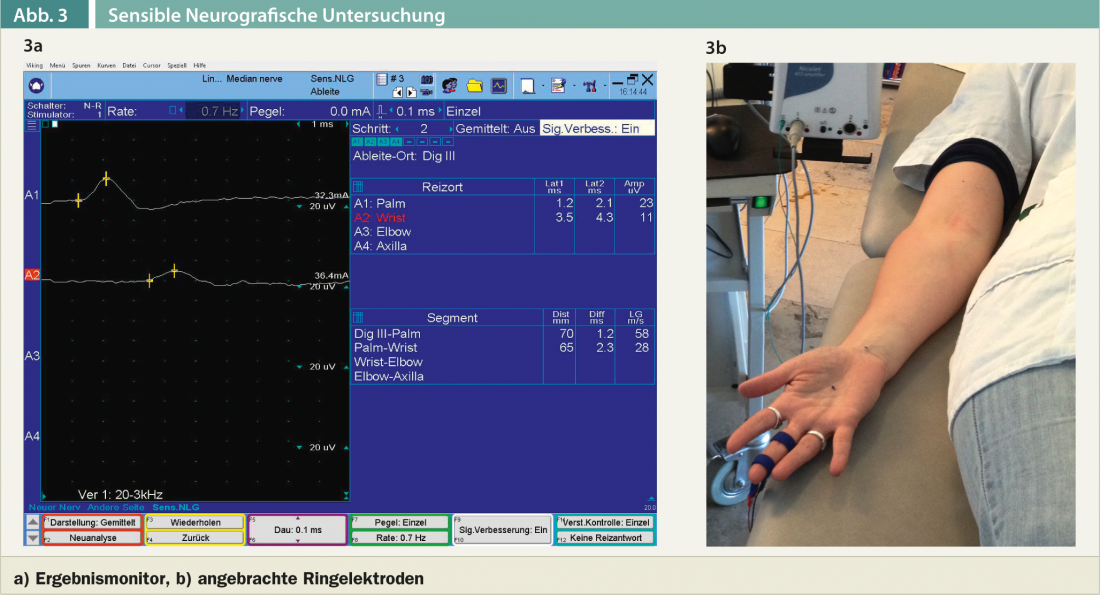
La neurografia sensibile può essere eseguita con tecnica ortodromica o antidromica, anche se di solito preferisco la tecnica antidromica. (Fig. 3a). Il potenziale d’azione del nervo sensibile viene registrato da un dito mediano, ad esempio il medio o l’indice o da entrambe le dita. (Fig. 3b). L’irritazione si verifica nell’area della vola e distalmente al tunnel carpale. Lo stimolo di corrente di brevissima durata è un po’ sgradevole per i pazienti esaminati, ma di solito è ben tollerato. In caso di debolezza del retropiede clinicamente evidente o di atrofia visibile del retropiede e di mancanza di potenziale cumulativo motorio sul muscolo abduttore pollicis brevis, si esegue anche un esame miografico del muscolo abduttore pollicis brevis e dei muscoli pronatore quadrato o pronatore teres. Un elettrodo ad ago viene inserito nel muscolo. L’esame miografico è scomodo per i pazienti.L’estensione della valutazione elettromiografica dipende dai risultati clinici e può anche variare un po’ da esaminatore a esaminatore, a seconda della scuola. Attualmente non esistono linee guida riconosciute a livello internazionale per valutare la gravità della sindrome del tunnel carpale (ad esempio, lieve, moderata, grave, evidente, pronunciata, eccetera) – e di conseguenza è probabile che vari un po’ a seconda dell’esaminatore. Una velocità di conduzione sensoriale leggermente rallentata nel segmento carpale, con parametri altrimenti irrilevanti, viene solitamente classificata come CTS neurograficamente lieve. Se tutti i parametri neurografici motori(latenza motoria distale marcatamente prolungata, potenziale cumulativo motorio piccolo) e sensoriali(velocità di conduzione sensoriale marcatamente rallentata nel segmento carpale, potenziale nervoso sensoriale di piccola ampiezza) sono patologici e si può rilevare l’evidenza miografica di segni di denervazione nell’abduttore pollicis brevis, la CTS viene classificata come grave o marcata. Il livello soggettivo di sofferenza non è sempre correlato ai risultati elettromiografici. Per esempio, ci sono sempre pazienti che sono notevolmente compromessi da parestesia e dolore, anche se neurograficamente è presente solo una CTS lieve. Al contrario, ci sono pazienti che si rivolgono al medico per la prima volta con un’evidente atrofia del retto e deficit sensoriali nelle dita I-III, lato volare, e nell’anulare, lato ulnare.
È controverso a che punto debba essere eseguita la decompressione chirurgica del nervo mediano. Secondo una recente revisione di CTS in pharma-kritik, non ci sono studi chiari sulle indicazioni chirurgiche. Da un punto di vista pragmatico, la risposta alla domanda sulla chirurgia mi sembra più semplice: Personalmente, in caso di sintomi evidenti e progressivi di CTS e di fallimento delle misure conservative, ritengo consigliabile una decompressione chirurgica precoce. La decompressione chirurgica deve essere presa in considerazione al più tardi in presenza di sintomi persistenti di deficit sensoriale.
Letteratura:
- NEJM 2002; 346: 1807-1812.
- BMJ 2007; 335: 343-346.
- JAMA 2000; 283: 3110-3117.
- Sindrome del tunnel carpale, Linee guida della DGN; Stato: 14.11.2012; Pubblicato dalla Società tedesca di neurologia, Georg Thieme Verlag.
- pharma-critics 2007; 9: 33-36.
- Vogt W: Sindrome del tunnel carpale – patogenesi, diagnosi e cause, aspetti medico assicurativi. Lucerna 1998.
- Switzerland Med Forum 2006; 6: 209-214.
- Switzerland Med Forum 2004; 34: 565-588.
- Switzerland Med Forum 2012; 12: 480-484.











