In occasione dell’aggiornamento sulla Medicina Interna Generale presso il Technopark di Zurigo, uno dei temi principali era la reumatologia. In questo caso, è stata l’osteoporosi in particolare ad essere discussa in modo approfondito. Per pianificare la strategia terapeutica, bisogna in ogni caso andare oltre la DXA, poiché è lo strumento più importante, ma non l’unico, per calcolare il rischio di frattura. Le sostanze che inibiscono il riassorbimento osseo continuano a far parte della maggior parte dei farmaci per l’osteoporosi, ma da qualche anno è presente sul mercato anche un principio attivo con meccanismi di stimolazione della formazione ossea. Può essere un’opzione molto efficace in casi individuali.
Una cosa è certa: le fratture aumentano con l’avanzare dell’età, afferma il Dr. med. Stefan Bützberger, Schinznach-Bad, a titolo di introduzione. I ricoveri ospedalieri dovuti all’osteoporosi sono frequenti e, secondo le indagini, si verificano in un numero significativamente maggiore di casi rispetto ad altre malattie croniche come la BPCO o l’insufficienza cardiaca. “A causa del rimodellamento osseo legato all’età, tutti noi perdiamo massa ossea (picco di massa ossea) a partire dai 35 anni circa. Questa perdita è particolarmente rapida nelle donne durante la menopausa, ma l’osteoporosi si verifica anche negli uomini e non deve essere trascurata”, ha avvertito il relatore. Circa la metà delle donne di 50 anni subisce una frattura causata dall’osteoporosi. Una percentuale considerevole di queste fratture è associata a un aumento della mortalità e alla minaccia di dipendenza a lungo termine.
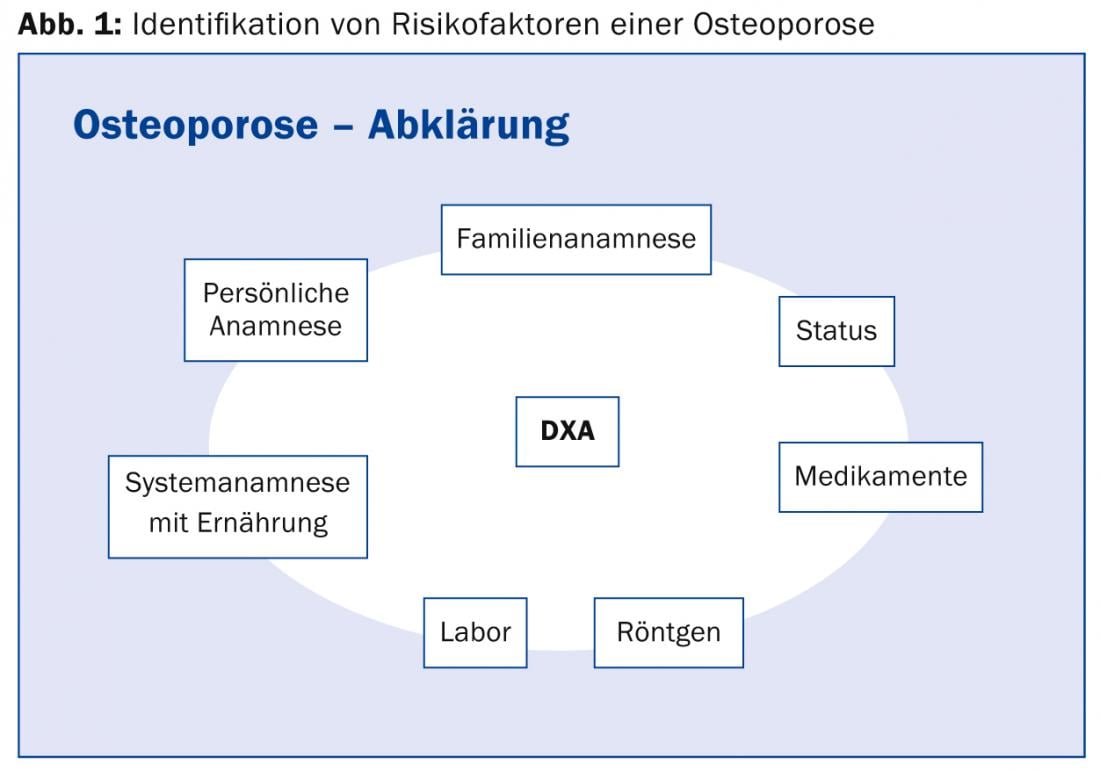
Va notato che molte fratture si verificano con un T-score che è ancora superiore alla soglia di -2,5. L’assorbimetria a raggi X a doppia energia”, in breve DXA, è quindi la base più importante per la diagnosi dell’osteoporosi e lo strumento più studiato per stimare il rischio di frattura, ma non è l’unico. “Se ci si basa solo sul punteggio T, si sottopongono a un trattamento eccessivo alcuni pazienti giovani e si rifiuta la terapia necessaria ad altri, ad esempio alle donne in postmenopausa, che spesso presentano fratture con punteggio T di -1 o -1,5. La DXA rappresenta solo una mezza verità: un’osteopenia misurata può anche essere osteoporosi e, a seconda dei casi, deve essere trattata di conseguenza. Oggi, il rischio di frattura determina la strategia terapeutica”, ha spiegato il Dr. Bützberger. I componenti di valutazione più importanti per identificare i fattori di rischio per l’osteoporosi sono mostrati nella Figura 1. Sono disponibili diversi strumenti elettronici per calcolare il rischio di frattura (ad esempio, il calcolatore FRAX® dell’OMS). Questo dimostra che a volte, anche in presenza di un’osteoporosi significativa e di un punteggio T elevato (ad esempio, di -3), il rischio di frattura a 10 anni può essere basso e quindi non è necessaria una terapia antiriassorbitiva.
Cause secondarie
“Se ci sono indicazioni di una causa secondaria nell’anamnesi o nella clinica, eseguire il programma minimo di esami di laboratorio. Negli uomini, non dimentichiamo il testosterone, a volte i valori si trovano nel seminterrato e il paziente colpito beneficia sotto diversi aspetti della sostituzione del testosterone”, ha spiegato il dottor Bützberger. “La vitamina D e il calcio sono ovviamente fondamentali per le ossa. La carenza di vitamina D non solo porta ad un aumento dell’ormone paratiroideo (PTH) nel siero e quindi al riassorbimento osseo, ma aumenta anche il rischio di cadute e fratture”. La vitamina D è anche essenziale per l’assorbimento del calcio da parte dell’intestino. Il fatto che la sottoalimentazione sia diffusa, soprattutto alle nostre latitudini, è dovuto principalmente al fatto che i livelli di vitamina D richiesti (25[OH]D concentrazione sierica, >80 nmol/l) possono essere raggiunti scarsamente attraverso l’esposizione al sole o l’alimentazione (al contrario del necessario fabbisogno di calcio di 800-1200 mg). Per raggiungere il valore target di >80 nmol/l, sono necessari almeno 1000 (800 internazionali) E/giorno – cioè 10 gocce ViDe3 al giorno.
“Se la dieta da sola non è sufficiente come fonte, una compressa al giorno (ad esempio Calperos®) è solitamente sufficiente per un apporto ottimale di calcio. Uso anche preparazioni combinate di calcio e vitamina D (ad esempio, Kalcipos®-D3 500/800) relativamente spesso; devono essere assunte con o dopo il cibo e non a digiuno”, dice l’esperto. Altrettanto importanti della terapia a lungo termine con calcio e vitamina D sono un apporto calorico adeguato, proteine sufficienti (circa 1 g/kgKG/d), esercizio fisico attivo (allenamento della forza, soprattutto carico assiale, mantenimento di una buona muscolatura), cessazione del fumo, consumo moderato di alcol e prevenzione delle cadute.
Farmaci per l’osteoporosi
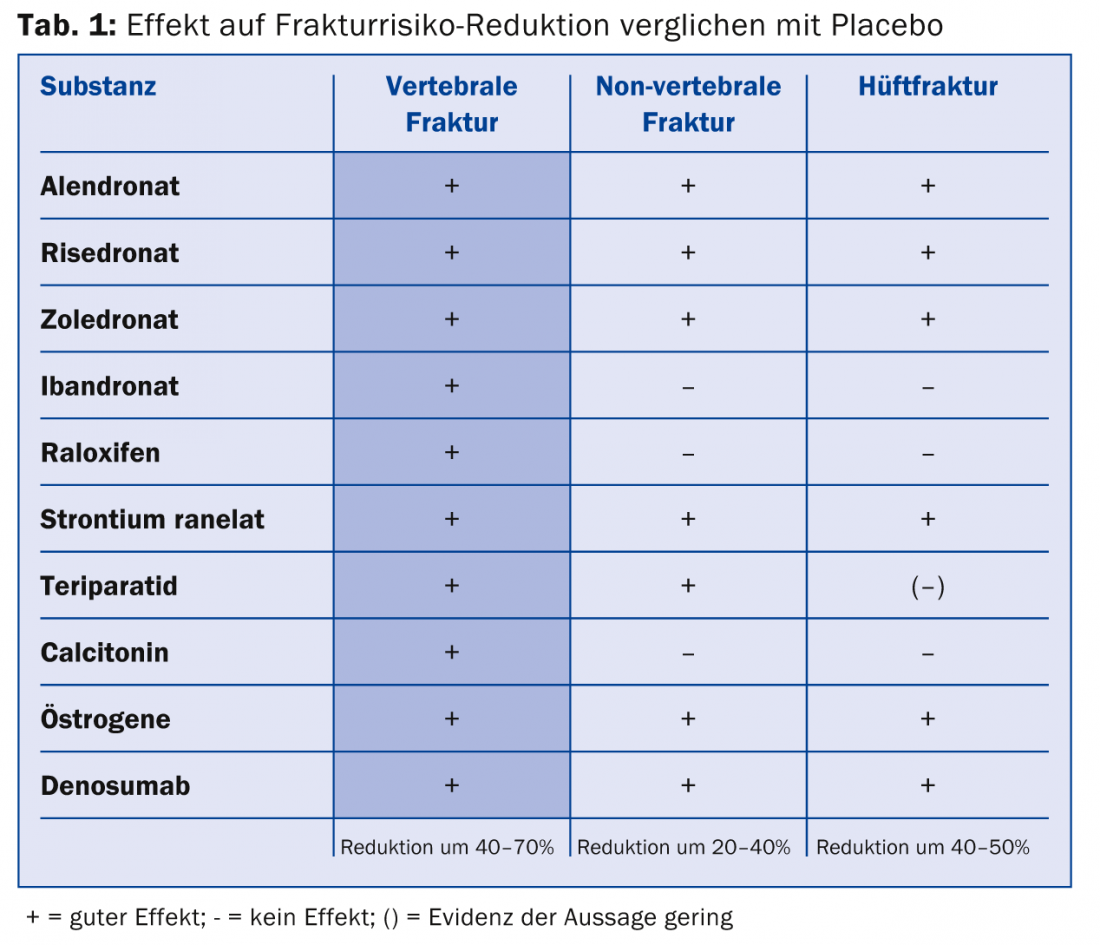
Si possono distinguere due principi fondamentali: Agenti che inibiscono il riassorbimento osseo (ad esempio, bifosfonati, denosumab) e agenti che stimolano la rigenerazione ossea (ad esempio, teriparatide). Un riepilogo della farmacoterapia per l’osteoporosi è riportato nella tabella 1. I bifosfonati determinano la perdita della funzione riassorbente e possono indurre l’apoptosi. I marcatori ossei rimangono soppressi. Pertanto, i bifosfonati devono essere utilizzati solo per un periodo di tempo limitato: Una durata della terapia di cinque anni porta un chiaro beneficio con una riduzione dell’incidenza di fratture. I benefici di un trattamento prolungato non sono certi; al contrario, in questo caso si può prevedere un aumento degli effetti collaterali. Tuttavia, l’incidenza delle fratture atipiche, ad esempio, rimane molto bassa (3-50/100.000 anni-persona). Secondo il relatore, le persone ad alto rischio di frattura traggono beneficio anche oltre i cinque anni.
Il denosumab blocca il RANKL e quindi direttamente la formazione, la funzione e la sopravvivenza degli osteoclasti. Viene somministrato per via sottocutanea ogni sei mesi. “L’aspetto interessante della sostanza è che, a differenza dei bifosfonati, sopprime completamente solo per quattro mesi. Dopodiché, i marcatori si riprendono un po’, fino alla successiva iniezione dopo sei mesi. Potrebbe essere che questo modello consenta un uso più lungo rispetto a quello che conosciamo dei bifosfonati”, afferma il Dr. Bützberger.
Un’alternativa alla terapia antiriassorbitiva è la teriparatide (Forsteo®), che può essere un’opzione molto efficace se l’indicazione è giusta. La collaborazione con il reumatologo/endocrinologo è fondamentale. Attualmente, è l’unico farmaco con un principio osteoanabolico. La gestione è semplice (una volta al giorno per via sottocutanea). La durata massima della terapia è di 24 mesi, dopo di che la struttura ossea, cioè ciò che è stato guadagnato, deve essere urgentemente preservata, altrimenti il paziente perderà di nuovo tutto: La terapia di follow-up è di importanza fondamentale.
Fonte: Aggiornamento Medicina Interna Generale, 19 novembre 2014, Zurigo
PRATICA GP 2015; 10(2): 31-32