Un articolo di revisione con un’attenzione particolare alle possibili manifestazioni cutanee su mani e piedi nelle collagenosi classiche, come il lupus eritematoso, la sclerodermia sistemica, la dermatomiosite e la sindrome di Sharp.
È noto che le classiche collagenosi lupus eritematoso, sclerodermia sistemica, dermatomiosite e sindrome di Sharp (sinonimo: collagenosi mista) possono causare vari sintomi cutanei e danni agli organi. Questo articolo di revisione si concentra esclusivamente e specificamente sull’area delle mani e dei piedi, rispettivamente sui possibili sintomi cutanei su mani e piedi nella collagenosi.
Fenomeno di Raynaud
Il fenomeno di Raynaud (sinonimo di malattia di Raynaud, sindrome di Raynaud) è comune a quasi tutte le collagenosi, motivo per cui deve essere anteposto alle altre descrizioni come fenomeno cutaneo sovraordinato sulle mani e sui piedi. Questo è tipicamente inteso come un caratteristico gioco di tre colori delle mani innescato dal freddo o dallo stress emotivo: bianco, blu, rosso, motivo per cui si parla anche del cosiddetto fenomeno tricolore . Si basa su una disregolazione simpatica del sistema nervoso autonomo, che provoca un’eccessiva vasocostrizione delle arteriole attraverso i recettori, che porta prima all’ischemia con intorpidimento e dolore nelle aree colpite (bianco) e poi alla cianosi dovuta all’ipossia (blu). Di solito questi spasmi si risolvono di nuovo, dando luogo all’iperaemia reattiva finale con arrossamento e formicolio (rosso). Solo questa sequenza caratteristica di colori viene definita come fenomeno di Raynaud e deve essere descritta nella documentazione anamnestica. La sindrome di Raynaud primaria deve essere distinta dalla sindrome di Raynaud secondaria. Nella sindrome di Raynaud primaria, che si verifica molto più frequentemente, non c’è una malattia di base causale o concomitante, a differenza della sindrome di Raynaud secondaria, che può già essere distinta dall’aspetto clinico con un coinvolgimento asimmetrico di singole dita e dal rilevamento di anticorpi antinucleari. Il fenomeno di Raynaud nelle collagenosi è quindi, per definizione, una forma secondaria.
Sclerodermia sistemica
Nella sclerodermia sistemica (sclerosi), i cambiamenti cutanei caratteristici compaiono sulle mani e sui piedi in una fase relativamente precoce, motivo per cui il sospetto di sclerodermia sistemica può spesso essere formulato solo su questa base.
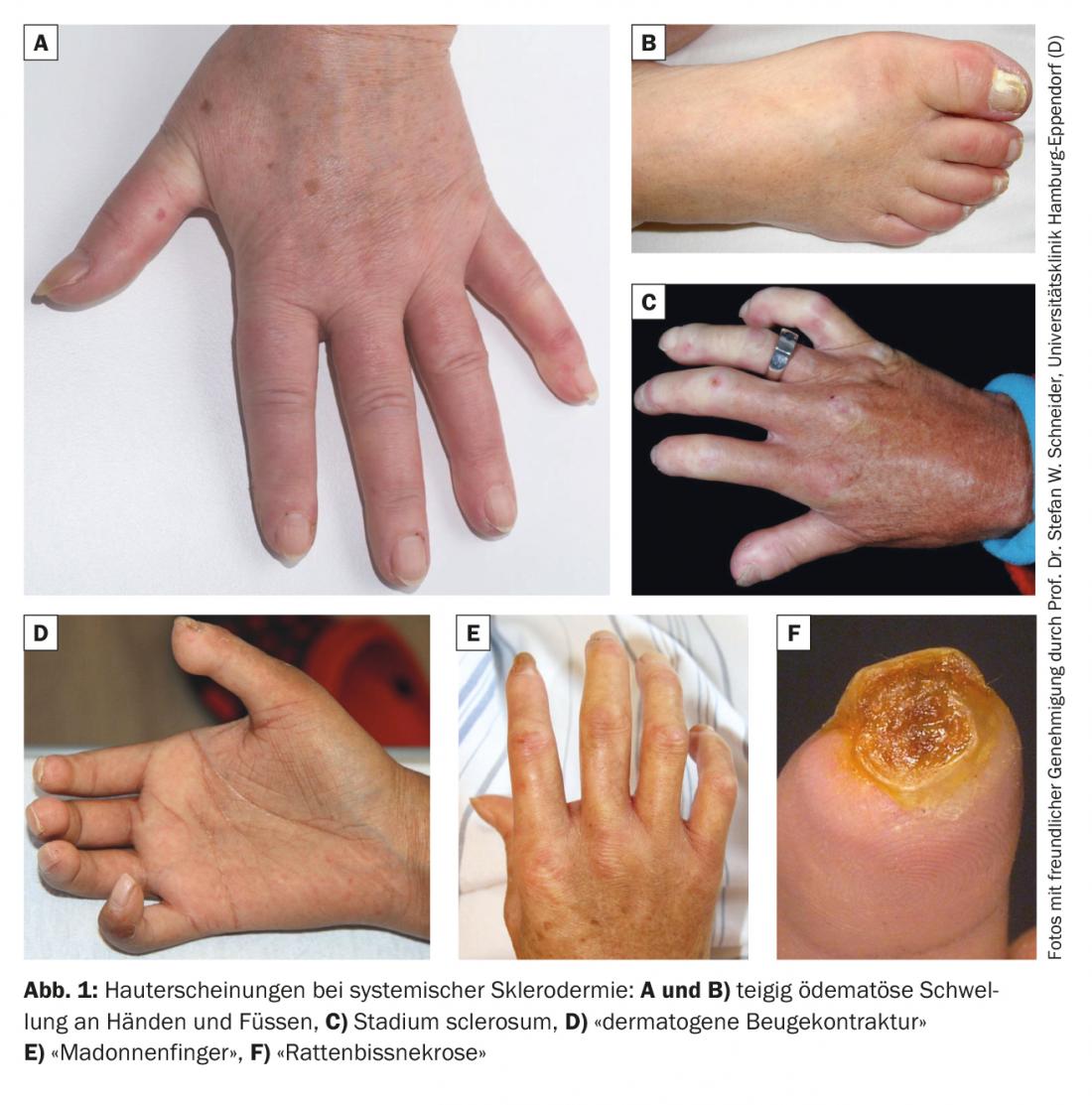
Clinicamente, si distingue tra uno stadio edematoso con dita gonfie e pastose. (Fig. 1A e 1B) Dallo stadio di sviluppo successivo dello sclerosum con pelle cerosa indurita e non scorrevole delle dita (sclerodattilia). (Fig. 1C). Nella fase finale, si verifica infine una fissazione e una postura delle dita a forma di artiglio (“contratture di flessione dermatogena”). (Fig. 1D). Le dita diventano anche sensibilmente più sottili verso la punta delle dita, il che viene giustamente descritto con il termine “dita di Madonna”. (Fig. 1E). All’estremità distale possono verificarsi disturbi trofici e necrosi (“necrosi da morso di topo”). (Fig. 1F). Le unghie possono anche mostrare cambiamenti trofici di conseguenza.
Nei pazienti affetti da sclerodermia, tutte le patologie possono essere osservate al microscopio capillare, a volte anche contemporaneamente. In genere, tuttavia, si possono distinguere diverse fasi (panoramica 1).

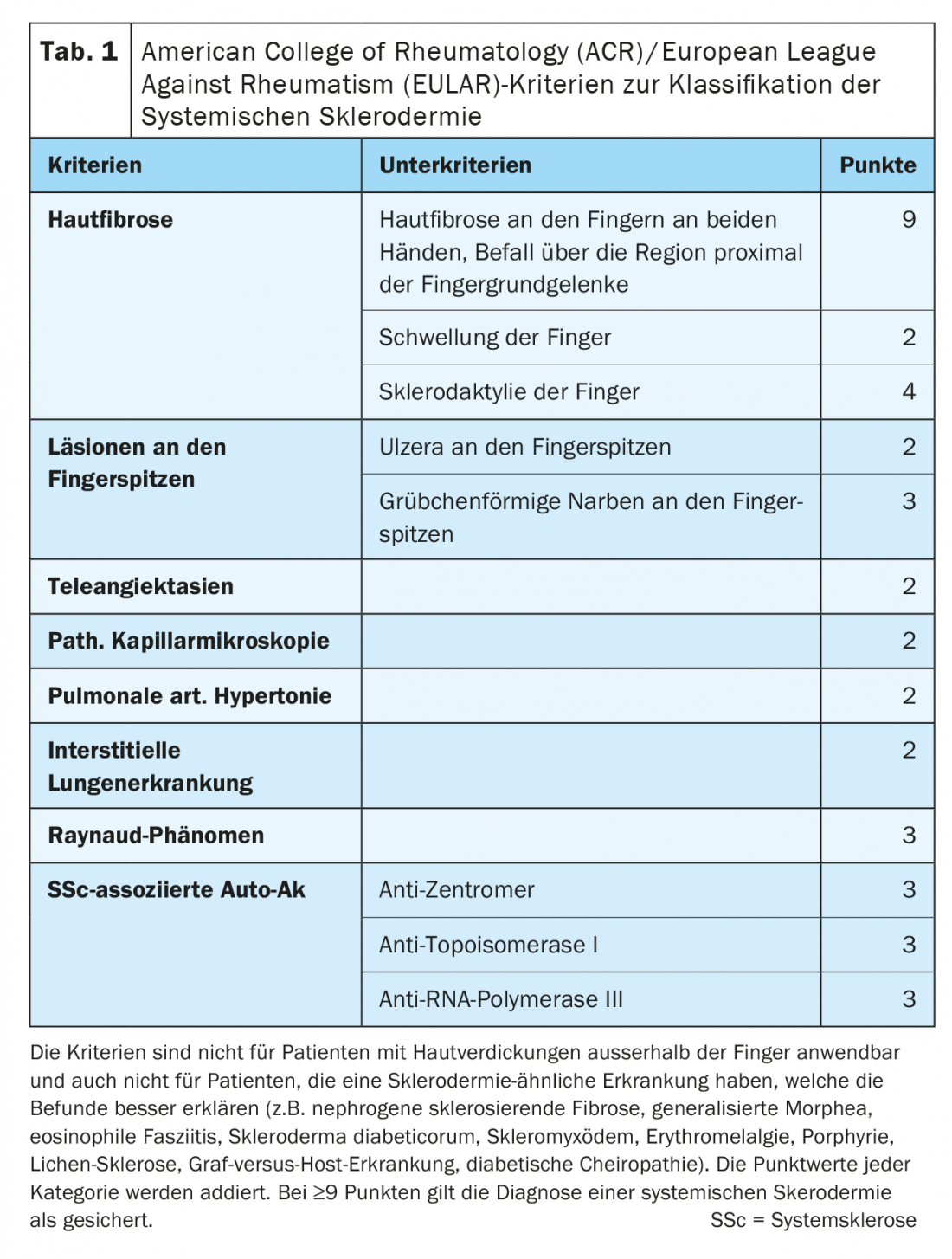
Anche le alterazioni cutanee delle mani e dei piedi, tipiche della sclerodermia sistemica, si riflettono di conseguenza nei “punteggi” e nelle classificazioni per la diagnosi e la gravità. Sulla base dei criteri del Collegio Americano di Reumatologia (ACR)/Lega Europea contro il Reumatismo (EULAR), la sclerodermia sistemica può essere diagnosticata quasi esclusivamente sulla base delle alterazioni cutanee delle mani. (Tab. 1). Il “Rodnan Skin Score” modificato (mRSS) del 1995 è tuttora considerato il miglior parametro di correlazione convalidato per stimare il coinvolgimento degli organi, soprattutto dei polmoni. In 17 regioni, con mani e piedi rappresentati in totale sei volte, la sclerosi cutanea viene valutata con un punteggio da 0 a 3 (Fig. 2).
Lupus eritematoso sistemico (LES)
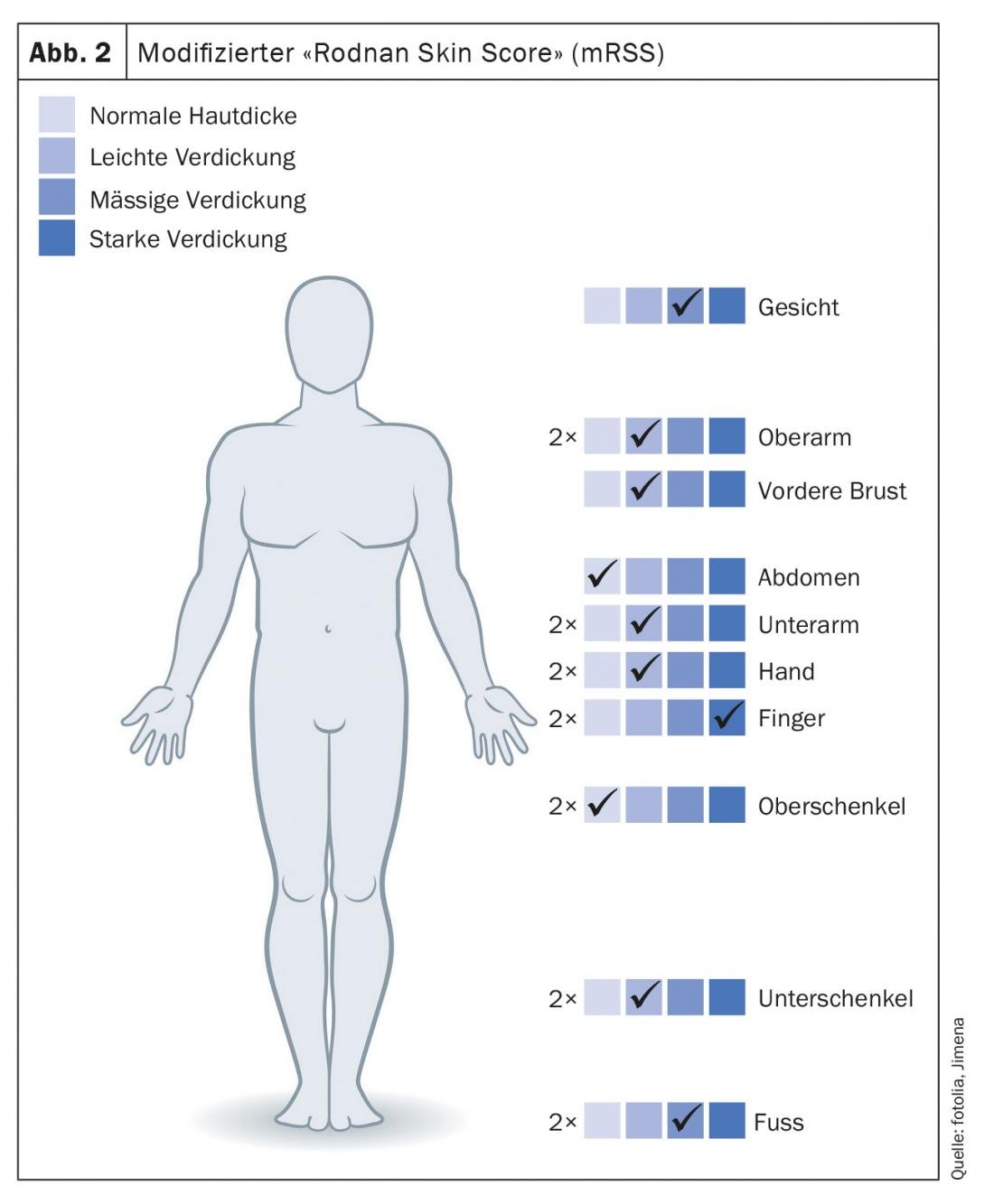
Le alterazioni cutanee sulle mani e sui piedi sono meno specifiche nel lupus eritematoso sistemico rispetto alla sclerodermia sistemica. Ci sono livedo racemosa, placche rosse a chiazze, in parte cheratotiche, sui lati dorsali delle dita o sulle piante (Fig. 3A), eritema livido diffuso sui palmi e sulle piante (Fig. 3B) e sulle estremità delle dita e dei piedi, telangectasie periungueali e sulle punte delle dita e piccole emorragie sulla piega ungueale (Fig. 3C).
Nella microscopia capillare, i pazienti con LES di solito presentano un quadro variopinto con un accumulo di varie alterazioni patologiche. Quindi, le variazioni di calibro, la “morchia”, la ramificazione e l’allungamento sono predominanti.
Lupus dei geloni
Il lupus di Chilblain è una variante rara e acquisita del lupus eritematoso cutaneo, con placche perniciose, acrali, indotte dal freddo e dolenti alla pressione, motivo per cui viene spesso trascurato e non diagnosticato. Si verifica quasi esclusivamente nelle donne, soprattutto nella stagione fredda e nelle latitudini più fredde – prima, con o dopo altre manifestazioni di lupus eritematoso cutaneo o sistemico.
Nelle fasi iniziali, ci sono gonfiori estesi e di colore rosso intenso, placche e noduli che ricordano il congelamento (geloni).
Nel corso degli anni, si sviluppano placche ipercheratotiche rossastre-livide, sfumate e chiaramente indurite, sia lisce in superficie che con una grossolana desquamazione lamellare. Possono verificarsi iperestesia, atrofia centrale, erosioni o ragadi sulle parti dorsali delle articolazioni delle dita o ulcerazioni estese (Fig. 4). È tipico un decorso stagionale con una chiara accentuazione dei sintomi cutanei nella stagione fredda e una remissione altrettanto chiara, ma di solito non completa, nei mesi estivi.
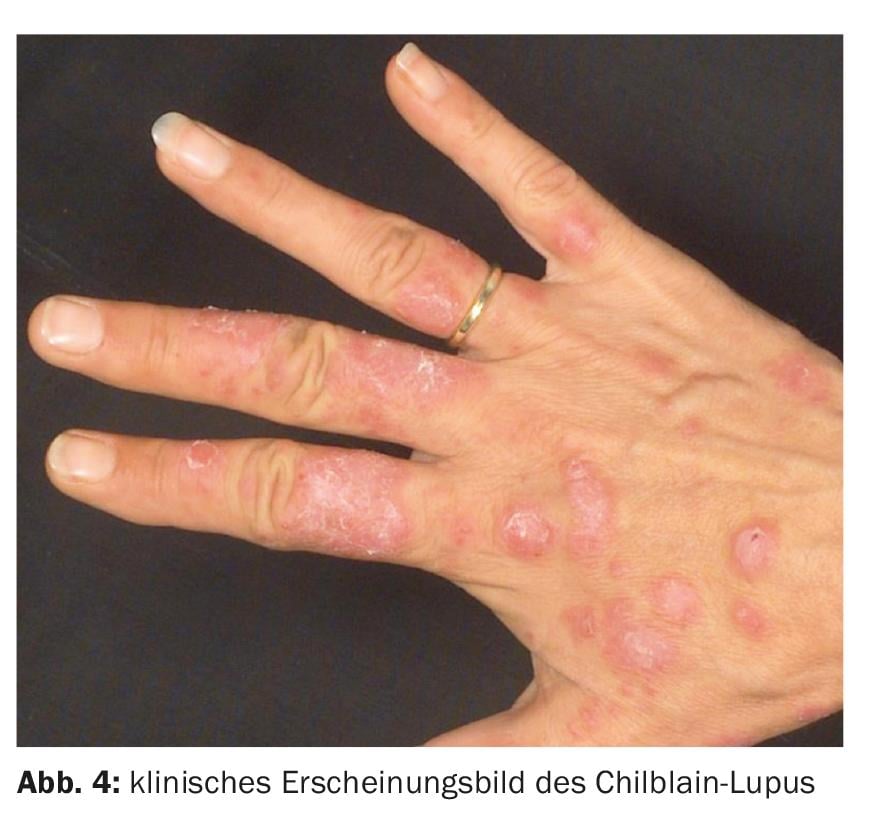
Nel 2006 è stata descritta per la prima volta una forma familiare di lupus dei geloni, che si basa su una mutazione del gene TREX1.
Il laboratorio di solito mostra un’ipergammaglobulinemia. ANA: frequentemente positivo; antifosfolipidi-Ak, anti SSA/Ro variabilmente positivo; ds-DNA: negativo; BSR accelerato. Variabile: diminuire C3 e C4. La diagnosi si considera confermata se sono soddisfatti due criteri principali e un criterio secondario della panoramica 2 . La diagnosi differenziale deve includere i geloni veri (pernioni), la sarcoidosi (lupus pernio), la trombosi e, meno frequentemente, la crioglobulinemia, la macroglobulinemia o le vasculiti.

Dermatomiosite
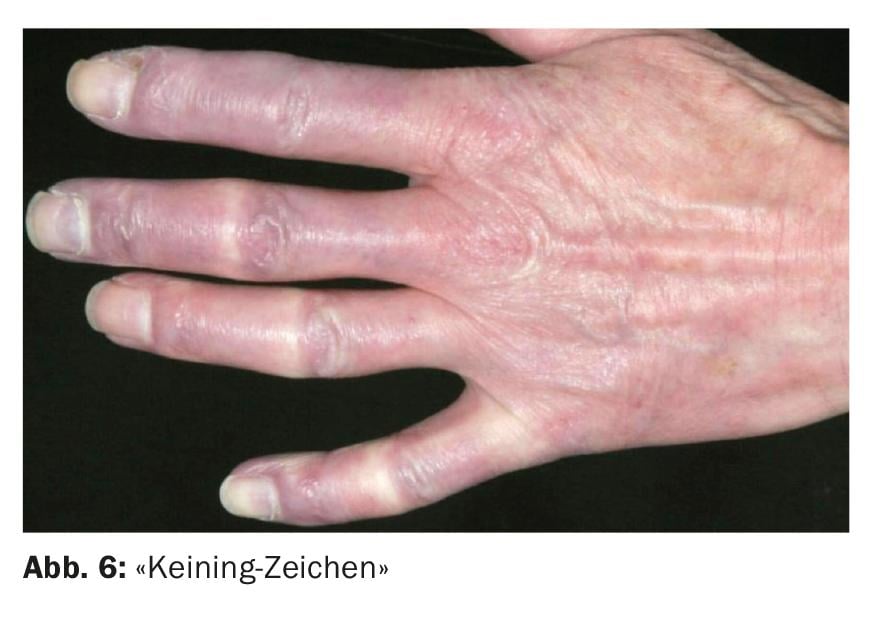
I pazienti con dermatomiosite possono sviluppare sintomi cutanei caratteristici sulle mani e sui piedi. I lati dorsali delle dita spesso presentano papule rossastre, bianco porcellana (“papule di Gottron”) ( Fig. 5). Eritema periungueale con teleangectasie ed emorragie da schegge, nonché ipercheratosi dell’eponichio, la cui retrazione è percepita come dolorosa ed è chiamata “segno di Keining” (Fig. 6) . Inoltre, le unghie possono presentarsi come poco lucide e rigate. La microscopia capillare mostra prevalentemente ectasia capillare ed emorragia, senza rarefazione dei vasi. La relativa iperaemia e il rallentamento del flusso sanguigno forniscono la correlazione microscopica alla visibile colorazione livida della pelle.

Malattia mista del tessuto connettivo (sindrome di Sharp)
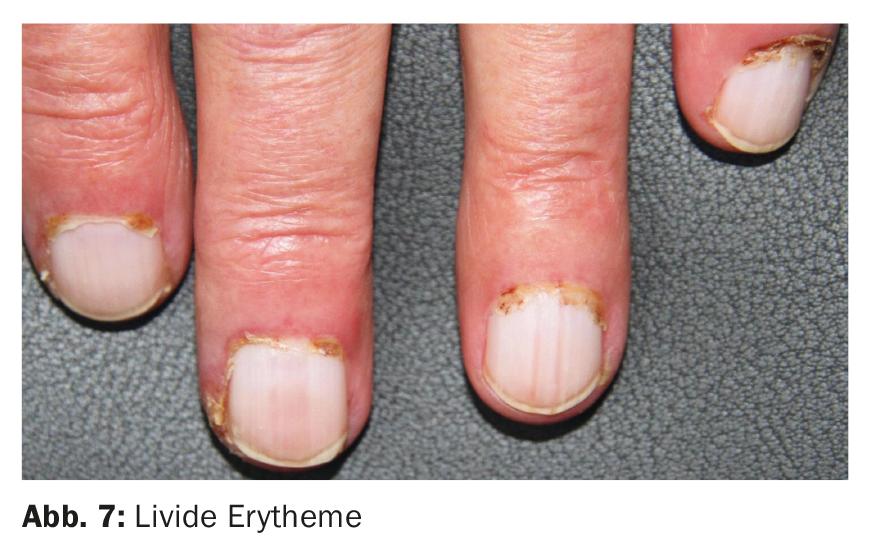
A seconda della gravità e dei sintomi principali, la sindrome di Sharp presenta cambiamenti cutanei in parte specifici e in parte non specifici sulle mani e sui piedi. La sclerodattilia si riscontra prevalentemente nei pazienti più inclini alla sclerodermia sistemica. L’eritema periungueale con teleangectasie e l’eritema livido (Fig. 7) sono più caratteristici della sovrapposizione di lupus o dermatomiosite.
Ulteriori letture:
- Krieg T: Sclerodermia. Dermatologia e venereologia, 5ª edizione, 676-689. Springer Verlag 2005.
- Meurer M: Lupus eritematoso. Dermatologia e Venereologia, 5a edizione, 690-705. Springer Verlag 2005.
- Messer G: Dermatomiosite e altre malattie autoimmuni. Dermatologia e Venereologia, 5ª edizione, 706-715. Springer Verlag 2005.
- Hunzelmann N, Krieg T: Sclerodermia: Dermatologia, Venereologia e Allergologia, 6a edizione, 849-865. Springer Verlag 2012.
- Sticherling M, Kuhn A: Lupus eritematoso Dermatologia, Venereologia e Allergologia, 6ª edizione, 866-882. Springer Verlag 2012.
- Eming R: Dermatomiosite e altre malattie autoimmuni. Dermatologia, Venereologia e Allergologia, 6ª edizione, 883-896. Springer Verlag 2012.
- Hunzelmann N: Sclerodermia sistemica. Der Hautarzt 2013; 64: 299-312.
- Persa OD, et al: Sclerodermia sistemica. Der Hautarzt 2015; 66: 599-603.
- Volc-Platzer B: Dermatomiosite – aggiornamento. Der Hautarzt 2015; 66: 604-610.
- Günther C, Beisserter S: Lupus eritematoso. Der Hautarzt 2015; 66: 611-616.
- Enciclopedia online di Altmeyer. (www.enzyklopaedie-dermatologie.de)
- Sander S, et al: Taschenatlas der Kapillarmikrokopie, 3a edizione, 2008.
PRATICA DERMATOLOGICA 2022; 32(4): 10-13











